Исследование факторов, определяющих перинатальную смертность в Украине
����: 2006/10/9 | ������: Перинатология
И.А. Могилевкина, А.Н. Орда, Е.В. Карасева
Донецкий государственный медицинский университет им. М. Горького
Резюме. Во время проведения работы были исследованы факторы, влияющие
на показатели перинатальной смертности в Украине. Балтийская
классификация перинатальной смертности была применена для
систематизации всех случаев перинатальных потерь в Донецкой области за
1997–1998 годы (n = 1126) и Дании — за 1996 год (n = 540).Были проанализированы клинические протоколы и технологии оказания медицинской помощи в этот период. Показано, что показатель перинатальной смертности в Донецкой области вдвое превышает таковой в Дании. Антенатальная гибель плодов с задержкой внутриутробного развития и ранняя неонатальная смертность, связанная с гипоксией, наиболее часто регистрируется в Украине по сравнению с Данией, прежде всего среди недоношенных детей. Отсутствие разработанных на базе научно-доказательной медицины протоколов предоставления помощи и адекватных ресурсов для мониторинга состояния плода во время беременности и родов в совокупности с негативным отношением и ограниченными ресурсами для оперативного вагинального родоразрешения обусловливают высокие показатели перинатальной смертности. Разработка протоколов оказания помощи в перинатальном периоде, базирующиеся на данных научно-доказательной медицины, а также международное сотрудничество между специалистами разных стран должна стать приоритетным направлением отечественной медицины.
Ключевые слова: новорожденные, перинатальная смертность, перинатальный аудит.
Введение
Перинатальная смертность, являющаяся важнейшей составной младенческой смертности, представляет собой очень чувствительный индикатор экономической ситуации в стране [10]. Украина, подобно другим странам бывшего Советского Союза, имеет показатель перинатальной смертности, превышающий в 2 раза показатели в большинстве Европейских стран [20].
Однако данные различных стран о мертворожденных и ранней неонатальной смертности не всегда можно сравнить, так как данные понятия могут быть различными. В Украине, как и в странах бывшего Советского Союза, показатель перинатальной смертности включает случаи мертворождений и ранней неонатальной смертности (первые 7 суток после родов) после 28 недель гестации или в случае рождения ребенка с массой тела 1000 г и более. Случаи, когда живорожденный с массой до 1000 г или гестационным возрастом до 28-ми недель погибает в течение первой недели после родов, не включаются в официальную статистику как перинатальная потеря и рассматриваются как выкидыш.
В большинстве Европейских странах все живорожденные новорожденные, независимо от веса и гестационного возраста включаются в официальную статистику и в случае гибели в первые 7 суток трактуются как случай перинатальной смертности. Если использовать предложенное ВОЗ определение мертворождения и ранней неонатальной смертности, то показатель перинатальной смертности в Украине повысится в 2–3 раза [1].
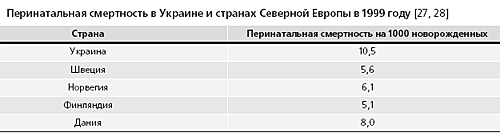
Согласно цензорному исследованию, опубликованному в 1999 году относительно всех беременностей, завершившихся после 20-ти недель гестации в Украине в 1992–1994 годах, мертворождаемость составляла 29 на 1000 младенцев [16], и была почти в 5 раз выше, чем среди белого населения США. Если к этим цифрам добавить все летальные случаи, произошедшие в течение первой недели жизни, показатель перинатальной смертности составляет 32–36 на 1000 младенцев.
Оценка качества оказания помощи в перинатальном периоде возможна путем классифицирования всех случаев перинатальных потерь [18]. Задачей любой классификации перинатальной смертности должен быть поиск путей, позволяющих понять причины данного явления и, соответственно, возможностей предупрежденияперинатальных потерь [6]. Так как перинатальная смертность может быть классифицирована путем использования различных способов, было предложено большое количество различных классификаций [12]. Наиболее распространенная из них — так называемая Aberdeen-классификация (1954), которая рассматривает каждый случай перинатальной смертности в соответствии с факторами, инициировавшими цепь событий, приведших к летальному исходу [4]. Другая, широко известная классификация была предложена J. Wigglesworth (1980) [26], которая предусматривает разделение всех случаев смерти на группы, позволяющие четко определить необходимые клинические вмешательства для предупреждения потерь. Шведский регистр всех случаев перинатальных потерь (NICE) был предложен для проведения масштабных эпидемиологических исследований [2, 15].
Однако при необходимости проведения сравнения показателей перинатальной смертности между различными странами, необходима общая классификация, основанная на малом количестве хорошо определяемых и доступных параметров. Целью использования Балтийской классификации перинатальной смертности, предложенной в 1995 году, является определение потенциально предотвратимых случаев перинатальных потерь путем совершенствования оказания помощи на различных этапах: антенатальном, интранатальном и неонатальном [23].
По существу, помощь, оказываемая в перинатальном периоде, в Украине является бесплатной и доступной для всех. Сегодня беременным рекомендуется 14–15 визитов в женскую консультацию. В Донецкой области в 1997 году менее 1 % беременных не посещали женские консультации, 99,2 % женщин рожали в акушерских отделениях и 0,8 % — дома (случайно) или при транспортировке в родовспомогательное учреждение. Только незначительная часть родов проходила в больницах, имевших отделение реанимации новорожденных (2 из 56 больниц). Помощь при родах оказывается акушерами-гинекологами совместно с акушерками, неонатологи оказывают помощь новорожденным практически во всех больницах Донецкой области. Большие расстояния и проблемы с качеством дорог могут быть препятствием в транспортировке детей из малых больниц в специализированные отделения новорожденных.
Принимая во внимание сложную социальноэкономическую ситуацию, особого внимания заслуживает сбор более детальной информации с целью понимания текущей ситуации и разработки адекватных программ для решения насущных проблем в сфере репродуктивного здоровья. К сожалению, официальная статистика, как на национальном, так и региональном уровнях, предоставляет только обобщенную информацию, что не позволяет дать оценку взаимосвязей между показателями репродуктивного здоровья и факторами, определяющими эти показатели, что является необходимым для принятия правильных политических решений в сфере развития репродуктивного здоровья [9].
Целью исследования было изучение причин перинатальной смертности и ассоциации предотвратимых причин с качеством оказания помощи в перинатальном периоде в Украине.
Материал и методы исследования
В ходе работы было проведено сравнение всех случаев перинатальной смертности в Донецкой области (Украина) в 1997–1998 годах и Дании — в 1996 году. Был проведен перинатальный аудит для изучения факторов, определяющих высокий показатель перинатальной смертности в Украине.
Учитывая то обстоятельство, что в исследовании использовано определение перинатальной смертности, принятое в Датском регистре, количество случаев перинатальных потерь в Донецкой области было пересчитано путем добавления всех случаев ранней неонатальной смертности (между 22-й и 28-й неделями гестации), независимо от массы ребенка при рождении. Анализ полученных данных показал, что за изучаемый период в Донецкой области было 69 782 родов и 989 случаев перинатальной смертности. На основании официального запроса, все родовспомогательные учреждения области передали для анализа первичную документацию на 1126 случаев перинатальной смертности. Информация была занесена в компьютер, а перинатальная смертность систематизирована согласно классифкации. Для сравнения было изучено 67 963 родов и 540 случаев перинатальной смерти в Дании за 1996 год.
Все случаи были классифицированы при помощи Балтийской классификации перинатальной смертности [23], также были проанализированы клинические протоколы, технологии и вмешательства, используемые в обеих странах.
Данная классификация учитывает 5 параметров: пороки развития плода, время наступления смерти по отношению к родам, задержка внутриутробного роста плода (ЗВРП; с массой ниже 2-х стандартных отклонений от средней или меньше 2,5 перцентиля), гестационный возраст в полных неделях беременности и оценка по шкале Апгар (< 7 на 5-й минуте после родов).
С помощью этих параметров все случаи перинатальной смертности разделены на 13 категорий.
I. Пороки развития.
II. Антенатальная смерть. Одноплодная беременность с ЗВРП после (≥) 28 недель.
III. Антенатальная смерть. Одноплодная беременность без ЗВРП после (≥) 28 недель.
IV. Антенатальная смерть. До (<) 28 недель.
V. Антенатальная смерть. Многоплодная беременность.
VI. Интранатальная смерть. После (≥) 28 недель.
VII. Интранатальная смерть. До (<) 28 недель.
VIII. Неонатальная смерть. Преждевременные роды (28–33 недели) и оценка по шкале Апгар > 6 через 5 мин после рождения.
IX. Неонатальная смерть. Преждевременные роды (28–33 недели) и оценка по шкале Апгар < 7 после 5 мин после рождения.
X. Неонатальная смерть. После (≥) 34 недель беременности и оценка по шкале Апгар > 6 через 5 мин после рождения.
XI. Неонатальная смерть. После (>) 34 недель и оценка по шкале Апгар < 7 через 5 мин после рождения.
XII. Неонатальна смерть. До (<) 28 недель.
XIII. Неклассифицируемая смерть.
Программа JMP (SAS Institute, Cary, NC, 1994) была использована для компьютеризации данных и проведения анализа. Описательная статистика включала пропорции, средние и стандартные отклонения. При проведении однофакторного анализа χ2тест был использован для анализа дискретных и tтест — для анализа интервальных переменных.
Соотношение шансов (OR) было рассчитано для сравнения «случай-контроль». Соотношение шансов для определенной категории независимой переменной аппроксимировало контролируемый риск относительно контрольной категории достижения определенного результата. Национальные и региональный показатели перинатальной смертности рассчитывались с учетом общего количества рожденных детей как знаменателя. Риск смерти в перинатальном периоде для каждой категории перинатальной смерти при сравнении показателей Донецкой области и Дании рассчитывался с использованием контролируемого дизайна исследования. Результаты представлены как однофакторное соотношение шансов ORs с 99 % доверительным интервалом — OR (99 %CI).
Проведение исследований было одобрено этическим комитетом НИИ Медицинских проблем семьи Донецкого государственного медицинского университета.
Результаты исследований и их обсуждение
Двукратное увеличение показателя перинатальной смертности, выявленное в Донецкой области по сравнению с Данией (OR = 2,1; 99 %CI — 1,8–2,4) главным образом объяснялось высоким вкладом антенатальной гибели плодов с задержкой внутриутробного развития (OR = 2,6; 99 %CI — 1,8–3,8), интранатальной гибелью (OR = 2,7; 99 %CI — 1,6–4,8) и ранней неонатальной смертью новорожденных после 3-х недель гестации в случае рождения в состоянии асфиксии (OR = 4,6; 99 %CI — 2,8–8,3). Наибольшее влияние на увеличение перинатальной смертности в Украине по сравнению с Данией оказывали случаи ранней неонатальной смерти недоношенных детей, родившихся в состоянии асфиксии (OR = 15,6; 99 %CI — 6,8–46,5).
Известно, что перинатальная смертность может использоваться как важный показатель качества оказания помощи в перинатальном периоде [3, 24]. Требованием для любого сравнения показателей перинатальной смертности в двух регионах является использование одинаковых дефиниций и включение всех случаев перинатальных потерь. Одинаковые определители и классификация были использованы для оценки качества оказания помощи в перинатальном периоде в двух регионах — в Донецкой области Украины и Дании. Валидность полученных данных была гарантирована одновременным использованием 2-х источников информации: данных официальной статистики и анализа первичной медицинской документации.
Тот факт, что количество случаев, идентифицированных в Донецкой области при анализе первичной медицинской документации на уровне больниц, превышало количество случаев, зарегистрированных на региональном уровне, позволяет говорить о том, что были предприняты необходимые усилия для повышения валидности изучаемого показателя.
Дизайн исследования «случай-контроль» был использован для изучения факторов, определяющих риск гибели в перинатальном периоде в различных категориях. Предложенный дизайн не позволяет говорить о каких-либо окончательных причинно-следственных связях с полученным результатом. Вместе с тем, он позволяет выявить ассоциации с потенциальными факторами риска.
Результаты проведенного перинатального аудита показали, что перинатальная смертность в Донецкой области Украины была в 2 раза выше, чем в Дании (1996), что находится в соответствии с ранее опубликованными данными [20].
Наибольшее различие между категориями перинатальной смертности в Донецкой области Украины и Дании было зафиксировано в группах антенатально погибших плодов с задержкой внутриутробного развития, интранатальной гибели плодов без пороков развития и неонатальной гибели доношенных и недоношенных новорожденных без пороков развития в случае рождения в состоянии асфиксии, с оценкой по шкале Апгар менее 7 баллов на 5-й минуте после рождения. Все вышеуказанные категории могут быть нивелированы путем оптимизации оказания помощи в перинатальном периоде. Перинатальная гипоксия была также указана как основная причина перинатальной смертности в Латвии — стране с экономикой переходного периода в 1997 году [11].
Кроме различий в социально-экономической ситуации и стандартах уровня жизни, организация помощи также оказывает влияние на исход перинатального периода. Гарантирование качества предоставляемых услуг представляет собой новый процесс, включающий не только определение и оценку качества предоставляемых услуг, но и определение и внедрение стратегий, способствующих повышению их качества. Процесс гарантирования качества должен начинаться с идентификации проблем здравоохранения и выявления соответствующих вмешательств, позволяющих разрешить имеющиеся проблемы [13].
Несмотря на то, что система здравоохранения Украины покрывает весь перечень услуг, оказываемых беременным женщинам, перинатальная смертность продолжает оставаться высокой. Одной из причин сложившейся ситуации может быть то, что перинатальная помощь скорее базируется на мнениях, нежели на научно-доказательных подходах [5]. Подобно другим странам бывшего Советского Союза, врачи в Украине во время беременности, родов и послеродового периода часто используют практики, которые отличаются от рекомендаций ВОЗ и других международных организаций. Как результат, помощь, оказываемая в перинатальном периоде, часто противоречит подходам, предлагаемым научно-доказательной медициной.
Данные перинатального аудита показали, что в Украине и Дании имеются существенные различия между практическими подходами к оказанию помощи в перинатальном периоде при различных акушерских ситуациях. Далее приводится тактика оказания помощи в двух странах в случае подозрения на задержку внутриутробного развития и острой интранатальной гипоксии плода.
Тактика ведения беременной при подозрении на задержку внутриутробного развития плода (ЗВРП)
Дания
С целью выявления беременных с подозрением на ЗВРП проводится повторное измерение размера лоно-дно матки с нанесением данных на номограмму высоты дна матки (ВДМ), разработанную для региона [7, 21, 22]. При подозрении на ЗВРП, на основании данных номограммы проводится интенсивный мониторинг с использованием ультрасонографии (УЗИ), изучение кровотока сосудов плода и пуповины (допплер-УЗИ) с последующим родоразрешеним при ухудшении состояния плода, независимо от гестационного возраста (даже глубоко недоношенного).
Украина
Диагноз ЗВРП устанавливается на основании оценки размеров плода с помощью УЗИ и является показанием для интенсивной терапии плацентарной недостаточности. Комплекс медикаментозной терапии включает: глюкозу, витамины, медикаменты, улучшающие состояние плацентарного кровотока [19]. Эффективность лечения оценивается с помощью УЗИ. Плановое родоразрешение, как правило, обсуждается после 36 недель беременности.
Тактика диагностики и оказания помощи при острой интранатальной гипоксии плода
Дания
Ведение родов по партограмме, мониторинг сердечного ритма плода с помощью кардиотокографии (КТГ), определение pH предлежащей головки плода в случае патологической кривой сердечного ритма плода, немедленное родоразрешение при наличии признаков гипоксии плода [17].
Украина
Проблемы диагностики:
Недостаток соответствующего оборудования для проведения мониторинга состояния плода при родах (недостаточная обеспеченность или отсутствие кардиотокографов, оборудования для определения pH предлежащей части плода). Неиспользование или неэффективное использование партограммы. Для диагностики интранатальной гипоксии применяется последовательная аускультация сердечных тонов плода и контроль состояния околоплодных вод.
Тактика:
При подозрении на асфиксию назначается медикаментозная терапия, напрвленная на улучшение состояния плода, и оксигенотерапия матери [8].
Задержка с началом оперативной помощи:
— существуют проблемы с началом ургентного кесарева сечения в малых больницах, так как требуется время для доставки анестезиолога в отделение ночью или в выходные/праздничные дни;
— при гипоксии в интересах плода предпочтение отдавалось родоразрешению путем операции кесарева сечения, вакуум-экстракция была неофициально запрещена в течение длительного периода, использование щипцов не поощрялось.
Учитывая то обстоятельство, что интранатальная гибель плода, часто являющаяся следствием интранатальной гипоксии, и ранняя неонатальная смерть новорожденных с низкой оценкой по шкале Апгар остаются очень распространенными в Украине. Совершенствование наблюдения за состоянием плода в родах и методов оказания помощи новорожденным сразу после рождения остаются важнейшими приоритетами в перинатологии [25].
Как результат негативного отношения к вакуум-экстракции и акушерским щипцам, только 0,5 % вагинальных родов проходят с использованием родоразрешающих операций. Очень низкая частота родоразрешающих вагинальных операций может быть важным фактором, определяющим высокую частоту неблагоприятных исходов, так как известно, что быстрое завершение родов во ІІ периоде в случае интранатальнй гипоксии плода является сохраняющим жизнь вмешательством.
Таким образом, обучение студентов медицинских учреждений и специалистов, базирующееся на научно-доказательных подходах, жизненно необходимо для улучшения качества оказания помощи во всех сферах, имеющих отношение к репродуктивному здоровью населения.
Выводы
Перинатальная смертность является одним из показателей, специфически отображающих состояние репродуктивного здоровья женщин [14].
Антенатальная гибель плодов с задержкой внутриутробного развития, интранатальная смерть плодов и ранняя неонатальная гибель новорожденных, вызванные интранатальной гипоксией, значительно чаще встречаются в Украине по сравнению с Данией, особенно среди недоношенных новорожденных.
Важнейшим фактором, определяющим сложившуюся ситуацию, является отсутствие клинических протоколов оказания помощи в таких случаях, основанных на данных научно-доказательной медицины, и адекватных ресурсов для обеспечения мониторинга состояния плода во время беременности и родов в случае необходимости, а также негативное отношение и ограниченные ресурсы для проведения родоразрешающих операций.
Использование научно-доказательных подходов и стандартизация протоколов оказания помощи в перинатальном периоде должны стать приоритетом отечественной медицины. Протоколы по эффективному использованию существующих технологий в перинатальной медицине, внедрение как простых и недорогостящих (партограмма, номограмма высоты дна матки), так и современных высокоэффективных технологий мониторинга состояния плода (по показаниям) необходимы для существенного улучшения качества оказания помощи в данный период.
При этом одной разработки протоколов недостаточно для изменения существующей ситуации, такие протоколы должны постоянно обновляться.
Кроме того, должна существовать система, позволяющая максимально быстро внедрять разработанные протоколы в повседневную практику. Осуществление данной задачи возможно путем передачи функции непрерывного медицинского образования и контроля знаний специалистов профессиональной Ассоциации акушеров-гинекологов.
ЛИТЕРАТУРА
1. Перинатальный аудит в Донецком регионе, 1997–1998 гг. / Могилевкина И.А. и др. // Медико-социальные проблемы семьи. 1999. – № 4 (1). – С. 8–13.
2. A computer-based method for cause of death classification in stillbirths and neonatal deaths / Winbo I.G. et al. // Int. J. Epidemiol. – 1997. – Vol. 26 (6). – P. 1298–1306.
3. An European concerted action investigating the validity of perinatal mortality as an outcome indicator for the quality of antenatal and perinatal care / Richardus J.H. et al. // J. Perinat. Med. – 1997. – Vol. 25 (4). – P. 313–324.
4. Baird D., Walker J., Thomson A.M. The causes and prevention of stillbirths and first week deaths // J. Obstet. Gynaecol. Br. Comm. – 1954. – Vol. 61. – P. 433.
5. Bergthold G., Rooks J., Stewart G. Evaluation of the women's reproductive health initiative in Ukraine. – Arlington: POPTECH, 1998. – P. 47.
6. Classification of perinatal death / Keeling J.W. et al. // Arch. Dis. Child. – 1989. – Vol. 64. – P. 1345–1351.
7. Early pregnancy screening for intrauterine growth retardation / Cnattingius S. et al. // Early Hum. Dev. – 1984. – Vol. 10. – P. 365–370.
8. Fedorova M.V. Diagnosis and treatment of intrauterine fetal hypoxia. Moscow: Medicine (in Russian), 1982.
9. Hoida N. National Policy on reforming the reproductive health of the Nation. in 2001: The year of public health in Ukraine, Second Annual International Health Donor Conference. – Kiev: Ukrainian House, 2002.
10. Investing in Women's Health: Central and Eastern Europe. WHO Reg Publ Eur Ser, 1995. – Vol. 55. – P. 1–44.
11. Jansone M., Lazdane G. Perinatal problems and quality assurance in Latvia – a country in economic transition // Acta Obstet. Gynecol. Scand. Suppl. – 1997. – Vol. 164. – P. 31–33.
12. Johansen, K.S., M. Hod. Quality development in perinatal care – the OBSQID project. OB Stetrical Quality Indicators and Data // Int. J. Gynaecol. Obstet. – 1999. – Vol. 64 (2). – P. 167–72.
13. Lindmark G. Quality assurance – a process for improving perinatal care // Acta Obstet. Gynecol. Scand. Suppl. – 1997. – Vol. 164. – P. 22–24.
14. Mogilevkina I. Some Reproductive Health Indicators. A Study with Special Emphasis on Factors Behind Induced Abortions and Perinatal Mortality. Comprehensive Summaries of Uppsala dissertations from the Faculty of Medicine, 1215. 2003, Uppsala: Acta Universitatis Upsaliensis. – 50 p.
15. NICE, a new cause of death classification for stillbirths and neonatal deaths. Neonatal and Intrauterine Death Classification according to Etiology / Winbo I.G. et al. // Int. J. Epidemiol. – 1998. – Vol. 27 (3). – P. 499–504.
16. Outcomes of 17,137 pregnancies in 2 urban areas of Ukraine / Little R.E. et al. // Am. J. Public. Health. – 1999. – Vol. 89 (12). – P. 1832–1836.
17. Perinatal Audit in the Donetsk Region, 1997–1998 / Mogilevkina I.A. et al. // Med. Soc. Probl. Family (in Russian). – 1999. – Vol. 4 (1). – P. 8–13.
18. Perinatal deaths in Norwegian county 1986–96 classified by the Nordic-Baltic perinatal classification: Geographical contrasts as a basis for quality assessment / Holt J. et al. // Acta Obstet. Gynecol. Scand. – 2000. – Vol. 79. – P. 107–112.
19. Placental insufficiency / Saveljeva G.M. et al. –Moscow: Medicine (in Russian), 1991.
20. Potentially avoidable perinatal deaths in Denmark, Sweden and Lithuania as classified by the Nordic-Baltic classification / Langhoff-Roos J. et al. // Br. J. Obstet. Gynaecol. – 1998. – Vol. 105 (11). – P. 1189–1194.
21. Screening for intrauterine growth retardation in late pregnancy / Cnattingius S. et al. // Early Hum. Dev. – 1985. – Vol. 10 (3–4). – P. 225–235.
22. Steingrimsdottir T., Cnattingius S., Lindmark G. Symphysis-fundus height: construction of a new Swedish reference curve, based on ultrasonically dated pregnancies // Acta Obstet. Gynecol. Scand. – 1995. – Vol. 74 (5). – P. 346–351.
23. The Nordi Baltic perinatal death classification / Borch-Christensen H. et al. // Acta Obstet. Gynecol. Scand. Suppl. – 1997. – Vol. 164. – P. 40–42.
24. The perinatal mortality rate as an indicator of quality of care in international comparisons / Richardus J.H. et al. // Med. Care. – 1998. – Vol. 36 (1). – P. 54–56.
25. Using the Nordic-Baltic perinatal death classification to assess perinatal care in Ukraine / Mogilevkina I. et al. // Eur. J. Obstet. Gynecol. Reprod. Biol. – 2002. – Vol. 100 (2). – P. 152–157.
26. Wigglesworth J.S. Monitoring perinatal mortality // A pathophysiological approach. Lancet. – 1980. – Vol. 2 (8196). – P. 684–686.
27. World Bank. World Development Report 2000/2001, Attacking poverty.– New York, Oxford: Oxford University press, 2001.
28. Zhylka N., Irkina T., Steshenko V. The state of reproductive health in Ukraine. -Kiev: Ministry of Public Health, National Academy of Science, Institute of Economy (in Ukrainian), 2001. – P. 68.
Перинатология и педиатрия
Реклама:
книги интернет магазин
Читайте также новости здоровье в главных новостях Украины, России, Европы и мира
К вашим услугам стоматология и зубное протезирование
Женские новости. Красота и здоровье
Расписание поездов по основным станциям Украины
Расписание самолетов, авиарейсы по основным аэропортам Украины
Расписание автобусов по основным автостанциям Украины
Расписания транспорта Украина
Новости Евро-2012 для любителей спорта и путешественников
Отдых и путешествия, туризм, гостиницы, транспорт
��� ������ � �����:
��������. ����������
���������� ����� ������:
http://old.medexpert.org.ua/modules/myarticles/article_storyid_9.html
�������:
�������� �����
������� ��������
��������. ������� �������
��������. ������� �������
|

