|
–û―¹–Ψ–±–Μ–Η–≤–Ψ―¹―²―• –Ω–Ψ―¹―²–Ϋ–Α―²–Α–Μ―¨–Ϋ–Ψ―½ –Α–¥–Α–Ω―²–Α―Ü―•―½ –Ϋ–Β–¥–Ψ–Ϋ–Ψ―à–Β–Ϋ–Η―Ö –¥―•―²–Β–Ι, ―è–Κ―• –Ϋ–Α―Ä–Ψ–¥–Η–Μ–Η―¹―¨ –≤―•–¥ –Φ–Α―²–Β―Ä―•–≤ –Ζ –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η–Φ –¥–Ψ–Ω–Ψ–Μ–Ψ–≥–Ψ–≤–Η–Φ ―Ä–Ψ–Ζ―Ä–Η–≤–Ψ–Φ –Ψ–±–Ψ–Μ–Ψ–Ϋ–Ψ–Κ –Ω–Μ–Ψ–¥–Α
|
 |
–û.–ê. –™–Ψ–Μ–Ψ–¥–Ϋ–Η―Ö, –ê.–€. –ü–Η–Μ–Η–Ω'―é–Κ, –¦.–°. –ö–Ψ–Μ–Ψ―¹–Ψ–≤―¹―¨–Κ–Α, –î.–û. –î–Ψ–±―Ä―è–Ϋ―¹―¨–Κ–Η–Ι
–Ü–≤–Α–Ϋ–Ψ-–Λ―Ä–Α–Ϋ–Κ―•–≤―¹―¨–Κ–Η–Ι –Φ–Β–¥–Η―΅–Ϋ–Η–Ι ―É–Ϋ―•–≤–Β―Ä―¹–Η―²–Β―², –Ü–≤–Α–Ϋ–Ψ-–Λ―Ä–Α–Ϋ–Κ―•–≤―¹―¨–Κ–Η–Ι –Ψ–±–Μ–Α―¹–Ϋ–Η–Ι –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ–Η–Ι ―Ü–Β–Ϋ―²―Ä, –¦―¨–≤―•–≤―¹―¨–Κ–Η–Ι –Ϋ–Α―Ü―•–Ψ–Ϋ–Α–Μ―¨–Ϋ–Η–Ι –Φ–Β–¥–Η―΅–Ϋ–Η–Ι ―É–Ϋ―•–≤–Β―Ä―¹–Η―²–Β―² ―•–Φ. –î–Α–Ϋ–Η–Μ–Α –™–Α–Μ–Η―Ü―¨–Κ–Ψ–≥–Ψ
–†–Β–Ζ―é–Φ–Β. –ü–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η–Ι –¥–Ψ–Ω–Ψ–Μ–Ψ–≥–Ψ–≤–Η–Ι ―Ä–Ψ–Ζ―Ä–Η–≤ –Ψ–±–Ψ–Μ–Ψ–Ϋ–Ψ–Κ –Ω–Μ–Ψ–¥–Α (–ü–î–†–û–ü) –Ζ–Α–Μ–Η―à–Α―î―²―¨―¹―è –Ω―Ä–Ψ–≤―•–¥–Ϋ–Ψ―é –Ω―Ä–Η―΅–Η–Ϋ–Ψ―é –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η―Ö –Ω–Ψ–Μ–Ψ–≥―•–≤ ―• –Φ–Ψ–Ε–Β –Ϋ–Β–≥–Α―²–Η–≤–Ϋ–Ψ –≤–Ω–Μ–Η–≤–Α―²–Η –Ϋ–Α –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ―• –Ϋ–Α―¹–Μ―•–¥–Κ–Η. –ü―Ä–Ψ–≤–Β–¥–Β–Ϋ–Ψ –Α–Ϋ–Α–Μ―•–Ζ –Ψ―¹–Ψ–±–Μ–Η–≤–Ψ―¹―²–Β–Ι –Α–Κ―É―à–Β―Ä―¹―¨–Κ–Ψ–≥–Ψ –Α–Ϋ–Α–Φ–Ϋ–Β–Ζ―É, –Ω–Β―Ä–Β–±―•–≥―É –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―• ―²–Α –Ω–Ψ–Μ–Ψ–≥―•–≤ ―É
623 –Ε―•–Ϋ–Ψ–Κ, ―è–Κ―• –Ϋ–Α―Ä–Ψ–¥–Η–Μ–Η –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Ψ. –Θ 266 (42,7%) –≤–Α–≥―•―²–Ϋ–Η―Ö –Ω―Ä–Η―΅–Η–Ϋ–Ψ―é –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η―Ö –Ω–Ψ–Μ–Ψ–≥―•–≤ –±―É–≤ –ü–î–†–û–ü. –ü–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ―• –Ϋ–Α―¹–Μ―•–¥–Κ–Η –Ω–Ψ―Ä―•–≤–Ϋ―é–≤–Α–Μ–Η ―É 304 –¥―•―²–Β–Ι, ―è–Κ―• –Ϋ–Α―Ä–Ψ–¥–Η–Μ–Η―¹―¨ –≤―•–¥ –Φ–Α―²–Β―Ä―•–≤ –Ζ –ü–î–†–û–ü, ―• 407 –Ϋ–Β–Φ–Ψ–≤–Μ―è―² –≤―•–¥ –Ε―•–Ϋ–Ψ–Κ, ―É ―è–Κ–Η―Ö –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ―• –Ω–Ψ–Μ–Ψ–≥–Η ―Ä–Ψ–Ζ–Ω–Ψ―΅–Α–Μ–Η―¹―¨ –≤–Ϋ–Α―¹–Μ―•–¥–Ψ–Κ ―•–Ϋ―à–Η―Ö –Ω―Ä–Η―΅–Η–Ϋ. –Γ―³–Ψ―Ä–Φ–Ψ–≤–Α–Ϋ―• –≥―Ä―É–Ω–Η –Ϋ–Β–Φ–Ψ–≤–Μ―è―² –Ϋ–Β –≤―•–¥―Ä―•–Ζ–Ϋ―è'–Μ–Η―¹―¨ –Ζ–Α –Φ–Α―¹–Ψ―é ―²―•–Μ–Α –Ω―Ä–Η –Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Ϋ―• ―• ―²–Β―Ä–Φ―•–Ϋ–Ψ–Φ –≥–Β―¹―²–Α―Ü―•―½. –î―•―²–Η –≤―•–¥ –Φ–Α―²–Β―Ä―•–≤ –Ζ –ü–î–†–û–ü –Ϋ–Α―Ä–Ψ–¥–Ε―É–≤–Α–Μ–Η―¹―¨ ―É –Κ―Ä–Α―â–Ψ–Φ―É ―¹―²–Α–Ϋ―•, ―Ä―•–¥―à–Β –≤–Η–Φ–Α–≥–Α–Μ–Η –Ω–Β―Ä–≤–Η–Ϋ–Ϋ–Ψ―½ ―Ä–Β–Α–Ϋ―•–Φ–Α―Ü―•―½, –Ω–Β―Ä–Β–≤–Β–¥–Β–Ϋ–Ϋ―è ―É –≤―•–¥–¥―•–Μ–Β–Ϋ–Ϋ―è ―•–Ϋ―²–Β–Ϋ―¹–Η–≤–Ϋ–Ψ―½ ―²–Β―Ä–Α–Ω―•―½ –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η―Ö ―• –Μ―•–Κ―É–≤–Α–Ϋ–Ϋ―è –Ζ –≤–Η–Κ–Ψ―Ä–Η―¹―²–Α–Ϋ–Ϋ―è–Φ ―à―²―É―΅–Ϋ–Ψ―½ –≤–Β–Ϋ―²–Η–Μ―è―Ü―•―½ –Μ–Β–≥–Β–Ϋ―¨. –ü–Ψ–Κ–Α–Ζ–Ϋ–Η–Κ–Η ―½―Ö ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²―• –±―É–Μ–Η ―•―¹―²–Ψ―²–Ϋ–Ψ –Ϋ–Η–Ε―΅–Η–Φ–Η. –™―Ä―É–Ω–Η –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η―Ö ―•―¹―²–Ψ―²–Ϋ–Ψ –Ϋ–Β –≤―•–¥―Ä―•–Ζ–Ϋ―è–Μ–Η―¹―¨ –Ζ–Α –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ―•―¹―²―é –Ϋ–Α ―Ä–Β―¹–Ω―•―Ä–Α―²–Ψ―Ä–Ϋ–Η–Ι –¥–Η―¹―²―Ä–Β―¹―¹–Η–Ϋ–¥―Ä–Ψ–Φ ―• –Ω–Ϋ–Β–≤–Φ–Ψ–Ϋ―•―é. –ê–Ϋ―• –Ψ―΅―•–Κ―É–≤–Α–Μ―¨–Ϋ–Α, –Α–Ϋ―• –Α–Κ―²–Η–≤–Ϋ–Α –Α–Κ―É―à–Β―Ä―¹―¨–Κ–Α ―²–Α–Κ―²–Η–Κ–Α ―É –Ε―•–Ϋ–Ψ–Κ –Ζ –ü–î–†–û–ü –≤ ―²–Β―Ä–Φ―•–Ϋ―• –≥–Β―¹―²–Α―Ü―•―½ 34βÄ™37 ―²–Η–Ε–Ϋ―•–≤ –Ϋ–Β –Φ–Α–Μ–Α –Ω–Β―Ä–Β–≤–Α–≥ –≤ –Κ–Ψ–Ϋ―²–Β–Κ―¹―²―• –Ω–Ψ–Μ―•–Ω―à–Β–Ϋ–Ϋ―è –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ–Η―Ö –Ϋ–Α―¹–Μ―•–¥–Κ―•–≤. –û―²―Ä–Η–Φ–Α–Ϋ―• ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Η ―¹–≤―•–¥―΅–Α―²―¨ –Ω―Ä–Ψ –≤―•–¥―¹―É―²–Ϋ―•―¹―²―¨ –Ϋ–Β–≥–Α―²–Η–≤–Ϋ–Ψ–≥–Ψ –≤–Ω–Μ–Η–≤―É –ü–î–†–û–ü –Ϋ–Α –Ω–Ψ―¹―²–Ϋ–Α―²–Α–Μ―¨–Ϋ―É –Α–¥–Α–Ω―²–Α―Ü―•―é –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η―Ö –Ζ–Α ―É–Φ–Ψ–≤–Η –Ϋ–Α–¥–Α–Ϋ–Ϋ―è –Α–¥–Β–Κ–≤–Α―²–Ϋ–Ψ―½ –Φ–Β–¥–Η―΅–Ϋ–Ψ―½ –¥–Ψ–Ω–Ψ–Φ–Ψ–≥–Η –Φ–Α―²–Β―Ä―• ―• –¥–Η―²–Η–Ϋ―•.
–†–Β–Ζ―é–Φ–Β. –ü―Ä–Β–Ε–¥–Β–≤―Ä–Β–Φ–Β–Ϋ–Ϋ―΄–Ι –¥–Ψ―Ä–Ψ–¥–Ψ–≤―΄–Ι ―Ä–Α–Ζ―Ä―΄–≤ –Ψ–±–Ψ–Μ–Ψ―΅–Β–Κ –Ω–Μ–Ψ–¥–Α (–ü–î–†–û–ü) –Ψ―¹―²–Α–Β―²―¹―è –≤–Β–¥―É―â–Β–Ι –Ω―Ä–Η―΅–Η–Ϋ–Ψ–Ι –Ω―Ä–Β–Ε–¥–Β–≤―Ä–Β–Φ–Β–Ϋ–Ϋ―΄―Ö ―Ä–Ψ–¥–Ψ–≤ –Η –Φ–Ψ–Ε–Β―² –Ϋ–Β–≥–Α―²–Η–≤–Ϋ–Ψ –≤–Μ–Η―è―²―¨ –Ϋ–Α –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ―΄–Β –Η―¹―Ö–Ψ–¥―΄. –ü―Ä–Ψ–≤–Β–¥–Β–Ϋ –Α–Ϋ–Α–Μ–Η–Ζ –Ψ―¹–Ψ–±–Β–Ϋ–Ϋ–Ψ―¹―²–Β–Ι –Α–Κ―É―à–Β―Ä―¹–Κ–Ψ–≥–Ψ –Α–Ϋ–Α–Φ–Ϋ–Β–Ζ–Α, ―²–Β―΅–Β–Ϋ–Η―è –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η –Η ―Ä–Ψ–¥–Ψ–≤ ―É 623 –Ε–Β–Ϋ―â–Η–Ϋ, –Κ–Ψ―²–Ψ―Ä―΄–Β ―Ä–Ψ–¥–Η–Μ–Η –Ω―Ä–Β–Ε–¥–Β–≤―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ. –Θ 266 (42,7%) –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ―΄―Ö –Ω―Ä–Η―΅–Η–Ϋ–Ψ–Ι –Ω―Ä–Β–Ε–¥–Β–≤―Ä–Β–Φ–Β–Ϋ–Ϋ―΄―Ö ―Ä–Ψ–¥–Ψ–≤ –±―΄–Μ –ü–î–†–û–ü. –ü–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ―΄–Β –Η―¹―Ö–Ψ–¥―΄ ―¹―Ä–Α–≤–Ϋ–Η–≤–Α–Μ–Η ―É 304 –¥–Β―²–Β–Ι, –Κ–Ψ―²–Ψ―Ä―΄–Β ―Ä–Ψ–¥–Η–Μ–Η―¹―¨ –Ψ―² –Φ–Α―²–Β―Ä–Β–Ι ―¹ –ü–î–†–û–ü, –Η ―É 407 –Ϋ–Ψ–≤–Ψ―Ä–Ψ–Ε–¥–Β–Ϋ–Ϋ―΄―Ö βÄî –Ψ―² –Ε–Β–Ϋ―â–Η–Ϋ, ―É –Κ–Ψ―²–Ψ―Ä―΄―Ö –Ω―Ä–Β–Ε–¥–Β–≤―Ä–Β–Φ–Β–Ϋ–Ϋ―΄–Β ―Ä–Ψ–¥―΄ –Ϋ–Α―΅–Α–Μ–Η―¹―¨ –≤―¹–Μ–Β–¥―¹―²–≤–Η–Β –¥―Ä―É–≥–Η―Ö –Ω―Ä–Η―΅–Η–Ϋ. –Γ―³–Ψ―Ä–Φ–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ―΄–Β –≥―Ä―É–Ω–Ω―΄ –Ϋ–Ψ–≤–Ψ―Ä–Ψ–Ε–¥–Β–Ϋ–Ϋ―΄―Ö –Ϋ–Β –Ψ―²–Μ–Η―΅–Α–Μ–Η―¹―¨ –Ω–Ψ –Φ–Α―¹―¹–Β –Ω―Ä–Η ―Ä–Ψ–Ε–¥–Β–Ϋ–Η–Η –Η –≥–Β―¹―²–Α―Ü–Η–Ψ–Ϋ–Ϋ–Ψ–Φ―É –≤–Ψ–Ζ―Ä–Α―¹―²―É. –î–Β―²–Η –Ψ―² –Φ–Α―²–Β―Ä–Β–Ι ―¹ –ü–î–†–û–ü ―Ä–Ψ–Ε–¥–Α–Μ–Η―¹―¨ –≤ –Μ―É―΅―à–Β–Φ ―¹–Ψ―¹―²–Ψ―è–Ϋ–Η–Η, ―Ä–Β–Ε–Β –Ϋ―É–Ε–¥–Α–Μ–Η―¹―¨ –≤ –Ω–Β―Ä–≤–Η―΅–Ϋ–Ψ–Ι ―Ä–Β–Α–Ϋ–Η–Φ–Α―Ü–Η–Η, –Ω–Β―Ä–Β–≤–Ψ–¥–Β –≤ –Ψ―²–¥–Β–Μ–Β–Ϋ–Η–Β –Η–Ϋ―²–Β–Ϋ―¹–Η–≤–Ϋ–Ψ–Ι ―²–Β―Ä–Α–Ω–Η–Η –Ϋ–Ψ–≤–Ψ―Ä–Ψ–Ε–¥–Β–Ϋ–Ϋ―΄―Ö –Η –Μ–Β―΅–Β–Ϋ–Η–Η ―¹ –Η―¹–Ω–Ψ–Μ―¨–Ζ–Ψ–≤–Α–Ϋ–Η–Β–Φ –Η―¹–Κ―É―¹―¹―²–≤–Β–Ϋ–Ϋ–Ψ–Ι –≤–Β–Ϋ―²–Η–Μ―è―Ü–Η–Η –Μ–Β–≥–Κ–Η―Ö. –ü–Ψ–Κ–Α–Ζ–Α―²–Β–Μ–Η –Η―Ö ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²–Η –±―΄–Μ–Η ―¹―É―â–Β―¹―²–≤–Β–Ϋ–Ϋ–Ψ –Ϋ–Η–Ε–Β. –™―Ä―É–Ω–Ω―΄ –Ϋ–Ψ–≤–Ψ―Ä–Ψ–Ε–¥–Β–Ϋ–Ϋ―΄―Ö ―¹―É―â–Β―¹―²–≤–Β–Ϋ–Ϋ–Ψ –Ϋ–Β –Ψ―²–Μ–Η―΅–Α–Μ–Η―¹―¨ –Ω–Ψ –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Β–Φ–Ψ―¹―²–Η ―Ä–Β―¹–Ω–Η―Ä–Α―²–Ψ―Ä–Ϋ―΄–Φ –¥–Η―¹―²―Ä–Β―¹―¹―¹–Η–Ϋ–¥―Ä–Ψ–Φ–Ψ–Φ –Η –Ω–Ϋ–Β–≤–Φ–Ψ–Ϋ–Η–Β–Ι. –ù–Η –Ψ–Ε–Η–¥–Α―²–Β–Μ―¨–Ϋ–Α―è, –Ϋ–Η –Α–Κ―²–Η–≤–Ϋ–Α―è –Α–Κ―É―à–Β―Ä―¹–Κ–Α―è ―²–Α–Κ―²–Η–Κ–Α ―É –Ε–Β–Ϋ―â–Η–Ϋ ―¹ –ü–î–†–û–ü ―¹–Ψ ―¹―Ä–Ψ–Κ–Ψ–Φ –≥–Β―¹―²–Α―Ü–Η–Η 34βÄ™37 –Ϋ–Β–¥–Β–Μ―¨ –Ϋ–Β –Η–Φ–Β–Μ–Α –Ω―Ä–Β–Η–Φ―É―â–Β―¹―²–≤ –≤ –Κ–Ψ–Ϋ―²–Β–Κ―¹―²–Β ―É–Μ―É―΅―à–Β–Ϋ–Η―è –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ―΄―Ö –Η―¹―Ö–Ψ–¥–Ψ–≤. –ü–Ψ–Μ―É―΅–Β–Ϋ–Ϋ―΄–Β ―Ä–Β–Ζ―É–Μ―¨―²–Α―²―΄ ―¹–≤–Η–¥–Β―²–Β–Μ―¨―¹―²–≤―É―é―² –Ψ–± –Ψ―²―¹―É―²―¹―²–≤–Η–Η –Ϋ–Β–≥–Α―²–Η–≤–Ϋ–Ψ–≥–Ψ –≤–Μ–Η―è–Ϋ–Η―è –ü–î–†–û–ü –Ϋ–Α –Ω–Ψ―¹―²–Ϋ–Α―²–Α–Μ―¨–Ϋ―É―é –Α–¥–Α–Ω―²–Α―Ü–Η―é –Ϋ–Ψ–≤–Ψ―Ä–Ψ–Ε–¥–Β–Ϋ–Ϋ―΄―Ö –Ω―Ä–Η ―É―¹–Μ–Ψ–≤–Η–Η –Ψ–Κ–Α–Ζ–Α–Ϋ–Η―è –Α–¥–Β–Κ–≤–Α―²–Ϋ–Ψ–Ι –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ–Ψ–Ι –Ω–Ψ–Φ–Ψ―â–Η –Φ–Α―²–Β―Ä–Η –Η ―Ä–Β–±–Β–Ϋ–Κ―É.
Summary. Preterm premature rupture of membranes (PPROM) remains an important cause of preterm birth and can negatively affect perinatal outcomes. The analysis of features of obstetric history, course of pregnancy and labour in 623 women who delivered preterm was done. PPROM was the cause of preterm birth in 266 (42,7%) women. Perinatal outcomes were compared in 304 infants born to mothers with PPROM and in 407 neonates who were born preterm due to the other causes. The 2 groups of infants do not differ by gestational age and birth weight. The babies from women with PPROM were born in better condition, less often required resuscitation after birth, hospitalisation to neonatal intensive care unit, and mechanical ventilation; their mortality rate was significantly lower. Incidences of respiratory distress-syndrome and pneumonia were about the same in the both groups. Neither expectant nor active management of women with PPROM at 34'37 wks of pregnancy had any advantages in terms of perinatal outcome improvement. The obtained results suggest the lack of negative influence of PPROM on newborns- postnatal transition if medical care of mothers and neonates is adequate.
–£―¹―²―É–Ω
–½ –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η–Φ –¥–Ψ–Ω–Ψ–Μ–Ψ–≥–Ψ–≤–Η–Φ ―Ä–Ψ–Ζ―Ä–Η–≤–Ψ–Φ –Ψ–±–Ψ–Μ–Ψ–Ϋ–Ψ–Κ –Ω–Μ–Ψ–¥–Α (–ü–î–†–û–ü), ―è–Κ–Η–Ι ―É―¹–Κ–Μ–Α–¥–Ϋ―é―î –Ω–Β―Ä–Β–±―•–≥ 3βÄ™5% ―É―¹―•―Ö –≤–Α–≥―•―²–Ϋ–Ψ―¹―²–Β–Ι, –Ω–Ψ–≤'―è–Ζ–Α–Ϋ–Α –Ω―Ä–Η–±–Μ–Η–Ζ–Ϋ–Ψ ―²―Ä–Β―²–Η–Ϋ–Α –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η―Ö –Ω–Ψ–Μ–Ψ–≥―•–≤ [1βÄ™3]. –ù–Β–Ζ–≤–Α–Ε–Α―é―΅–Η –Ϋ–Α ―²–Β, ―â–Ψ –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Β –Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Ϋ―è ―¹–Α–Φ–Β –Ω–Ψ ―¹–Ψ–±―• ―î –Ϋ–Α–Ι–≤–Α–Ε–Μ–Η–≤―•―à–Η–Φ –Ϋ–Β–≥–Α―²–Η–≤–Ϋ–Η–Φ –Ϋ–Α―¹–Μ―•–¥–Κ–Ψ–Φ ―Ü―¨–Ψ–≥–Ψ ―É―¹–Κ–Μ–Α–¥–Ϋ–Β–Ϋ–Ϋ―è, –Ψ―¹―²–Α–Ϋ–Ϋ―î –≤–≤–Α–Ε–Α―î―²―¨―¹―è –Ϋ–Β–Ζ–Α–Μ–Β–Ε–Ϋ–Ψ―é –Ω―Ä–Η―΅–Η–Ϋ–Ψ―é –Ω―•–¥–≤–Η―â–Β–Ϋ–Ψ―½ –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ–Ψ―½ –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ–Ψ―¹―²―• ―• ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²―•, –Ϋ–Α―¹–Α–Φ–Ω–Β―Ä–Β–¥, –≤–Ϋ–Α―¹–Μ―•–¥–Ψ–Κ –≤–Η–Ϋ–Η–Κ–Ϋ–Β–Ϋ–Ϋ―è ―²–Α–Κ –Ζ–≤–Α–Ϋ–Ψ–≥–Ψ –Μ–Α―²–Β–Ϋ―²–Ϋ–Ψ–≥–Ψ –Ω–Β―Ä―•–Ψ–¥―É, –Ω―•–¥–≤–Η―â–Β–Ϋ–Ψ–≥–Ψ ―Ä–Η–Ζ–Η–Κ―É ―•–Ϋ―³―•–Κ―É–≤–Α–Ϋ–Ϋ―è ―• –Ω–Ψ―Ä―É―à–Β–Ϋ–Ϋ―è ―¹―²–Α–Ϋ―É –Ω–Μ–Ψ–¥–Α.
–½–Α –¥–Α–Ϋ–Η–Φ–Η –Ζ–Α―Ä―É–±―•–Ε–Ϋ–Η―Ö –Α–≤―²–Ψ―Ä―•–≤, ―΅–Α―¹―²–Ψ―²–Α –≤–Α–Ε–Κ–Η―Ö –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ―¨ –≤ –Ϋ–Β–Ψ–Ϋ–Α―²–Α–Μ―¨–Ϋ–Ψ–Φ―É –Ω–Β―Ä―•–Ψ–¥―• –Φ–Ψ–Ε–Β –±―É―²–Η –Φ–Α–Ι–Ε–Β ―É–¥–≤―•―΅―• –±―•–Μ―¨―à–Ψ―é ―É –¥―•―²–Β–Ι, ―è–Κ―• –Ϋ–Α―Ä–Ψ–¥–Η–Μ–Η―¹―¨ –Ω―•―¹–Μ―è –ü–î–†–û–ü, –Ω–Ψ―Ä―•–≤–Ϋ―è–Ϋ–Ψ –Ζ –Ϋ–Β–Φ–Ψ–≤–Μ―è―²–Α–Φ–Η ―²–Α–Κ–Ψ–≥–Ψ –Ε –≥–Β―¹―²–Α―Ü―•–Ι–Ϋ–Ψ–≥–Ψ –≤―•–Κ―É, ―è–Κ―• –Ϋ–Α―Ä–Ψ–¥–Η–Μ–Η―¹―¨ –≤–Ϋ–Α―¹–Μ―•–¥–Ψ–Κ ―¹–Α–Φ–Ψ–≤―•–Μ―¨–Ϋ–Η―Ö –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η―Ö –Ω–Ψ–Μ–Ψ–≥―•–≤ [1, 4]. –£–Ψ–¥–Ϋ–Ψ―΅–Α―¹, ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Η –Κ―•–Μ―¨–Κ–Ψ―Ö ―•–Ϋ―à–Η―Ö –¥–Ψ―¹–Μ―•–¥–Ε–Β–Ϋ―¨ –Ϋ–Β –≤–Η―è–≤–Η–Μ–Η –Ϋ–Β–≥–Α―²–Η–≤–Ϋ–Ψ–≥–Ψ –≤–Ω–Μ–Η–≤―É –ü–î–†–û–ü –Ϋ–Α –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ―•―¹―²―¨ –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η―Ö, –Ω–Ψ–≤'―è–Ζ–Α–Ϋ―É –Ζ –Ϋ–Β–¥–Ψ–Ϋ–Ψ―à–Β–Ϋ―•―¹―²―é [5].
–·–Κ –≤―•–¥–Ψ–Φ–Ψ, ―΅–Α―¹―²–Ψ―²–Α ―• –≤–Α–Ε–Κ―•―¹―²―¨ –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ–Η―Ö –Ϋ–Α―¹–Μ―•–¥–Κ―•–≤ –ü–î–†–û–ü –Ζ–Α–Μ–Β–Ε–Α―²―¨, –Ϋ–Α―¹–Α–Φ–Ω–Β―Ä–Β–¥, –≤―•–¥ ―²–Β―Ä–Φ―•–Ϋ―É –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―•, –≤ ―è–Κ–Ψ–Φ―É –≤―•–¥–±―É–≤―¹―è ―Ä–Ψ–Ζ―Ä–Η–≤ –Ψ–±–Ψ–Μ–Ψ–Ϋ–Ψ–Κ. –ù–Α ―Ü―• –Ω–Ψ–Κ–Α–Ζ–Ϋ–Η–Κ–Η –≤–Ω–Μ–Η–≤–Α―é―²―¨ ―²–Α–Κ–Ψ–Ε –Ϋ–Α―è–≤–Ϋ―•―¹―²―¨ –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ–Ψ―½ ―•–Ϋ―³–Β–Κ―Ü―•―½, –≤―•–¥―à–Α―Ä―É–≤–Α–Ϋ–Ϋ―è –Ω–Μ–Α―Ü–Β–Ϋ―²–Η, –Α ―²–Α–Κ–Ψ–Ε –Κ–Ψ–Φ–Ω―Ä–Β―¹―•―è –Ω―É–Ω–Ψ–≤–Η–Ϋ–Η, ―¹–Ω―Ä–Η―΅–Η–Ϋ–Β–Ϋ–Α –Φ–Α–Μ–Ψ–≤–Ψ–¥–¥―è–Φ. –†–Β―¹–Ω―•―Ä–Α―²–Ψ―Ä–Ϋ–Η–Ι –¥–Η―¹―²―Ä–Β―¹-―¹–Η–Ϋ–¥―Ä–Ψ–Φ (–†–î–Γ) βÄî –Ϋ–Α–Ι–±―•–Μ―¨―à –Ω–Ψ―à–Η―Ä–Β–Ϋ–Α ―¹–Β―Ä–Ι–Ψ–Ζ–Ϋ–Α –Ϋ–Β–Ψ–Ϋ–Α―²–Α–Μ―¨–Ϋ–Α –Ω―Ä–Ψ–±–Μ–Β–Φ–Α, –≤–Η–Ϋ–Η–Κ–Ϋ–Β–Ϋ–Ϋ―è ―è–Κ–Ψ―½ –Φ–Ψ–Ε–Β ―¹―É–Ω―Ä–Ψ–≤–Ψ–¥–Ε―É–≤–Α―²–Η –ü–î–†–û–ü ―É –±―É–¥―¨―è–Κ–Ψ–Φ―É ―²–Β―Ä–Φ―•–Ϋ―• –≥–Β―¹―²–Α―Ü―•―½. –ß–Α―¹―²–Ψ―²–Α ―•–Ϋ―à–Η―Ö –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ―¨ (―¹–Β–Ω―¹–Η―¹, –Ϋ–Β–Κ―Ä–Ψ―²–Η–Ζ―É―é―΅–Η–Ι –Β–Ϋ―²–Β―Ä–Ψ–Κ–Ψ–Μ―•―² (–ù–ï–ö), –≤–Ϋ―É―²―Ä―•―à–Ϋ―¨–Ψ-―à–Μ―É–Ϋ–Ψ―΅–Κ–Ψ–≤―• –Κ―Ä–Ψ–≤–Ψ–≤–Η–Μ–Η–≤–Η (–£–®–ö), –±―Ä–Ψ–Ϋ―Ö–Ψ–Μ–Β–≥–Β–Ϋ–Β–≤–Α –¥–Η―¹–Ω–Μ–Α–Ζ―•―è) –Ζ–Φ–Β–Ϋ―à―É―î―²―¨―¹―è –Ζ―• –Ζ―Ä–Ψ―¹―²–Α–Ϋ–Ϋ―è–Φ ―²–Β―Ä–Φ―•–Ϋ―É –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―• [3].
–£―Ä–Α―Ö–Ψ–≤―É―é―΅–Η –≤–Η―¹–Ψ–Κ–Η–Ι ―Ä–Η–Ζ–Η–Κ –≤–Η–Ϋ–Η–Κ–Ϋ–Β–Ϋ–Ϋ―è ―΅–Η―¹–Μ–Β–Ϋ–Ϋ–Η―Ö ―É―¹–Κ–Μ–Α–¥–Ϋ–Β–Ϋ―¨ –Ζ –±–Ψ–Κ―É –Φ–Α―²–Β―Ä―• ―• –Ω–Μ–Ψ–¥–Α, –Α ―²–Α–Κ–Ψ–Ε –¥–Ψ―Ü―•–Μ―¨–Ϋ―•―¹―²―¨ –Ψ―΅―•–Κ―É–≤–Α–Μ―¨–Ϋ–Ψ―½ ―²–Α–Κ―²–Η–Κ–Η ―É –≤–Η–Ω–Α–¥–Κ―É –ü–î–†–û–ü –Ω―Ä–Η ―²–Β―Ä–Φ―•–Ϋ―• –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―• <34 ―²–Η–Ε–Ϋ―•–≤ [6], ―è–Κ―•―¹―²―¨ –Α–Κ―É―à–Β―Ä―¹―¨–Κ–Ψ–≥–Ψ ―¹–Ω–Ψ―¹―²–Β―Ä–Β–Ε–Β–Ϋ–Ϋ―è, –Ζ–Α―¹―²–Ψ―¹―É–≤–Α–Ϋ–Ϋ―è –Ω―Ä–Ψ―³―•–Μ–Α–Κ―²–Η―΅–Ϋ–Η―Ö –Ζ–Α―Ö–Ψ–¥―•–≤ –Ζ –¥–Ψ–≤–Β–¥–Β–Ϋ–Η–Φ–Η –Β―³–Β–Κ―²–Η–≤–Ϋ―•―¹―²―é ―• –±–Β–Ζ–Ω–Β–Κ–Ψ―é, –Α ―²–Α–Κ–Ψ–Ε ―¹–≤–Ψ―î―΅–Α―¹–Ϋ―• ―Ä―•―à–Β–Ϋ–Ϋ―è ―â–Ψ–¥–Ψ –Ϋ–Β–Ψ–±―Ö―•–¥–Ϋ–Ψ―¹―²―• –Ω–Β―Ä–Β―Ä–Η–≤–Α–Ϋ–Ϋ―è –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―• –Φ–Α―é―²―¨ –Κ―Ä–Η―²–Η―΅–Ϋ–Β –Ζ–Ϋ–Α―΅–Β–Ϋ–Ϋ―è –¥–Μ―è –Ω–Ψ–Μ―•–Ω―à–Β–Ϋ–Ϋ―è –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ–Η―Ö –Ϋ–Α―¹–Μ―•–¥–Κ―•–≤. –£–Ψ–¥–Ϋ–Ψ―΅–Α―¹ ―Ä―•–Ζ–Ϋ―• –≤–Α―Ä―•–Α–Ϋ―²–Η –Α–Κ―É―à–Β―Ä―¹―¨–Κ–Ψ―½ ―²–Α–Κ―²–Η–Κ–Η ―É –≤–Η–Ω–Α–¥–Κ―É –ü–î–†–û–ü –Ω―Ä–Η ―²–Β―Ä–Φ―•–Ϋ―• –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―• >34 ―²–Η–Ε–Ϋ―•–≤ –Ζ–Α–Μ–Η―à–Α―é―²―¨―¹―è –Ϋ–Β–¥–Ψ―¹―²–Α―²–Ϋ―¨–Ψ –≤–Η–≤―΅–Β–Ϋ–Η–Φ–Η ―É –Κ–Ψ–Ϋ―²–Β–Κ―¹―²―• –Ω–Ψ―²–Β–Ϋ―Ü―•–Ι–Ϋ–Ψ–≥–Ψ–≤–Ω–Μ–Η–≤―É –Ϋ–Α –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ―•―¹―²―¨ ―• ―¹–Φ–Β―Ä―²–Ϋ―•―¹―²―¨ –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η―Ö. –ù–Α―è–≤–Ϋ―• –¥–Α–Ϋ―• –Ζ–Α―¹–≤―•–¥―΅–Η–Μ–Η, ―â–Ψ –Ψ―΅―•–Κ―É–≤–Α–Μ―¨–Ϋ–Α ―²–Α–Κ―²–Η–Κ–Α –≤ ―²–Α–Κ―•–Ι ―¹–Η―²―É–Α―Ü―•―½ –Φ–Ψ–Ε–Β –Ω―•–¥–≤–Η―â―É–≤–Α―²–Η ―Ä–Η–Ζ–Η–Κ –≤–Η–Ϋ–Η–Κ–Ϋ–Β–Ϋ–Ϋ―è ―Ö–Ψ―Ä―•–Ψ–Ϋ–Α–Φ–Ϋ―•–Ψ–Ϋ―•―²―É, –Ψ–¥–Ϋ–Α–Κ –Ζ–Φ–Β–Ϋ―à―É–≤–Α―²–Η –Ι–Φ–Ψ–≤―•―Ä–Ϋ―•―¹―²―¨ –Κ–Β―¹–Α―Ä―¹―¨–Κ–Ψ–≥–Ψ ―Ä–Ψ–Ζ―²–Η–Ϋ―É, –≤–Η–Ϋ–Η–Κ–Ϋ–Β–Ϋ–Ϋ―è –¥–Η―Ö–Α–Μ―¨–Ϋ–Η―Ö ―Ä–Ψ–Ζ–Μ–Α–¥―•–≤ ―É –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Ψ–≥–Ψ ―²–Α –Ι–Ψ–≥–Ψ –≥–Ψ―¹–Ω―•―²–Α–Μ―•–Ζ–Α―Ü―•―½ ―É –≤―•–¥–¥―•–Μ–Β–Ϋ–Ϋ―è ―•–Ϋ―²–Β–Ϋ―¹–Η–≤–Ϋ–Ψ―½ ―²–Β―Ä–Α–Ω―•―½ [7].
–Δ–Α–Κ–Η–Φ ―΅–Η–Ϋ–Ψ–Φ, –≤–Η–≤―΅–Β–Ϋ–Ϋ―è –Ψ―¹–Ψ–±–Μ–Η–≤–Ψ―¹―²–Β–Ι –Ω–Ψ―¹―²–Ϋ–Α―²–Α–Μ―¨–Ϋ–Ψ―½ –Α–¥–Α–Ω―²–Α―Ü―•―½ –Ϋ–Β–¥–Ψ–Ϋ–Ψ―à–Β–Ϋ–Η―Ö –Ϋ–Β–Φ–Ψ–≤–Μ―è―², ―è–Κ―• –Ϋ–Α―Ä–Ψ–¥–Η–Μ–Η―¹―¨ –Ω―•―¹–Μ―è –ü–î–†–û–ü, –Ζ–Α–Μ–Β–Ε–Ϋ–Ψ –≤―•–¥ ―²–Β―Ä–Φ―•–Ϋ―É –≥–Β―¹―²–Α―Ü―•―½ ―• –Α–Κ―É―à–Β―Ä―¹―¨–Κ–Ψ―½ ―²–Α–Κ―²–Η–Κ–Η ―î –Ϋ–Α–¥–Ζ–≤–Η―΅–Α–Ι–Ϋ–Ψ –Α–Κ―²―É–Α–Μ―¨–Ϋ–Η–Φ, ―• –≤–Η–≤―΅–Β–Ϋ–Ϋ―è ―¹–Α–Φ–Β ―Ü–Η―Ö –Ψ―¹–Ψ–±–Μ–Η–≤–Ψ―¹―²–Β–Ι ―¹―²–Α–Μ–Ψ –Φ–Β―²–Ψ―é –Ϋ–Α―à–Ψ–≥–Ψ –¥–Ψ―¹–Μ―•–¥–Ε–Β–Ϋ–Ϋ―è.
–€–Α―²–Β―Ä―•–Α–Μ ―²–Α –Φ–Β―²–Ψ–¥–Η –¥–Ψ―¹–Μ―•–¥–Ε–Β–Ϋ–Ϋ―è
–ü―Ä–Ψ–≤–Β–¥–Β–Ϋ–Ψ ―Ä–Β―²―Ä–Ψ―¹–Ω–Β–Κ―²–Η–≤–Ϋ–Η–Ι –Α–Ϋ–Α–Μ―•–Ζ 623 ―•―¹―²–Ψ―Ä―•–Ι –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η―Ö –Ω–Ψ–Μ–Ψ–≥―•–≤, ―è–Κ―• –≤―•–¥–±―É–≤–Α–Μ–Η―¹―¨ –≤ –Ü–≤–Α–Ϋ–Ψ-–Λ―Ä–Α–Ϋ–Κ―•–≤―¹―¨–Κ–Ψ–Φ―É –Ψ–±–Μ–Α―¹–Ϋ–Ψ–Φ―É –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ–Ψ–Φ―É ―Ü–Β–Ϋ―²―Ä―• –Ω―Ä–Ψ―²―è–≥–Ψ–Φ 2000βÄ™2004 ―Ä―Ä. –Θ 266 (42,7%) –≤–Α–≥―•―²–Ϋ–Η―Ö, ―è–Κ―• –±―É–Μ–Η –≤–Κ–Μ―é―΅–Β–Ϋ―• –¥–Ψ –Ψ―¹–Ϋ–Ψ–≤–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η, –Ω―Ä–Η―΅–Η–Ϋ–Ψ―é –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η―Ö –Ω–Ψ–Μ–Ψ–≥―•–≤ –±―É–≤ –ü–î–†–û–ü. –î–Ψ ―¹–Κ–Μ–Α–¥―É –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η ―É–≤―•–Ι―à–Μ–Η 357 (57,3%) –Ε―•–Ϋ–Ψ–Κ, –≤ ―è–Κ–Η―Ö –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Α –Ω–Ψ–Μ–Ψ–≥–Ψ–≤–Α –¥―•―è–Μ―¨–Ϋ―•―¹―²―¨ ―Ä–Ψ–Ζ–Ω–Ψ―΅–Α–Μ–Α―¹―¨ –Ϋ–Α ―²–Μ―• ―Ü―•–Μ–Η―Ö –Ψ–±–Ψ–Μ–Ψ–Ϋ–Ψ–Κ –Ω–Μ–Ψ–¥–Α. –½–Α–≥–Α–Μ–Ψ–Φ, 87 (13,96%) –≤–Α–≥―•―²–Ϋ–Ψ―¹―²–Β–Ι –±―É–Μ–Η –±–Α–≥–Α―²–Ψ–Ω–Μ―•–¥–Ϋ–Η–Φ–Η. –£ –Ψ―¹–Ϋ–Ψ–≤–Ϋ―•–Ι –≥―Ä―É–Ω―• –¥–≤―•–Ι–Ϋ―• –Ϋ–Α―Ä–Ψ–¥–Η–Μ–Η―¹―¨ ―É 38 (14,29%) –Ε―•–Ϋ–Ψ–Κ. –Θ –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ―•–Ι –≥―Ä―É–Ω―• –¥–≤–Ψ―î –¥―•―²–Β–Ι –Ϋ–Α―Ä–Ψ–¥–Η–Μ–Η―¹―¨ ―É 47 (13,17 %) –Ε―•–Ϋ–Ψ–Κ, –Α ―²―Ä–Ψ―î βÄî ―É 2 (0,56%) –Φ–Α―²–Β―Ä―•–≤ (―Ä>0,05).
–ü–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ―• –Ϋ–Α―¹–Μ―•–¥–Κ–Η –Ψ―Ü―•–Ϋ―é–≤–Α–Μ–Η ―É 304 (42,76%) –¥―•―²–Β–Ι, ―è–Κ―• –Ϋ–Α―Ä–Ψ–¥–Η–Μ–Η―¹―¨ ―É –Φ–Α―²–Β―Ä―•–≤ –Ψ―¹–Ϋ–Ψ–≤–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η, ―• 407 (52,24%) βÄî –≤―•–¥ –Φ–Α―²–Β―Ä―•–≤ –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η. –Θ ―¹―³–Ψ―Ä–Φ–Ψ–≤–Α–Ϋ–Η―Ö –≥―Ä―É–Ω–Α―Ö –Φ–Α―²–Β―Ä―•–≤ –Ω–Ψ―Ä―•–≤–Ϋ―é–≤–Α–Μ–Η ―΅–Α―¹―²–Ψ―²―É –Ω―Ä–Ψ―³―•–Μ–Α–Κ―²–Η―΅–Ϋ–Ψ–≥–Ψ –Ω―Ä–Η–Ζ–Ϋ–Α―΅–Β–Ϋ–Ϋ―è ―¹―²–Β―Ä–Ψ―½–¥―•–≤, –≤―Ä–Α―Ö–Ψ–≤―É–≤–Α–Μ–Η –Ψ―¹–Ψ–±–Μ–Η–≤–Ψ―¹―²―• –Α–Κ―É―à–Β―Ä―¹―¨–Κ–Ψ―½ ―²–Α–Κ―²–Η–Κ–Η ―• –Φ–Β―²–Ψ–¥–Η –≤–Β–¥–Β–Ϋ–Ϋ―è –Ω–Ψ–Μ–Ψ–≥―•–≤, –Ζ–Α―¹―²–Ψ―¹―É–≤–Α–Ϋ–Ϋ―è ―•–Ϋ–¥―É–Κ―Ü―•―½ –Ω–Ψ–Μ–Ψ–≥–Ψ–≤–Ψ―½ –¥―•―è–Μ―¨–Ϋ–Ψ―¹―²―•, ―²–Ψ–Κ–Ψ–Μ―•―²–Η–Κ―•–≤, –Α–Ϋ―²–Η–±―•–Ψ―²–Η–Κ―•–≤ ―²–Ψ―â–Ψ.
–Ü–Ϋ―¹―²―Ä―É–Φ–Β–Ϋ―²–Α–Μ―¨–Ϋ–Β ―¹–Ω–Ψ―¹―²–Β―Ä–Β–Ε–Β–Ϋ–Ϋ―è –Ζ–Α ―¹―²–Α–Ϋ–Ψ–Φ –Ω–Μ–Ψ–¥–Α –Ζ–¥―•–Ι―¹–Ϋ―é–≤–Α–Μ–Ψ―¹―¨ –Ζ–Α –¥–Ψ–Ω–Ψ–Φ–Ψ–≥–Ψ―é –Κ–Α―Ä–¥―•–Ψ–Φ–Ψ–Ϋ―•―²–Ψ―Ä–Α ¬Ϊ–£–€–Δ-9141¬Μ (–ù―•–Φ–Β―΅―΅–Η–Ϋ–Α) –Ι ―É–Μ―¨―²―Ä–Α–Ζ–≤―É–Κ–Ψ–≤–Ψ–≥–Ψ ―¹–Κ–Α–Ϋ–Β―Ä–Α ¬ΪShimadzy-SOU-2000¬Μ (–·–Ω–Ψ–Ϋ―•―è). –Γ―²―É–Ω―•–Ϋ―¨ –Ζ―Ä―•–Μ–Ψ―¹―²―• –Μ–Β–≥–Β–Ϋ―¨ –Ω–Μ–Ψ–¥–Α –≤–Η–Ζ–Ϋ–Α―΅–Α–Μ–Α―¹―¨ –Ω―•–¥ ―΅–Α―¹ –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Ϋ―è ―É–Μ―¨―²―Ä–Α–Ζ–≤―É–Κ–Ψ–≤–Ψ–≥–Ψ –Ψ–±―¹―²–Β–Ε–Β–Ϋ–Ϋ―è –≤–Α–≥―•―²–Ϋ–Η―Ö. –£–Η–Κ–Ψ―Ä–Η―¹―²–Ψ–≤―É–≤–Α–Μ–Α―¹―¨ –Φ–Β―²–Ψ–¥–Η–Κ–Α Gluck ―²–Α ―¹–Ω―•–≤–Α–≤―². (1973) –Ζ –Ψ―Ü―•–Ϋ–Κ–Ψ―é ¬Ϊ–≤―•–¥–±–Η–≤–Ϋ–Ψ―½¬Μ –Ζ–¥–Α―²–Ϋ–Ψ―¹―²―• –Μ–Β–≥–Β–Ϋ―¨ –Ω–Μ–Ψ–¥–Α –Ω–Ψ―Ä―•–≤–Ϋ―è–Ϋ–Ψ –Ζ –Ω–Β―΅―•–Ϋ–Κ–Ψ―é. –û–±'―î–Φ –Α–Φ–Ϋ―•–Ψ–Ϋ–Α–Μ―¨–Ϋ–Ψ―½ ―Ä―•–¥–Η–Ϋ–Η –≤–Η–Ζ–Ϋ–Α―΅–Α–≤―¹―è –Ζ–Α –≤–Β―Ä―²–Η–Κ–Α–Μ―¨–Ϋ–Η–Φ–Η –¥―•–Α–Φ–Β―²―Ä–Α–Φ–Η –Ϋ–Α–Ι–±―•–Μ―¨―à–Η―Ö –Ω–Α–Κ–Β―²―•–≤ –≤―•–Μ―¨–Ϋ–Η―Ö –≤–Ψ–¥. –Π–Β–Ι –Ω–Ψ–Κ–Α–Ζ–Ϋ–Η–Κ ―É–≤–Α–Ε–Α–≤―¹―è –¥–Ψ―¹―²–Α―²–Ϋ―•–Φ, ―è–Κ―â–Ψ –≤–Η―è–≤–Μ―è–Μ–Η―¹―¨ –¥–≤―• –Α–±–Ψ –±―•–Μ―¨―à–Β –¥―•–Μ―è–Ϋ–Ψ–Κ –Ζ –≥–Ψ―Ä–Η–Ζ–Ψ–Ϋ―²–Α–Μ―¨–Ϋ–Η–Φ ―• –≤–Β―Ä―²–Η–Κ–Α–Μ―¨–Ϋ–Η–Φ –¥―•–Α–Φ–Β―²―Ä–Ψ–Φ –≤―•–¥ 2 –¥–Ψ 5 ―¹–Φ.
–î–Μ―è –Ψ―Ü―•–Ϋ–Κ–Η ―¹―²―É–Ω–Β–Ϋ―è –Ζ―Ä―•–Μ–Ψ―¹―²―• –Μ–Β–≥–Β–Ϋ―¨ –Ω–Μ–Ψ–¥–Α ―²–Α –Κ―•–Μ―¨–Κ–Ψ―¹―²―• –Ϋ–Α–≤–Κ–Ψ–Μ–Ψ–Ω–Μ―•–¥–Ϋ–Η―Ö –≤–Ψ–¥ –±―Ä–Α–Μ–Η―¹―¨ –¥–Ψ ―É–≤–Α–≥–Η ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Η –Ψ―¹―²–Α–Ϋ–Ϋ―¨–Ψ–≥–Ψ ―É–Μ―¨―²―Ä–Α–Ζ–≤―É–Κ–Ψ–≤–Ψ–≥–Ψ –Ψ–±―¹―²–Β–Ε–Β–Ϋ–Ϋ―è. –Θ –≤–Η–Ω–Α–¥–Κ–Α―Ö –Ω―•–¥–Ψ–Ζ―Ä–Η –Ϋ–Α –≤–Η–Ϋ–Η–Κ–Ϋ–Β–Ϋ–Ϋ―è –¥–Η―¹―²―Ä–Β―¹―É –Ω–Μ–Ψ–¥–Α ―Ä–Ψ–Ζ–Ω–Ψ―΅–Η–Ϋ–Α–≤―¹―è –Β–Μ–Β–Κ―²―Ä–Ψ–Ϋ–Ϋ–Η–Ι –Φ–Ψ–Ϋ―•―²–Ψ―Ä–Η–Ϋ–≥ –Ι–Ψ–≥–Ψ ―¹–Β―Ä―Ü–Β–±–Η―²―²―è. –•―•–Ϋ–Κ–Α–Φ –Ζ –ü–î–†–û–ü –Ω―Ä–Ψ–≤–Ψ–¥–Η–≤―¹―è –Ϋ–Β―¹―²―Ä–Β―¹–Ψ–≤–Η–Ι ―²–Β―¹―². –½–Α–≥–Α–Μ―¨–Ϋ–Η–Ι –Α–Ϋ–Α–Μ―•–Ζ –Κ―Ä–Ψ–≤―• ―Ä–Ψ–±–Η–≤―¹―è –Ω―•―¹–Μ―è –≥–Ψ―¹–Ω―•―²–Α–Μ―•–Ζ–Α―Ü―•―½ –≤–Α–≥―•―²–Ϋ–Ψ―½ ―• –Κ–Ψ–Ε–Ϋ―• 4 –≥–Ψ–¥ –Ω―Ä–Ψ―²―è–≥–Ψ–Φ –±–Β–Ζ–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Ω–Β―Ä―•–Ψ–¥―É –¥–Ψ –Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Ϋ―è –¥–Η―²–Η–Ϋ–Η.
–ü–Ψ―¹―²–Ϋ–Α―²–Α–Μ―¨–Ϋ―É –Α–¥–Α–Ω―²–Α―Ü―•―é –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η―Ö –Ψ―Ü―•–Ϋ―é–≤–Α–Μ–Η –Ζ–Α –Ω–Ψ―²―Ä–Β–±–Ψ―é –Ϋ–Α–¥–Α–Ϋ–Ϋ―è ―Ä–Β–Α–Ϋ―•–Φ–Α―Ü―•–Ι–Ϋ–Ψ―½ –¥–Ψ–Ω–Ψ–Φ–Ψ–≥–Η ―²–Α ―½―½ –Ψ–±―¹―è–≥–Ψ–Φ, –Ψ―Ü―•–Ϋ–Κ–Ψ―é ―¹―²–Α–Ϋ―É –Ζ–Α ―à–Κ–Α–Μ–Ψ―é –ê–Ω“ë–Α―Ä, –Ϋ–Β–Ψ–±―Ö―•–¥–Ϋ―•―¹―²―é –≥–Ψ―¹–Ω―•―²–Α–Μ―•–Ζ–Α―Ü―•―½ ―É –≤―•–¥–¥―•–Μ–Β–Ϋ–Ϋ―è ―•–Ϋ―²–Β–Ϋ―¹–Η–≤–Ϋ–Ψ―½ ―²–Β―Ä–Α–Ω―•―½ –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η―Ö (–£–Ü–Δ–ù) ―• –Μ―•–Κ―É–≤–Α–Ϋ–Ϋ―è –Ζ –≤–Η–Κ–Ψ―Ä–Η―¹―²–Α–Ϋ–Ϋ―è–Φ –®–£–¦, –Α ―²–Α–Κ–Ψ–Ε –Ω–Ψ–Κ–Α–Ζ–Ϋ–Η–Κ–Α–Φ–Η ―¹–Ω–Β―Ü–Η―³―•―΅–Ϋ–Ψ―½ –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ–Ψ―¹―²―• ―• ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²―•. –Θ ―Ä–Ψ–±–Ψ―²―• –≤–Η–Κ–Ψ―Ä–Η―¹―²–Α–Ϋ–Ψ ―¹―²–Α–Ϋ–¥–Α―Ä―²–Ϋ―• –Φ–Β―²–Ψ–¥–Η –Ψ–Ω–Η―¹–Ψ–≤–Ψ―½ ―¹―²–Α―²–Η―¹―²–Η–Κ–Η ―• –Κ–Α―²–Β–≥–Ψ―Ä―•–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –Α–Ϋ–Α–Μ―•–Ζ―É. –£―•–¥–Φ―•–Ϋ–Ϋ―•―¹―²―¨ –Φ―•–Ε –±–Β–Ζ–Ω–Β―Ä–Β―Ä–≤–Ϋ–Η–Φ–Η –Ω–Ψ–Κ–Α–Ζ–Ϋ–Η–Κ–Α–Φ–Η –Ψ―Ü―•–Ϋ―é–≤–Α–Μ–Η –Ζ–Α –Κ―Ä–Η―²–Β―Ä―•―î–Φ –Γ―²―¨―é–¥–Β–Ϋ―²–Α (–≤–Η–±―•―Ä–Κ–Η –Ζ –Ϋ–Ψ―Ä–Φ–Α–Μ―¨–Ϋ–Η–Φ ―Ä–Ψ–Ζ–Ω–Ψ–¥―•–Μ–Ψ–Φ) –Α–±–Ψ ―²–Β―¹―²–Ψ–Φ –€–Α–Ϋ–ΑβÄî –Θ―½―²–Ϋ―• (–≤–Η–±―•―Ä–Κ–Η –Ζ –Ϋ–Β–Ϋ–Ψ―Ä–Φ–Α–Μ―¨–Ϋ–Η–Φ ―Ä–Ψ–Ζ–Ω–Ψ–¥―•–Μ–Ψ–Φ). –î–Η―¹–Κ―Ä–Β―²–Ϋ―• –≤–Β–Μ–Η―΅–Η–Ϋ–Η –Ω–Ψ―Ä―•–≤–Ϋ―é–≤–Α–Μ–Η –Ζ–Α –¥–Ψ–Ω–Ψ–Φ–Ψ–≥–Ψ―é –Κ―Ä–Η―²–Β―Ä―•―è χ2 ―• –≤ –¥–≤–Ψ–±―•―΅–Ϋ–Ψ–Φ―É ―²–Β―¹―²―• –Λ―•―à–Β―Ä–Α. –Θ―¹―• –Ω–Ψ–Κ–Α–Ζ–Ϋ–Η–Κ–Η –≤–≤–Α–Ε–Α–Μ–Η –¥–Ψ―¹―²–Ψ–≤―•―Ä–Ϋ–Η–Φ–Η, ―è–Κ―â–Ψ ―Ä<0,05.
–†–Β–Ζ―É–Μ―¨―²–Α―²–Η –¥–Ψ―¹–Μ―•–¥–Ε–Β–Ϋ―¨ ―²–Α ―½―Ö –Ψ–±–≥–Ψ–≤–Ψ―Ä–Β–Ϋ–Ϋ―è
–Γ―³–Ψ―Ä–Φ–Ψ–≤–Α–Ϋ―• –≥―Ä―É–Ω–Η –Ϋ–Β –≤―•–¥―Ä―•–Ζ–Ϋ―è–Μ–Η―¹―¨ –Ζ–Α ―¹–Β―Ä–Β–¥–Ϋ―¨–Ψ―é ―²―Ä–Η–≤–Α–Μ―•―¹―²―é –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―• (33,36¬±2,83* ―²–Η–Ε–Ϋ―•–≤ βÄî –≤ –Ψ―¹–Ϋ–Ψ–≤–Ϋ―•–Ι –≥―Ä―É–Ω―• –Ω―Ä–Ψ―²–Η 33,21¬±2,60 ―²–Η–Ε–Ϋ―•–≤ βÄî ―É –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ―•–Ι –≥―Ä―É–Ω―•; ―Ä>0,05), –≤―•–Κ–Ψ–Φ –Φ–Α―²–Β―Ä―•–≤, ―¹―•–Φ–Β–Ι–Ϋ–Η–Φ ―¹―²–Α–Ϋ–Ψ–Φ ―• –Φ―•―¹―Ü–Β–Φ –Ω―Ä–Ψ–Ε–Η–≤–Α–Ϋ–Ϋ―è (―²–Α–±–Μ. 1).

–£–Α–Ε–Μ–Η–≤–Β –Ζ–Ϋ–Α―΅–Β–Ϋ–Ϋ―è –¥–Μ―è –¥–Ψ―¹–Μ―•–¥–Ε–Β–Ϋ–Ϋ―è –Β–Ω―•–¥–Β–Φ―•–Ψ–Μ–Ψ–≥―•―½ –±―É–¥―¨$―è–Κ–Ψ―½ –Α–Κ―É―à–Β―Ä―¹―¨–Κ–Ψ―½ –Ω–Α―²–Ψ–Μ–Ψ–≥―•―½ –Φ–Α―î –≤–Η–Ζ–Ϋ–Α―΅–Β–Ϋ–Ϋ―è ―¹–Ψ―Ü―•–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –Ω–Ψ–Μ–Ψ–Ε–Β–Ϋ–Ϋ―è ―• –Ω–Ψ–≤'―è–Ζ–Α–Ϋ–Ψ–≥–Ψ –Ζ –Ϋ–Η–Φ –Φ–Α―²–Β―Ä―•–Α–Μ―¨–Ϋ–Ψ–≥–Ψ ―¹―²–Α–Ϋ–Ψ–≤–Η―â–Α –≤–Α–≥―•―²–Ϋ–Η―Ö. –Θ –≥―Ä―É–Ω–Α―Ö –Ω–Ψ―Ä―•–≤–Ϋ―è–Ϋ–Ϋ―è –Ϋ–Β –≤–Η―è–≤–Μ–Β–Ϋ–Ψ ―¹―É―²―²―î–≤–Η―Ö –≤―•–¥–Φ―•–Ϋ–Ϋ–Ψ―¹―²–Β–Ι –Ζ–Α –≤―•–¥―¹–Ψ―²–Κ–Ψ–≤–Ψ―é –Κ―•–Μ―¨–Κ―•―¹―²―é –Ϋ–Β–Ω―Ä–Α―Ü―é―é―΅–Η―Ö –Ε―•–Ϋ–Ψ–Κ, –Α ―²–Α–Κ–Ψ–Ε –Ε―•–Ϋ–Ψ–Κ-―¹–Μ―É–Ε–±–Ψ–≤―Ü―•–≤, ―Ä–Ψ–±―•―²–Ϋ–Η―Ü―¨ ―• ―¹―²―É–¥–Β–Ϋ―²–Ψ–Κ.
–ü–Ψ―Ä―•–≤–Ϋ―è–Ϋ–Ϋ―è –Ψ―²―Ä–Η–Φ–Α–Ϋ–Η―Ö ―Ä–Β–Ζ―É–Μ―¨―²–Α―²―•–≤ –Ζ –¥–Α–Ϋ–Η–Φ–Η –Δ.–€. –î―Ä―•–Ϋ―è –Ζ–Α –Ω–Β―Ä―•–Ψ–¥ 1997βÄ™2001 ―Ä―Ä. [8] –¥–Ψ–Ζ–≤–Ψ–Μ―è―î –Ζ―Ä–Ψ–±–Η―²–Η –≤–Η―¹–Ϋ–Ψ–≤–Ψ–Κ –Ω―Ä–Ψ –Ω–Ψ–≥―•―Ä―à–Β–Ϋ–Ϋ―è –Ψ–Κ―Ä–Β–Φ–Η―Ö –¥–Β–Φ–Ψ–≥―Ä–Α―³―•―΅–Ϋ–Η―Ö –Ω–Ψ–Κ–Α–Ζ–Ϋ–Η–Κ―•–≤ ―É ―Ä–Β–≥―•–Ψ–Ϋ―• –Ζ–Α –Ψ―¹―²–Α–Ϋ–Ϋ―• 5 ―Ä–Ψ–Κ―•–≤. –Δ–Α–Κ, ―΅–Α―¹―²–Κ–Α –Ϋ–Β–Ω―Ä–Α―Ü―é―é―΅–Η―Ö –Ε―•–Ϋ–Ψ–Κ –Ζ―Ä–Ψ―¹–Μ–Α –≤―•–¥ 34,2 –¥–Ψ 50,38%, –Α –Κ―•–Μ―¨–Κ―•―¹―²―¨ –Ψ–¥–Η–Ϋ–Ψ–Κ–Η―Ö –Ε―•–Ϋ–Ψ–Κ –Ζ–±―•–Μ―¨―à–Η–Μ–Α―¹―¨ –Φ–Α–Ι–Ε–Β ―É–¥–≤―•―΅―• (–≤―•–¥ 8,46% –¥–Ψ 15,41%). E.
Newton –≤–Η–¥―•–Μ–Η–≤ ―¹―²―Ä–Β―¹ ―è–Κ –Ψ–¥–Ϋ―É –Ζ –≤–Α–Ε–Μ–Η–≤–Η―Ö –Ω–Β―Ä–Β–¥―É–Φ–Ψ–≤ –≤–Η–Ϋ–Η–Κ–Ϋ–Β–Ϋ–Ϋ―è –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η―Ö –Ω–Ψ–Μ–Ψ–≥―•–≤, –Α –Ϋ–Η–Ζ―¨–Κ–Η–Ι ―¹–Ψ―Ü―•–Α–Μ―¨–Ϋ–Ψ-–Β–Κ–Ψ–Ϋ–Ψ–Φ―•―΅–Ϋ–Η–Ι ―¹―²–Α―²―É―¹ –≤–Α–≥―•―²–Ϋ–Η―Ö βÄî ―è–Κ –Ψ–¥–Ϋ―É –Ζ –Ω―Ä–Η―΅–Η–Ϋ –ü–î–†–û–ü [9]. –û―²–Ε–Β, ―²–Α–Κ―• ―΅–Η–Ϋ–Ϋ–Η–Κ–Η ―è–Κ –±–Β–Ζ―Ä–Ψ–±―•―²―²―è, –Ϋ–Η–Ζ―¨–Κ–Β –Φ–Α―²–Β―Ä―•–Α–Μ―¨–Ϋ–Β –Ζ–Α–±–Β–Ζ–Ω–Β―΅–Β–Ϋ–Ϋ―è ―• –Ϋ–Β―Ä–≤–Ψ–≤–Ψ-–Ω―¹–Η―Ö―•―΅–Ϋ―• –Ω–Β―Ä–Β–≤–Α–Ϋ―²–Α–Ε–Β–Ϋ–Ϋ―è –Φ–Ψ–Ε―É―²―¨ –Φ–Α―²–Η ―¹―É―²―²―î–≤–Η–Ι –Ϋ–Β―¹–Ω―Ä–Η―è―²–Μ–Η–≤–Η–Ι –≤–Ω–Μ–Η–≤ –Ϋ–Α –Ω–Β―Ä–Β–±―•–≥ –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―•.
–ù–Β–Ζ–≤–Α–Ε–Α―é―΅–Η –Ϋ–Α –≤―•–¥―¹―É―²–Ϋ―•―¹―²―¨ –≤―•–¥–Φ―•–Ϋ–Ϋ–Ψ―¹―²―• –Φ―•–Ε –≥―Ä―É–Ω–Α–Φ–Η –Ζ–Α ―¹–Β―Ä–Β–¥–Ϋ―•–Φ –≤―•–Κ–Ψ–Φ –Φ–Α―²–Β―Ä―•–≤, –Ε―•–Ϋ–Κ–Η –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η –Φ–Α–Ι–Ε–Β –≤–¥–≤―•―΅―• ―΅–Α―¹―²―•―à–Β ―¹―²―Ä–Α–Ε–¥–Α–Μ–Η –≤―•–¥ –≥―•–Ω–Β―Ä―²–Β–Ϋ–Ζ―•―½. –Θ –Ϋ–Η―Ö ―²–Α–Κ–Ψ–Ε –≤ 4 ―Ä–Α–Ζ–Η –≤–Η―â–Ψ―é –±―É–Μ–Α –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ―•―¹―²―¨ –Ϋ–Α ―Ü―É–Κ―Ä–Ψ–≤–Η–Ι –¥―•–Α–±–Β―². –ù–Α―²–Ψ–Φ―•―¹―²―¨, ―É –Ε―•–Ϋ–Ψ–Κ –Ψ―¹–Ϋ–Ψ–≤–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η –±―É–≤ –≤–Η―â–Η–Φ ―É–Φ–Ψ–≤–Ϋ–Η–Ι –Ω–Ψ–Κ–Α–Ζ–Ϋ–Η–Κ ―¹―É–Κ―É–Ω–Ϋ–Ψ―½ ―•–Ϋ―³–Β–Κ―Ü―•–Ι–Ϋ–Ψ―½ –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ–Ψ―¹―²―• (―²–Α–±–Μ. 2).
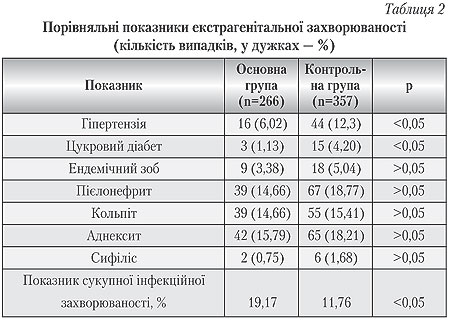
–ù–Α –Ψ–±–Μ―•–Κ―É –≤ –Ε―•–Ϋ–Ψ―΅―•–Ι –Κ–Ψ–Ϋ―¹―É–Μ―¨―²–Α―Ü―•―½ –Ω–Β―Ä–Β–±―É–≤–Α–Μ–Η 90,60% (241) –Ε―•–Ϋ–Ψ–Κ –Ζ –Ψ―¹–Ϋ–Ψ–≤–Ϋ–Ψ―½ ―• 93,28% (333) βÄî –Ζ –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ–Ψ―½ –≥―Ä―É–Ω (―Ä>0,05). –ù–Β –≤―•–¥―Ä―•–Ζ–Ϋ―è–Μ–Η―¹―¨ –≥―Ä―É–Ω–Η ―• –Ζ–Α ―²–Β―Ä–Φ―•–Ϋ–Ψ–Φ –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―• –Ϋ–Α –Φ–Ψ–Φ–Β–Ϋ―² ―É–Ζ―è―²―²―è –Ϋ–Α –Ψ–±–Μ―•–Κ (–≤―•–¥–Ω–Ψ–≤―•–¥–Ϋ–Ψ, 14,48¬±6,62 –Ω―Ä–Ψ―²–Η 14,14¬±6,05 ―²–Η–Ε–Ϋ―•–≤; ―Ä>0,05). –Π―• –¥–Α–Ϋ―• ―¹–≤―•–¥―΅–Α―²―¨ –Ϋ–Α –Κ–Ψ―Ä–Η―¹―²―¨ –≤―•–¥–Ψ–Φ–Ψ–≥–Ψ –≤–Η―¹–Ϋ–Ψ–≤–Κ―É –Ω―Ä–Ψ ―²–Β, ―â–Ψ ―•–Ϋ―²–Β–Ϋ―¹–Η–≤–Ϋ―•―à–Β –Α–Ϋ―²–Β–Ϋ–Α―²–Α–Μ―¨–Ϋ–Β ―¹–Ω–Ψ―¹―²–Β―Ä–Β–Ε–Β–Ϋ–Ϋ―è ―É –Ω–Ψ―Ä―•–≤–Ϋ―è–Ϋ–Ϋ―• –Ζ―• ―¹―²–Α–Ϋ–¥–Α―Ä―²–Ϋ–Η–Φ –Ϋ–Β –Ζ–Φ–Β–Ϋ―à―É―î ―Ä–Η–Ζ–Η–Κ―É –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η―Ö –Ω–Ψ–Μ–Ψ–≥―•–≤ [10].
–û―¹–Ϋ–Ψ–≤–Ϋ–Α ―• –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ–Α –≥―Ä―É–Ω–Η –Ϋ–Β –≤―•–¥―Ä―•–Ζ–Ϋ―è–Μ–Η―¹―¨ –Ζ–Α –≤―•–¥―¹–Ψ―²–Κ–Ψ–≤–Ψ―é –Κ―•–Μ―¨–Κ―•―¹―²―é –Φ–Α―²–Β―Ä―•–≤ –Ζ –Ψ–±―²―è–Ε–Β–Ϋ–Η–Φ –Α–Κ―É―à–Β―Ä―¹―¨–Κ–Η–Φ –Α–Ϋ–Α–Φ–Ϋ–Β–Ζ–Ψ–Φ. –Γ–Α–Φ–Ψ–≤―•–Μ―¨–Ϋ―• –≤–Η–Κ–Η–¥–Ϋ―• –±―É–Μ–Η ―É 42 (15,79%) –Ε―•–Ϋ–Ψ–Κ –Ψ―¹–Ϋ–Ψ–≤–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η ―• ―É 58 (16,25%) βÄî –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ–Ψ―½ (―Ä>0,05), –Α –Φ–Β―Ä―²–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Ϋ―è, –≤―•–¥–Ω–Ψ–≤―•–¥–Ϋ–Ψ, ―É 7 (2,63%) ―• 11 (3,08%) –Ε―•–Ϋ–Ψ–Κ (―Ä>0,05). –Θ 21 (7,89%) –Ε―•–Ϋ–Κ–Η –Ψ―¹–Ϋ–Ψ–≤–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η –≤ –Α–Ϋ–Α–Φ–Ϋ–Β–Ζ―• –±―É–Μ–Η –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ―• –Ω–Ψ–Μ–Ψ–≥–Η, –Α –≤ –≥―Ä―É–Ω―• –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―é 21 (5,88%) –Ε―•–Ϋ–Κ–Α –≤–Ε–Β –Ϋ–Α―Ä–Ψ–¥–Ε―É–≤–Α–Μ–Α –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Ψ (―Ä>0,05). –ß–Α―¹―²–Κ–Η –Φ–Α―²–Β―Ä―•–≤ –Ζ –Ω–Β―Ä–≤–Η–Ϋ–Ϋ–Η–Φ –Ϋ–Β–Ω–Μ―•–¥–¥―è–Φ –≤ –Ψ―¹–Ϋ–Ψ–≤–Ϋ―•–Ι ―• –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ―•–Ι –≥―Ä―É–Ω–Α―Ö ―²–Α–Κ–Ψ–Ε–Ϋ–Β–Ζ–Ϋ–Α―΅–Ϋ–Ψ –≤―•–¥―Ä―•–Ζ–Ϋ―è–Μ–Η―¹―¨ –Φ―•–Ε ―¹–Ψ–±–Ψ―é, –≤―•–¥–Ω–Ψ–≤―•–¥–Ϋ–Ψ, 7,14 ―• 4,76% (―Ä>0,05). –€–Β–¥–Η―΅–Ϋ―• –Α–±–Ψ―Ä―²–Η –≤ –Α–Ϋ–Α–Φ–Ϋ–Β–Ζ―• –±―É–Μ–Η ―É 40 (15,04%) –Ε―•–Ϋ–Ψ–Κ –Ψ―¹–Ϋ–Ψ–≤–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η –Ι ―É 54 (15,03%) βÄî –≥―Ä―É–Ω–Η –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―é (―Ä>0,05). –û―²―Ä–Η–Φ–Α–Ϋ―• –¥–Α–Ϋ―• ―¹–≤―•–¥―΅–Α―²―¨ –Ω―Ä–Ψ –Φ–Ψ–Ε–Μ–Η–≤–Η–Ι –Ζ–≤'―è–Ζ–Ψ–Κ –Φ―•–Ε ―É―¹–Κ–Μ–Α–¥–Ϋ–Β–Ϋ–Η–Φ –Α–±–Ψ –Ϋ–Β―¹–Ω―Ä–Η―è―²–Μ–Η–≤–Η–Φ –Ω–Β―Ä–Β–±―•–≥–Ψ–Φ –Ω–Ψ–Ω–Β―Ä–Β–¥–Ϋ―•―Ö –≤–Α–≥―•―²–Ϋ–Ψ―¹―²–Β–Ι ―• ―Ä–Η–Ζ–Η–Κ–Ψ–Φ –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η―Ö –Ω–Ψ–Μ–Ψ–≥―•–≤, –Ω―Ä–Ψ―²–Β ―•―¹―²–Ψ―²–Ϋ–Η―Ö –≤―•–¥–Φ―•–Ϋ–Ϋ–Ψ―¹―²–Β–Ι –Ζ–Α ―Ü–Η–Φ –Ω–Ψ–Κ–Α–Ζ–Ϋ–Η–Κ–Ψ–Φ –Ζ–Α–Μ–Β–Ε–Ϋ–Ψ –≤―•–¥ –≤–Η–Ϋ–Η–Κ–Ϋ–Β–Ϋ–Ϋ―è –ü–î–†–û–ü –Ϋ–Β –≤–Η―è–≤–Μ–Β–Ϋ–Ψ.
–ü–Ψ―Ä―•–≤–Ϋ―è–Μ―¨–Ϋ–Η–Ι –Α–Ϋ–Α–Μ―•–Ζ –Ψ―¹–Ψ–±–Μ–Η–≤–Ψ―¹―²–Β–Ι –Ω–Β―Ä–Β–±―•–≥―É –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―• ―²–Α –Ω–Ψ–Μ–Ψ–≥―•–≤ –¥–Ψ–Ζ–≤–Ψ–Μ–Η–≤ –Ζ―Ä–Ψ–±–Η―²–Η –≤–Η―¹–Ϋ–Ψ–≤–Ψ–Κ –Ω―Ä–Ψ ―²–Β, ―â–Ψ ―É –Ε―•–Ϋ–Ψ–Κ –Ζ –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η –¥–Ψ―¹―²–Ψ–≤―•―Ä–Ϋ–Ψ ―΅–Α―¹―²―•―à–Β –≤–Η–Ϋ–Η–Κ–Α–Μ–Η –Ζ–Α–≥―Ä–Ψ–Ζ–Α –Ω–Β―Ä–Β―Ä–Η–≤–Α–Ϋ–Ϋ―è –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―•, –Ω―•–Ζ–Ϋ―• –≥–Β―¹―²–Ψ–Ζ–Η, –≤―•–¥―à–Α―Ä―É–≤–Α–Ϋ–Ϋ―è –Ω–Μ–Α―Ü–Β–Ϋ―²–Η, ―â–Ψ –Ω–Ψ―²–Β–Ϋ―Ü―•–Ι–Ϋ–Ψ –Ϋ–Β–≥–Α―²–Η–≤–Ϋ–Ψ –≤–Ω–Μ–Η–≤–Α–Μ–Ψ –Ϋ–Α ―¹―²–Α–Ϋ –Ω–Μ–Ψ–¥–Α ―• –Ζ–±―•–Μ―¨―à―É–≤–Α–Μ–Ψ ―΅–Α―¹―²–Ψ―²―É –Κ–Β―¹–Α―Ä―¹―¨–Κ–Η―Ö ―Ä–Ψ–Ζ―²–Η–Ϋ―•–≤. –ù–Α―²–Ψ–Φ―•―¹―²―¨, ―Ö–Ψ―Ä―•–Ψ–Ϋ–Α–Φ–Ϋ―•–Ψ–Ϋ―•―² ―• –Φ–Α–Μ–Ψ–≤–Ψ–¥–¥―è –Ζ–Ϋ–Α―΅–Ϋ–Ψ ―΅–Α―¹―²―•―à–Β –≤–Η―è–≤–Μ―è–Μ–Η―¹―¨ ―É
–≤–Α–≥―•―²–Ϋ–Η―Ö –Ζ –ü–î–†–û–ü (―²–Α–±–Μ. 3).

–Δ–Ψ–Κ–Ψ–Μ―•―²–Η―΅–Ϋ―É ―²–Β―Ä–Α–Ω―•―é –≤ –Α–Κ―É―à–Β―Ä―¹―¨–Κ–Ψ–Φ―É ―¹―²–Α―Ü―•–Ψ–Ϋ–Α―Ä―• –Ψ―²―Ä–Η–Φ–Α–Μ–Η 130 (48,87%) –Ε―•–Ϋ–Ψ–Κ –Ζ –Ψ―¹–Ϋ–Ψ–≤–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η ―• 136 (38,1%) βÄî ―•–Ζ –≥―Ä―É–Ω–Η –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―é (―Ä<0,05). –î–Β–Κ―¹–Α–Φ–Β―²–Α–Ζ–Ψ–Ϋ –Ω―Ä–Η–Ζ–Ϋ–Α―΅–Α–Μ–Η 166 (62,41%) –≤–Α–≥―•―²–Ϋ–Η–Φ –Ζ –ü–î–†–û–ü ―• 143 (40,06%) –Ε―•–Ϋ–Κ–Α–Φ –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η (p<0,05). –€―É–Κ–Ψ―¹–Ψ–Μ–≤–Α–Ϋ –≤–Η–Κ–Ψ―Ä–Η―¹―²–Ψ–≤―É–≤–Α–Μ–Η, –≤―•–¥–Ω–Ψ–≤―•–¥–Ϋ–Ψ, ―É 57 (21,43%) –Ε―•–Ϋ–Ψ–Κ –Ψ―¹–Ϋ–Ψ–≤–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η ―²–Α ―É 32 (8,96%) βÄî –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ–Ψ―½ (―Ä<0,05).
–ü―Ä–Ψ–≤–Β–¥–Β–Ϋ–Β ―É–Μ―¨―²―Ä–Α–Ζ–≤―É–Κ–Ψ–≤–Β –Ψ–±―¹―²–Β–Ε–Β–Ϋ–Ϋ―è –≤–Α–≥―•―²–Ϋ–Η―Ö –≤–Η―è–≤–Η–Μ–Ψ –±―•–Μ―¨―à―É –Κ―•–Μ―¨–Κ―•―¹―²―¨ –Ω–Μ–Ψ–¥―•–≤ –Ζ –Ϋ―É–Μ―¨–Ψ–≤–Η–Φ ―¹―²―É–Ω–Β–Ϋ–Β–Φ –Ζ―Ä―•–Μ–Ψ―¹―²―• –Μ–Β–≥–Β–Ϋ―¨ ―É –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ―•–Ι –≥―Ä―É–Ω―• (13 (6,4%) –Ω―Ä–Ψ―²–Η 3 (1,67%); ―Ä<0,05), –Α –Ζ –Ü ―¹―²―É–Ω–Β–Ϋ–Β–Φ –Ζ―Ä―•–Μ–Ψ―¹―²―• βÄî –≤ –Ψ―¹–Ϋ–Ψ–≤–Ϋ―•–Ι –≥―Ä―É–Ω―• (54 (30%) –Ω―Ä–Ψ―²–Η 37 (18,23%); ―Ä<0,05). –£–Ψ–¥–Ϋ–Ψ―΅–Α―¹ –≤―¹―²–Α–Ϋ–Ψ–≤–Μ–Β–Ϋ–Ψ ―¹–Η–Μ―¨–Ϋ–Η–Ι –Κ–Ψ―Ä–Β–Μ―è―Ü―•–Ι–Ϋ–Η–Ι –Ζ–≤'―è–Ζ–Ψ–Κ –Φ―•–Ε –≥–Β―¹―²–Α―Ü―•–Ι–Ϋ–Η–Φ –≤―•–Κ–Ψ–Φ ―²–Α ―¹―²―É–Ω–Β–Ϋ–Β–Φ –Ζ―Ä―•–Μ–Ψ―¹―²―• –Μ–Β–≥–Β–Ϋ―¨ –Ω–Μ–Ψ–¥–Α (r=0,74; ―Ä<0,05). –û―²―Ä–Η–Φ–Α–Ϋ―• –¥–Α–Ϋ―• ―¹–≤―•–¥―΅–Α―²―¨ –Ω―Ä–Ψ –Φ–Ψ–Ε–Μ–Η–≤–Η–Ι –Ω–Ψ–Ζ–Η―²–Η–≤–Ϋ–Η–Ι –≤–Ω–Μ–Η–≤ –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Ψ–≥–Ψ ―Ä–Ψ–Ζ―Ä–Η–≤―É –Ψ–±–Ψ–Μ–Ψ–Ϋ–Ψ–Κ ―• –Ω―Ä–Ψ―³―•–Μ–Α–Κ―²–Η―΅–Ϋ–Ψ–≥–Ψ –Ω―Ä–Η–Ζ–Ϋ–Α―΅–Β–Ϋ–Ϋ―è ―¹―²–Β―Ä–Ψ―½–¥―•–≤ (–≥―Ä―É–Ω–Η –Ω–Ψ―Ä―•–≤–Ϋ―è–Ϋ–Ϋ―è ―¹―É―²―²―î–≤–Ψ –Ϋ–Β –≤―•–¥―Ä―•–Ζ–Ϋ―è–Μ–Η―¹―¨ –Ζ–Α ―²–Β―Ä–Φ―•–Ϋ–Ψ–Φ –≥–Β―¹―²–Α―Ü―•―½) –Ϋ–Α –Ζ–±―•–Μ―¨―à–Β–Ϋ–Ϋ―è –Κ―•–Μ―¨–Κ–Ψ―¹―²―• –Ω–Μ–Ψ–¥―•–≤ –Ζ –≤–Η―â–Η–Φ ―¹―²―É–Ω–Β–Ϋ–Β–Φ –Ζ―Ä―•–Μ–Ψ―¹―²―• –Μ–Β–≥–Β–Ϋ―¨.
–Δ―Ä–Η–≤–Α–Μ―•―¹―²―¨ –±–Β–Ζ–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Ω–Β―Ä―•–Ψ–¥―É (–ë–ü) ―É –Ε―•–Ϋ–Ψ–Κ –Ψ―¹–Ϋ–Ψ–≤–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η ―¹―²–Α–Ϋ–Ψ–≤–Η–Μ–Α 15 [1βÄ™265]* –≥–Ψ–¥. –Θ 179 (67,29%) –Ζ –Ϋ–Η―Ö ―É ―¹–Β―Ä–Β–¥–Ϋ―¨–Ψ–Φ―É ―΅–Β―Ä–Β–Ζ 11 [1βÄ™240] –≥–Ψ–¥ ―Ä–Ψ–Ζ–≤–Η–Ϋ―É–Μ–Α―¹―¨ ―¹–Α–Φ–Ψ–≤―•–Μ―¨–Ϋ–Α –Ω–Ψ–Μ–Ψ–≥–Ψ–≤–Α –¥―•―è–Μ―¨–Ϋ―•―¹―²―¨. –Ü–Ϋ–¥―É–Κ―Ü―•―é (―¹―²–Η–Φ―É–Μ―è―Ü―•―é) –Ω–Ψ–Μ–Ψ–≥–Ψ–≤–Ψ―½ –¥―•―è–Μ―¨–Ϋ–Ψ―¹―²―• –Ω―Ä–Ψ–≤–Ψ–¥–Η–Μ–Η 86 (32,33%) –≤–Α–≥―•―²–Ϋ–Η–Φ.
–Δ―Ä–Η–≤–Α–Μ―•―¹―²―¨ –ë–ü ―É –Ϋ–Η―Ö –±―É–Μ–Α –Ζ–Ϋ–Α―΅–Ϋ–Ψ –±―•–Μ―¨―à–Ψ―é (52 [2βÄ™265] –≥–Ψ–¥; ―Ä<0,05). –Θ –Ω―•–¥–≥―Ä―É–Ω―• –≤–Α–≥―•―²–Ϋ–Η―Ö –Ζ –ü–î–†–û–ü ―• ―²–Β―Ä–Φ―•–Ϋ–Ψ–Φ –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―• 34βÄ™37 ―²–Η–Ε–Ϋ―•–≤ ―Ä―•–Ζ–Ϋ―• –≤–Α―Ä―•–Α–Ϋ―²–Η –Ψ―΅―•–Κ―É–≤–Α–Μ―¨–Ϋ–Ψ―½ ―²–Α–Κ―²–Η–Κ–Η –≤–Η–Κ–Ψ―Ä–Η―¹―²–Ψ–≤―É–≤–Α–Μ–Η –≤ 101 (67,33%), –Α –Α–Κ―²–Η–≤–Ϋ―É βÄî –≤ 49 (32,67%) –≤–Η–Ω–Α–¥–Κ–Α―Ö (―Ä>0,05). 19 –Ε―•–Ϋ–Κ–Α–Φ (5,32%) –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η ―¹―²–Η–Φ―É–Μ―è―Ü―•―é –Ω–Ψ–Μ–Ψ–≥–Ψ–≤–Ψ―½ –¥―•―è–Μ―¨–Ϋ–Ψ―¹―²―• –Ω―Ä–Ψ–≤–Ψ–¥–Η–Μ–Η ―É ―Ä–Α–Ζ―• ―½―½ –Ω–Ψ―Ä―É―à–Β–Ϋ–Ϋ―è (―¹–Μ–Α–±–Κ–Ψ―¹―²―•).
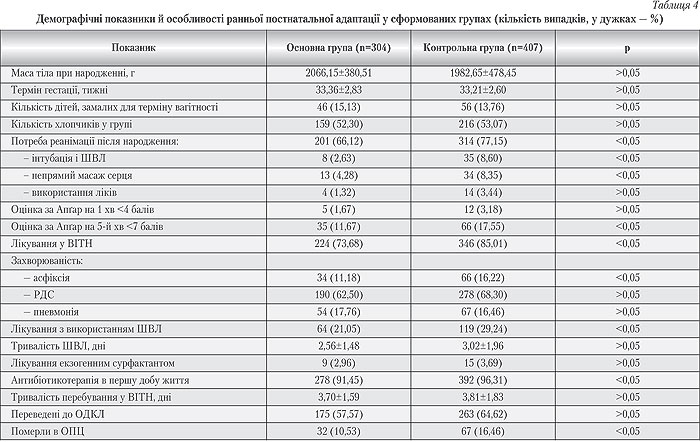
–ù–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ―• –≤―•–¥ –Φ–Α―²–Β―Ä―•–≤ –Ζ –Ψ–±–Ψ―Ö –≥―Ä―É–Ω –Ϋ–Β –≤―•–¥―Ä―•–Ζ–Ϋ―è–Μ–Η―¹―¨ –Ζ–Α –Φ–Α―¹–Ψ―é ―²―•–Μ–Α, –≥–Β―¹―²–Α―Ü―•–Ι–Ϋ–Η–Φ –≤―•–Κ–Ψ–Φ ―• ―΅–Α―¹―²–Κ–Ψ―é –¥―•―²–Β–Ι ―΅–Ψ–Μ–Ψ–≤―•―΅–Ψ―½ ―¹―²–Α―²―• (―²–Α–±–Μ. 4). –£–Ψ–¥–Ϋ–Ψ―΅–Α―¹ –Ϋ–Β–Φ–Ψ–≤–Μ―è―²–Α –≤―•–¥ –Φ–Α―²–Β―Ä―•–≤ –Ζ –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η –Ϋ–Β –Μ–Η―à–Β –Ζ–Ϋ–Α―΅–Ϋ–Ψ ―΅–Α―¹―²―•―à–Β –≤–Η–Φ–Α–≥–Α–Μ–Η ―Ä–Β–Α–Ϋ―•–Φ–Α―Ü―•–Ι–Ϋ–Ψ―½ –¥–Ψ–Ω–Ψ–Φ–Ψ–≥–Η –Ω―•―¹–Μ―è –Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Ϋ―è, –Α–Μ–Β ―• –Ω–Ψ―²―Ä–Β–±―É–≤–Α–Μ–Η –Ζ–Α―¹―²–Ψ―¹―É–≤–Α–Ϋ–Ϋ―è –±―•–Μ―¨―à –Ω–Ψ–≤–Ϋ–Ψ―½ ―Ä–Β–Α–Ϋ―•–Φ–Α―Ü―•―½ –Ζ –≤–Η–Κ–Ψ―Ä–Η―¹―²–Α–Ϋ–Ϋ―è–Φ –Ϋ–Β–Ω―Ä―è–Φ–Ψ–≥–Ψ –Φ–Α―¹–Α–Ε―É ―¹–Β―Ä―Ü―è ―• –Μ―•–Κ―•–≤. –û―Ü―•–Ϋ–Κ–Α ―½―Ö ―¹―²–Α–Ϋ―É –Ζ–Α ―à–Κ–Α–Μ–Ψ―é –ê–Ω“ë–Α―Ä –±―É–Μ–Μ–Α –¥–Ψ―¹―²–Ψ–≤―•―Ä–Ϋ–Ψ –Ϋ–Η–Ε―΅–Ψ―é, ―• ―É –Ϋ–Η―Ö ―΅–Α―¹―²―•―à–Β –¥―•–Α–≥–Ϋ–Ψ―¹―²―É–≤–Α–Μ–Η –Α―¹―³―•–Κ―¹―•―é.
–ù–Α―²–Ψ–Φ―•―¹―²―¨, –¥―•―²–Η –≤―•–¥ –Φ–Α―²–Β―Ä―•–≤ –Ζ –ü–î–†–û–ü –Ϋ–Α―Ä–Ψ–¥–Ε―É–≤–Α–Μ–Η―¹―¨ ―É –Κ―Ä–Α―â–Ψ–Φ―É ―¹―²–Α–Ϋ―•, –Ζ–Ϋ–Α―΅–Ϋ–Ψ ―Ä―•–¥―à–Β –≤–Η–Φ–Α–≥–Α–Μ–Η –Ω–Β―Ä–Β–≤–Β–¥–Β–Ϋ–Ϋ―è ―É –£–Ü–Δ–ù ―• –Μ―•–Κ―É–≤–Α–Ϋ–Ϋ―è –Ζ –≤–Η–Κ–Ψ―Ä–Η―¹―²–Α–Ϋ–Ϋ―è–Φ ―à―²―É―΅–Ϋ–Ψ―½ –≤–Β–Ϋ―²–Η–Μ―è―Ü―•―½ –Μ–Β–≥–Β–Ϋ―¨ (–®–£–¦), –Α –Ω–Ψ–Κ–Α–Ζ–Ϋ–Η–Κ–Η ―½―Ö ―Ä–Α–Ϋ–Ϋ―¨–Ψ―½ –Ϋ–Β–Ψ–Ϋ–Α―²–Α–Μ―¨–Ϋ–Ψ―½ ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²―• –±―É–Μ–Η ―•―¹―²–Ψ―²–Ϋ–Ψ –Ϋ–Η–Ε―΅–Η–Φ–Η. –™―Ä―É–Ω–Η –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η―Ö ―•―¹―²–Ψ―²–Ϋ–Ψ –Ϋ–Β –≤―•–¥―Ä―•–Ζ–Ϋ―è–Μ–Η―¹―¨ –Ζ–Α –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ―•―¹―²―é –Ϋ–Α –†–î–Γ ―• –Ω–Ϋ–Β–≤–Φ–Ψ–Ϋ―•―é, ―²―Ä–Η–≤–Α–Μ―•―¹―²―é –Μ―•–Κ―É–≤–Α–Ϋ–Ϋ―è ―É –£–Ü–Δ–ù ―• ―΅–Α―¹―²–Ψ―²–Ψ―é –Ω–Β―Ä–Β–≤–Β–¥–Β–Ϋ–Ϋ―è –¥–Ψ –Ψ–±–Μ–Α―¹–Ϋ–Ψ―½ –¥–Η―²―è―΅–Ψ―½ –Κ–Μ―•–Ϋ―•―΅–Ϋ–Ψ―½ –Μ―•–Κ–Α―Ä–Ϋ―• (–û–î–ö–¦) (―²–Α–±–Μ. 4). –ü–î–†–û–ü –Ϋ–Β –≤–Ω–Μ–Η–≤–Α–≤ ―²–Α–Κ–Ψ–Ε –Ϋ–Α –Φ–Α–Κ―¹–Η–Φ–Α–Μ―¨–Ϋ–Η–Ι –Ω–Ψ–Κ–Α–Ζ–Ϋ–Η–Κ –Μ–Β–Ι–Κ–Ψ―Ü–Η―²–Α―Ä–Ϋ–Ψ–≥–Ψ ―•–Ϋ–¥–Β–Κ―¹―É (0,08¬±0,03 ―É –¥―•―²–Β–Ι –≤―•–¥ –Φ–Α―²–Β―Ä―•–≤ –Ζ –ü–î–†–û–ü –Ω―Ä–Ψ―²–Η–Η 0,07¬±0,03 ―É –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η―Ö ―•–Ζ –≥―Ä―É–Ω–Η –Ω–Ψ―Ä―•–≤–Ϋ―è–Ϋ–Ϋ―è; ―Ä>0,05), ―â–Ψ –Φ–Ψ–Ε–Β ―¹–≤―•–¥―΅–Η―²–Η –Ω―Ä–Ψ –≤―•–¥―¹―É―²–Ϋ―•―¹―²―¨ –¥–Ψ–¥–Α―²–Κ–Ψ–≤–Ψ–≥–Ψ ―•–Ϋ―³–Β–Κ―Ü―•–Ι–Ϋ–Ψ–≥–Ψ ―Ä–Η–Ζ–Η–Κ―É, –Ω–Ψ–≤'―è–Ζ–Α–Ϋ–Ψ–≥–Ψ –Ζ –≤–Η–Ϋ–Η–Κ–Ϋ–Β–Ϋ–Ϋ―è–Φ ―Ü―¨–Ψ–≥–Ψ ―É―¹–Κ–Μ–Α–¥–Ϋ–Β–Ϋ–Ϋ―è –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―• –Ζ–Α ―É–Φ–Ψ–≤–Η –Ϋ–Α–¥–Α–Ϋ–Ϋ―è –Α–¥–Β–Κ–≤–Α―²–Ϋ–Ψ―½ –Φ–Β–¥–Η―΅–Ϋ–Ψ―½ –¥–Ψ–Ω–Ψ–Φ–Ψ–≥–Η –Φ–Α―²–Β―Ä―• ―• –¥–Η―²–Η–Ϋ―•.
–½–Α –¥–Α–Ϋ–Η–Φ–Η –Δ.–€. –î―Ä―•–Ϋ―è, ―É –Ε―•–Ϋ–Ψ–Κ –Ζ –ü–î–†–û–ü, –Ϋ–Β–Ζ–≤–Α–Ε–Α―é―΅–Η –Ϋ–Α –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Ϋ―è –Μ―•–Κ―É–≤–Α–Μ―¨–Ϋ–Ψ$–Ω―Ä–Ψ―³―•–Μ–Α–Κ―²–Η―΅–Ϋ–Η―Ö –Ζ–Α―Ö–Ψ–¥―•–≤, ―¹―²–Α–Ϋ –Ω–Μ–Ψ–¥–Α –Ω–Ψ―¹―²―É–Ω–Ψ–≤–Ψ –Ω–Ψ–≥―•―Ä―à―É―î―²―¨―¹―è, –Α –Ω―•―¹–Μ―è 72 –≥–Ψ–¥ –ë–ü –Κ–Ψ–Φ–Ω–Β–Ϋ―¹–Α―²–Ψ―Ä–Ϋ―• –Φ–Ψ–Ε–Μ–Η–≤–Ψ―¹―²―• –Ω–Μ–Ψ–¥–Α –≤–Η―¹–Ϋ–Α–Ε―É―é―²―¨―¹―è ―• –≤–Η–Ϋ–Η–Κ–Α―é―²―¨ –Ζ–Ϋ–Α―΅–Ϋ―• –Ω–Ψ―Ä―É―à–Β–Ϋ–Ϋ―è ―É ―³–Β―²–Ψ–Ω–Μ–Α―Ü–Β–Ϋ―²–Α―Ä–Ϋ–Ψ–Φ―É –Κ–Ψ–Φ–Ω–Μ–Β–Κ―¹―•, –Ϋ–Β–≥–Α―²–Η–≤–Ϋ–Ψ –≤–Ω–Μ–Η–≤–Α―é―΅–Η –Ϋ–Α –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ―• –Ϋ–Α―¹–Μ―•–¥–Κ–Η [8]. H. Kilbride ―• D.W. Thibeault ―²–Α–Κ–Ψ–Ε –Ω―•–¥–Κ―Ä–Β―¹–Μ―é―é―²―¨ ―Ä–Η–Ζ–Η–Κ –Ϋ–Α―Ä–Ψ―¹―²–Α–Ϋ–Ϋ―è ―³–Β―²–Ψ–Ω–Μ–Α―Ü–Β–Ϋ―²–Α―Ä–Ϋ–Ψ―½ –Ϋ–Β–¥–Ψ―¹―²–Α―²–Ϋ–Ψ―¹―²―• –Ζ –Ω–Ψ–¥–Ψ–≤–Ε–Β–Ϋ–Ϋ―è–Φ –ë–ü [5].
–£―•–¥–Ω–Ψ–≤―•–¥–Ϋ–Ψ –¥–Ψ –Ϋ–Α―à–Η―Ö –¥–Α–Ϋ–Η―Ö, –Ω–Ψ–¥–Ψ–≤–Ε–Β–Ϋ–Ϋ―è –ë–ü –Ζ–Α –≤―•–¥―¹―É―²–Ϋ–Ψ―¹―²―• ―•–Ϋ–¥―É–Κ―Ü―•―½ (―¹―²–Η–Φ―É–Μ―è―Ü―•―½) –Ω–Ψ–Μ–Ψ–≥–Ψ–≤–Ψ―½ –¥―•―è–Μ―¨–Ϋ–Ψ―¹―²―• –Ϋ–Β –±―É–Μ–Ψ –≤―•―Ä–Ψ–≥―•–¥–Ϋ–Ψ –Ω–Ψ–≤'―è–Ζ–Α–Ϋ–Η–Φ –Ζ –Ω–Ψ–≥―•―Ä―à–Β–Ϋ–Ϋ―è–Φ –±―É–¥―¨-―è–Κ–Η―Ö –Κ–Μ―•–Ϋ―•―΅–Ϋ–Η―Ö –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ–Η―Ö –Ϋ–Α―¹–Μ―•–¥–Κ―•–≤. –ù–Α–≤–Ω–Α–Κ–Η, –¥―•―²–Η, ―è–Κ―• –Ϋ–Α―Ä–Ψ–¥–Η–Μ–Η―¹―¨ –Ω―•―¹–Μ―è ―²―Ä–Η–≤–Α–Μ―•―à–Ψ–≥–Ψ –ë–ü, ―Ä―•–¥―à–Β –≤–Η–Φ–Α–≥–Α–Μ–Η –Μ―•–Κ―É–≤–Α–Ϋ–Ϋ―è –≤ ―É–Φ–Ψ–≤–Α―Ö –£–Ü–Δ–ù (r=$0,18; ―Ä<0,05), –Α–±–Ψ –Ε –Ψ―¹―²–Α–Ϋ–Ϋ―î –±―É–Μ–Ψ –Φ–Β–Ϋ―à ―²―Ä–Η–≤–Α–Μ–Η–Φ (r= $0,15; ―Ä<0,05). –Π–Β–Ι –≤–Η―¹–Ϋ–Ψ–≤–Ψ–Κ ―É–Ζ–≥–Ψ–¥–Ε―É―î―²―¨―¹―è –Ζ ―¹―É―΅–Α―¹–Ϋ–Η–Φ–Η –¥–Α–Ϋ–Η–Φ–Η ―•–Ϋ―à–Η―Ö –Α–≤―²–Ψ―Ä―•–≤ [7, 11]. –½–Ψ–Κ―Ä–Β–Φ–Α, –≤ –Θ–Κ―Ä–Α―½–Ϋ―• –£.–ü. –¦–Α–Κ–Α―²–Ψ―à ―²–Α ―¹–≤―•–Α–≤―². –Ω–Ψ–Κ–Α–Ζ–Α–Μ–Η, ―â–Ψ –Ω–Ψ–¥–Ψ–≤–Ε–Β–Ϋ–Ϋ―è ―²–Β―Ä–Φ―•–Ϋ―É –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―• ―É –Ε―•–Ϋ–Ψ–Κ –Ζ –ü–î–†–û–ü –Ϋ–Α 9βÄ™24 –¥―•–± –Ζ–Α ―É–Φ–Ψ–≤–Η –Α–¥–Β–Κ–≤–Α―²–Ϋ–Ψ–≥–Ψ –Μ―•–Κ―É–≤–Α–Ϋ–Ϋ―è –Φ–Α―²–Β―Ä―• ―²–Α –Ω–Μ–Ψ–¥–Α –Ϋ–Β –Ω―Ä–Η–Ζ–≤–Ψ–¥–Η―²―¨ –¥–Ψ –Ζ–±―•–Μ―¨―à–Β–Ϋ–Ϋ―è –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ–Ψ―¹―²―• –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η―Ö [11].
–½ ―•–Ϋ―à–Ψ–≥–Ψ –±–Ψ–Κ―É, ―•–Ϋ–¥―É–Κ―Ü―•―è (―¹―²–Η–Φ―É–Μ―è―Ü―•―è) –Ω–Ψ–Μ–Ψ–≥–Ψ–≤–Ψ―½ –¥―•―è–Μ―¨–Ϋ–Ψ―¹―²―• ―É –Ε―•–Ϋ–Ψ–Κ –Ζ –ü–î–†–û–ü –≤―•―Ä–Ψ–≥―•–¥–Ϋ–Ψ –Α―¹–Ψ―Ü―•―é–≤–Α–Μ–Α―¹―¨ –Ζ –Ω–Ψ―²―Ä–Β–±–Ψ―é –Ϋ–Α–¥–Α–≤–Α―²–Η ―Ä–Β–Α–Ϋ―•–Φ–Α―Ü―•–Ι–Ϋ―É –¥–Ψ–Ω–Ψ–Φ–Ψ–≥―É –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η–Φ (r=0,23; ―Ä<0,05), ―Ä–Ψ–Ζ–≤–Η―²–Κ–Ψ–Φ –Ω–Ϋ–Β–≤–Φ–Ψ–Ϋ―•―½ (r=0,22; ―Ä<0,05) –Α–±–Ψ –ù–ï–ö (r=0,46; ―Ä<0,05), –Α ―²–Α–Κ–Ψ–Ε –Ζ –≤–Η―â–Ψ―é –Ι–Φ–Ψ–≤―•―Ä–Ϋ―•―¹―²―é ―¹–Φ–Β―Ä―²―• –Ϋ–Β–Φ–Ψ–≤–Μ―è―² (r=0,21; ―Ä<0,05).
–î–Ψ–¥–Ψ–Φ―É –Ζ –Α–Κ―É―à–Β―Ä―¹―¨–Κ–Ψ–≥–Ψ ―¹―²–Α―Ü―•–Ψ–Ϋ–Α―Ä―É –≤–Η–Ω–Η―¹–Α–Ϋ―• 98 (32,24%) –¥―•―²–Β–Ι –≤―•–¥ –Φ–Α―²–Β―Ä―•–≤ –Ζ –ü–î–†–û–ü ―• 73 (17,94%) –Ϋ–Β–Φ–Ψ–≤–Μ―è―², –Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η―Ö –≤―•–¥ –Φ–Α―²–Β―Ä―•–≤ –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ–Ψ―½ –≥―Ä―É–Ω–Η. –Γ–Β―Ä–Β–¥–Ϋ―è ―²―Ä–Η–≤–Α–Μ―•―¹―²―¨ –Ζ–Α–≥–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –Ω–Β―Ä–Β–±―É–≤–Α–Ϋ–Ϋ―è –≤ –û–ü–Π –≤ –Ψ―¹–Ϋ–Ψ–≤–Ϋ―•–Ι –≥―Ä―É–Ω―• ―¹–Κ–Μ–Α–Μ–Α 5,47¬±3,25 –Ω―Ä–Ψ―²–Η 4,81¬±3,04 –¥–Ϋ―•–≤ ―É –≥―Ä―É–Ω―• –Ω–Ψ―Ä―•–≤–Ϋ―è–Ϋ–Ϋ―è (―Ä<0,05). –Δ―Ä–Η–≤–Α–Μ―•―à–Η–Ι ―²–Β―Ä–Φ―•–Ϋ –Ω–Β―Ä–Β–±―É–≤–Α–Ϋ–Ϋ―è –≤ –û–ü–Π –Φ–Ψ–Ε–Ϋ–Α –Ω–Ψ―è―¹–Ϋ–Η―²–Η ―²–Η–Φ, ―â–Ψ –≤ –Ψ―¹–Ϋ–Ψ–≤–Ϋ―•–Ι –≥―Ä―É–Ω―• –±―•–Μ―¨―à–Α –Κ―•–Μ―¨–Κ―•―¹―²―¨ –¥―•―²–Β–Ι –±―É–Μ–Η –≤–Η–Ω–Η―¹–Α–Ϋ―• –¥–Ψ–¥–Ψ–Φ―É.
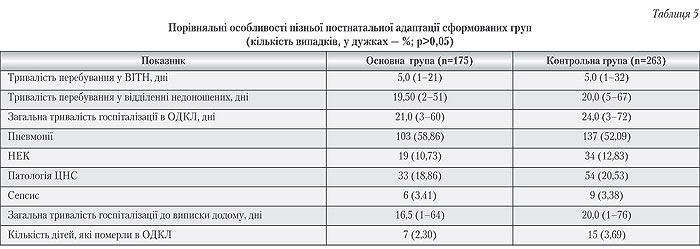
–ü–Ψ–Κ–Α–Ζ–Ϋ–Η–Κ–Η –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ–Ψ―¹―²―• –≤ –Ω―•–Ζ–Ϋ―¨–Ψ–Φ―É –Ϋ–Β–Ψ–Ϋ–Α―²–Α–Μ―¨–Ϋ–Ψ–Φ―É –Ω–Β―Ä―•–Ψ–¥―• ―• –≤–Η–Ε–Η–≤–Α–Ϋ–Ϋ―è –¥–Ψ –Φ–Ψ–Φ–Β–Ϋ―²―É –≤–Η–Ω–Η―¹–Κ–Η –Ζ –Μ―•–Κ–Α―Ä–Ϋ―• –≤ –Ψ–±–Ψ―Ö –≥―Ä―É–Ω–Α―Ö –≤―•―Ä–Ψ–≥―•–¥–Ϋ–Ψ –Ϋ–Β –≤―•–¥―Ä―•–Ζ–Ϋ―è–Μ–Η―¹―¨ (―²–Α–±–Μ. 5). –Γ–Β―Ä–Β–¥–Ϋ―è ―²―Ä–Η–≤–Α–Μ―•―¹―²―¨ –Ω–Β―Ä–Β–±―É–≤–Α–Ϋ–Ϋ―è ―É –£–Ü–Δ–ù ―• –≤―•–¥–¥―•–Μ–Β–Ϋ–Ϋ―• –Ϋ–Β–¥–Ψ–Ϋ–Ψ―à–Β–Ϋ–Η―Ö –±―É–Μ–Μ–Α –Φ–Α–Ι–Ε–Β –Ψ–¥–Ϋ–Α–Κ–Ψ–≤–Ψ―é, –Ω―Ä–Ψ―²–Β ―²―Ä–Η–≤–Α–Μ―•―¹―²―¨ –≥–Ψ―¹–Ω―•―²–Α–Μ―•–Ζ–Α―Ü―•―½ –≤ –û–î–ö–¦ ―²–Α –Ζ–Α–≥–Α–Μ―¨–Ϋ–Α ―²―Ä–Η–≤–Α–Μ―•―¹―²―¨ –≥–Ψ―¹–Ω―•―²–Α–Μ―•–Ζ–Α―Ü―•―½ –¥–Ψ –≤–Η–Ω–Η―¹–Κ–Η –¥–Ψ–¥–Ψ–Φ―É –≤ –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―¨–Ϋ―•–Ι –≥―Ä―É–Ω―• –±―É–Μ–Η –Ϋ–Β–¥–Ψ―¹―²–Ψ–≤―•―Ä–Ϋ–Ψ –±―•–Μ―¨―à–Η–Φ–Η. –ü–Ψ―Ä―•–≤–Ϋ―è–Ϋ–Ϋ―è 3 ―Ä―•–Ζ–Ϋ–Η―Ö –≤–Α―Ä―•–Α–Ϋ―²―•–≤ –Α–Κ―É―à–Β―Ä―¹―¨–Κ–Ψ―½ ―²–Α–Κ―²–Η–Κ–Η ―É –Ε―•–Ϋ–Ψ–Κ –Ζ –ü–î–†–û–ü –≤ ―²–Β―Ä–Φ―•–Ϋ―• –≥–Β―¹―²–Α―Ü―•―½ 34βÄ™37 ―²–Η–Ε–Ϋ―•–≤ –Ϋ–Β –¥–Ψ–≤–Β–Μ–Ψ –Ω–Β―Ä–Β–≤–Α–≥ –Ε–Ψ–¥–Ϋ–Ψ―½ –Ζ –Ϋ–Η―Ö –≤ –Ω–Μ–Α–Ϋ―• –Ω–Ψ–Μ―•–Ω―à–Β–Ϋ–Ϋ―è –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ–Η―Ö –Ϋ–Α―¹–Μ―•–¥–Κ―•–≤ (―²–Α–±–Μ. 6).

–û―΅―•–Κ―É–≤–Α–Μ―¨–Ϋ–Α ―²–Α–Κ―²–Η–Κ–Α, ―¹―²–Η–Φ―É–Μ―è―Ü―•―è –Ω–Ψ–Μ–Ψ–≥–Ψ–≤–Ψ―½ –¥―•―è–Μ―¨–Ϋ–Ψ―¹―²―• –Ω―•―¹–Μ―è 24 –≥–Ψ–¥ –ë–ü –Α–±–Ψ –±―•–Μ―¨―à ―Ä–Α–Ϋ–Ϋ―è ―¹―²–Η–Φ―É–Μ―è―Ü―•―è –Ϋ–Β –±―É–Μ–Η –≤―•―Ä–Ψ–≥―•–¥–Ϋ–Ψ –Ω–Ψ–≤'―è–Ζ–Α–Ϋ―• –Ζ –Ω–Ψ―²―Ä–Β–±–Ψ―é –Ϋ–Α–¥–Α–Ϋ–Ϋ―è ―Ä–Β–Α–Ϋ―•–Φ–Α―Ü―•–Ι–Ϋ–Ψ―½ –¥–Ψ–Ω–Ψ–Φ–Ψ–≥–Η –¥–Η―²–Η–Ϋ―• –Ω―•―¹–Μ―è –Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Ϋ―è, –Ψ―Ü―•–Ϋ–Κ–Ψ―é ―½―½ ―¹―²–Α–Ϋ―É –Ζ–Α ―à–Κ–Α–Μ–Ψ―é –ê–Ω–≥–Α―Ä, –Ϋ–Β–Ψ–±―Ö―•–¥–Ϋ―•―¹―²―é –Μ―•–Κ―É–≤–Α–Ϋ–Ϋ―è ―É –£–Ü–Δ–ù, ―¹–Ω–Β―Ü–Η―³―•―΅–Ϋ–Ψ―é –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ―•―¹―²―é ―• ―¹–Φ–Β―Ä―²–Ϋ―•―¹―²―é. –Δ–Α–Κ–Η–Φ ―΅–Η–Ϋ–Ψ–Φ, –Ψ―²―Ä–Η–Φ–Α–Ϋ―• –¥–Α–Ϋ―• –Ϋ–Β –¥–Ψ–≤–Β–Μ–Η –Ϋ–Β–≥–Α―²–Η–≤–Ϋ–Ψ–≥–Ψ –≤–Ω–Μ–Η–≤―É –ü–î–†–û–ü –Ϋ–Α –Ω–Ψ―¹―²–Ϋ–Α―²–Α–Μ―¨–Ϋ―É –Α–¥–Α–Ω―²–Α―Ü―•―é –Ϋ–Β–¥–Ψ–Ϋ–Ψ―à–Β–Ϋ–Η―Ö –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η―Ö. –ù–Α–≤–Ω–Α–Κ–Η, –¥―•―²–Η –≤―•–¥ –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η―Ö –Ω–Ψ–Μ–Ψ–≥―•–≤, ―É―¹–Κ–Μ–Α–¥–Ϋ–Β–Ϋ–Η―Ö –ü–î–†–û–ü, ―Ä―•–¥―à–Β –Ω–Ψ―²―Ä–Β–±―É–≤–Α–Μ–Η –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Ϋ―è –Ω–Β―Ä–≤–Η–Ϋ–Ϋ–Η―Ö ―Ä–Β–Α–Ϋ―•–Φ–Α―Ü―•–Ι–Ϋ–Η―Ö –Ζ–Α―Ö–Ψ–¥―•–≤ ―• –Ω–Ψ–¥–Α–Μ―¨―à–Ψ–≥–Ψ –Μ―•–Κ―É–≤–Α–Ϋ–Ϋ―è ―É –£–Ü–Δ–ù. –£―•–¥–Ω–Ψ–≤―•–¥–Ϋ–Ψ, ―½―Ö –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ―•―¹―²―¨ ―• ―¹–Φ–Β―Ä―²–Ϋ―•―¹―²―¨ ―É ―Ä–Α–Ϋ–Ϋ―•–Ι –Ϋ–Β–Ψ–Ϋ–Α―²–Α–Μ―¨–Ϋ–Η–Ι –Ω–Β―Ä―•–Ψ–¥ –±―É–Μ–Η –Ϋ–Η–Ε―΅–Η–Φ–Η, –Ϋ―•–Ε ―É –Ϋ–Β–Φ–Ψ–≤–Μ―è―² ―²–Α–Κ–Ψ–≥–Ψ –Ε –≥–Β―¹―²–Α―Ü―•–Ι–Ϋ–Ψ–≥–Ψ –≤―•–Κ―É, –Ψ–¥–Ϋ–Α–Κ –Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η―Ö –Ζ–Α –≤―•–¥―¹―É―²–Ϋ–Ψ―¹―²―• –ü–î–†–û–ü. –Γ–Ω―Ä–Α–≤–¥―•, ―Ä–Ψ–¥―•–Μ–Μ―• –Ζ –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η–Φ–Η –Ω–Ψ–Μ–Ψ–≥–Α–Φ–Η –Ϋ–Β―Ä―•–¥–Κ–Ψ –≥–Ψ―¹–Ω―•―²–Α–Μ―•–Ζ―É―é―²―¨―¹―è –≤ –Α–Κ―É―à–Β―Ä―¹―¨–Κ–Η–Ι ―¹―²–Α―Ü―•–Ψ–Ϋ–Α―Ä –Ζ –Α–Κ―²–Η–≤–Ϋ–Ψ―é –Ω–Ψ–Μ–Ψ–≥–Ψ–≤–Ψ―é –¥―•―è–Μ―¨–Ϋ―•―¹―²―é, ―É –Ϋ–Η―Ö ―΅–Α―¹―²―•―à–Β –≤–Η―è–≤–Μ―è―é―²―¨ ―¹―²―Ä–Α–Ε–¥–Α–Ϋ–Ϋ―è –Ω–Μ–Ψ–¥–Α, ―½–Φ –Ϋ–Β –≤―¹―²–Η–≥–Α―é―²―¨ –Ω―Ä–Ψ–≤–Β―¹―²–Η –Ω―Ä–Ψ―³―•–Μ–Α–Κ―²–Η–Κ―É ―¹―²–Β―Ä–Ψ―½–¥–Α–Φ–Η ―• –Ϋ–Α–¥―²–Ψ –Ω―•–Ζ–Ϋ–Ψ –Ω―Ä–Η–Ζ–Ϋ–Α―΅–Α―é―²―¨ –Α–Ϋ―²–Η–±–Α–Κ―²–Β―Ä―•–Α–Μ―¨–Ϋ―• –Ω―Ä–Β–Ω–Α―Ä–Α―²–Η. –Θ―¹―• ―Ü―• ―΅–Η–Ϋ–Ϋ–Η–Κ–Η ―Ä–Η–Ζ–Η–Κ―É, –±–Β–Ζ–Ω–Β―Ä–Β―΅–Ϋ–Ψ, –Φ–Ψ–Ε―É―²―¨ ―¹–Ω―Ä–Η―΅–Η–Ϋ―è―²–Η –Ω–Ψ–≥―•―Ä―à–Β–Ϋ–Ϋ―è –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ–Η―Ö –Ϋ–Α―¹–Μ―•–¥–Κ―•–≤, –Α ―²–Ψ–Φ―É –≤–Η–Φ–Α–≥–Α―é―²―¨ –Ω―Ä–Η―Ü―•–Μ―¨–Ϋ–Ψ―½ ―É–≤–Α–≥–Η –Ζ –±–Ψ–Κ―É –Φ–Β–¥–Η―΅–Ϋ–Η―Ö –Ω―Ä–Α―Ü―•–≤–Ϋ–Η–Κ―•–≤ ―²–Α –Ψ―Ä–≥–Α–Ϋ―•–Ζ–Α―²–Ψ―Ä―•–≤ –Ψ―Ö–Ψ―Ä–Ψ–Ϋ–Η –Ζ–¥–Ψ―Ä–Ψ–≤'―è. –£―•―Ä–Ψ–≥―•–¥–Ϋ―• –≤―•–¥–Φ―•–Ϋ–Ϋ–Ψ―¹―²―• –Φ―•–Ε –≥―Ä―É–Ω–Α–Φ–Η, –Ϋ–Α―¹–Α–Φ–Ω–Β―Ä–Β–¥, –Ζ–Α ―΅–Α―¹―²–Ψ―²–Ψ―é –Α–Ϋ―²–Β–Ϋ–Α―²–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –Ω―Ä–Η–Ζ–Ϋ–Α―΅–Β–Ϋ–Ϋ―è ―¹―²–Β―Ä–Ψ―½–¥―•–≤ ―• –Α–Ϋ―²–Η–±―•–Ψ―²–Η–Κ―•–≤ –Φ–Ψ–Ε―É―²―¨ ―΅–Α―¹―²–Κ–Ψ–≤–Ψ, –Ω–Ψ―è―¹–Ϋ―é–≤–Α―²–Η –Κ―Ä–Α―â―• –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ―• –Ϋ–Α―¹–Μ―•–¥–Κ–Η ―É –Ϋ–Β–Φ–Ψ–≤–Μ―è―², ―è–Κ―• –Ϋ–Α―Ä–Ψ–¥–Η–Μ–Η―¹―¨ –≤―•–¥ –Ε―•–Ϋ–Ψ–Κ –Ζ –ü–î–†–û–ü.
–£–Η―¹–Ϋ–Ψ–≤–Κ–Η
1. –½–Α –Ω–Ψ―à–Η―Ä–Β–Ϋ―•―¹―²―é –Ω–Β―Ä–Β–≤–Α–Ε–Ϋ–Ψ―½ –±―•–Μ―¨―à–Ψ―¹―²―• ―΅–Η–Ϋ–Ϋ–Η–Κ―•–≤ ―Ä–Η–Ζ–Η–Κ―É –≥―Ä―É–Ω–Α –Ε―•–Ϋ–Ψ–Κ –Ζ –ü–î–†–û–ü –Ϋ–Β –≤―•–¥―Ä―•–Ζ–Ϋ―è―î―²―¨―¹―è –≤―•–¥ –≤–Α–≥―•―²–Ϋ–Η―Ö, –≤ ―è–Κ–Η―Ö –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ―• –Ω–Ψ–Μ–Ψ–≥–Η –≤–Η–Ϋ–Η–Κ–Μ–Η –≤–Ϋ–Α―¹–Μ―•–¥–Ψ–Κ ―•–Ϋ―à–Η―Ö –Ω―Ä–Η―΅–Η–Ϋ.
2. –½–Α ―É–Φ–Ψ–≤–Η –Α–¥–Β–Κ–≤–Α―²–Ϋ–Ψ–≥–Ψ ―¹–Ω–Ψ―¹―²–Β―Ä–Β–Ε–Β–Ϋ–Ϋ―è –Ζ–Α ―¹―²–Α–Ϋ–Ψ–Φ –Ω–Μ–Ψ–¥–Α ―• –≤–Α–≥―•―²–Ϋ–Ψ―½, –Α ―²–Α–Κ–Ψ–Ε ―¹–Α–Φ–Ψ–≤―•–Μ―¨–Ϋ–Ψ–≥–Ψ –Ω–Ψ―΅–Α―²–Κ―É –Ω–Ψ–Μ–Ψ–≥–Ψ–≤–Ψ―½ –¥―•―è–Μ―¨–Ϋ–Ψ―¹―²―• –ü–î–†–û–ü, –Ϋ–Β–Ζ–Α–Μ–Β–Ε–Ϋ–Ψ –≤―•–¥ –Ι–Ψ–≥–Ψ ―²―Ä–Η–≤–Α–Μ–Ψ―¹―²―•, –Ϋ–Β –Ω–Ψ–≥―•―Ä―à―É―î –Ω–Ψ―¹―²–Ϋ–Α―²–Α–Μ―¨–Ϋ―É –Α–¥–Α–Ω―²–Α―Ü―•―é –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η―Ö.
3. –û―΅―•–Κ―É–≤–Α–Μ―¨–Ϋ–Α –Α–Κ―É―à–Β―Ä―¹―¨–Κ–Α ―²–Α–Κ―²–Η–Κ–Α –≤ –Ω–Ψ―î–¥–Ϋ–Α–Ϋ–Ϋ―• –Ζ –Ω―Ä–Ψ―³―•–Μ–Α–Κ―²–Η―΅–Ϋ–Η–Φ –Ω―Ä–Η–Ζ–Ϋ–Α―΅–Β–Ϋ–Ϋ―è–Φ ―¹―²–Β―Ä–Ψ―½–¥―•–≤, –Β―³–Β–Κ―²–Η–≤–Ϋ–Ψ―é –Α–Ϋ―²–Η–±–Α–Κ―²–Β―Ä―•–Α–Μ―¨–Ϋ–Ψ―é ―²–Β―Ä–Α–Ω―•―î―é, –Α–¥–Β–Κ–≤–Α―²–Ϋ–Η–Φ –Φ–Ψ–Ϋ―•―²–Ψ―Ä–Η–Ϋ–≥–Ψ–Φ ―¹―²–Α–Ϋ―É –Ω–Μ–Ψ–¥–Α, –Ζ–Α –≤―•–¥―¹―É―²–Ϋ–Ψ―¹―²―• –Ψ–Ζ–Ϋ–Α–Κ ―•–Ϋ―³–Β–Κ―Ü―•―½ ―É –Φ–Α―²–Β―Ä―• ―²–Α –Ω–Μ–Ψ–¥–Α –Ϋ–Β –Ω―Ä–Η–Ζ–≤–Ψ–¥–Η―²―¨ –¥–Ψ –Ζ―Ä–Ψ―¹―²–Α–Ϋ–Ϋ―è –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ–Ψ―¹―²―• ―²–Α ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²―• –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η―Ö.
4. –û–Ω―²–Η–Φ–Α–Μ―¨–Ϋ–Α –Α–Κ―É―à–Β―Ä―¹―¨–Κ–Α ―²–Α–Κ―²–Η–Κ–Α ―É –Ε―•–Ϋ–Ψ–Κ –Ζ –ü–î–†–û–ü –Ω―Ä–Η ―²–Β―Ä–Φ―•–Ϋ―• –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―• 34βÄ™37 ―²–Η–Ε–Ϋ―•–≤ –Ζ–Α–Μ–Η―à–Α―î―²―¨―¹―è –Ϋ–Β–≤―•–¥–Ψ–Φ–Ψ―é, –Ψ―¹–Κ―•–Μ―¨–Κ–Η –Ϋ―• –Ψ―΅―•–Κ―É–≤–Α–Μ―¨–Ϋ–Α, –Ϋ―• –Α–Κ―²–Η–≤–Ϋ–Α ―²–Α–Κ―²–Η–Κ–Α –Ϋ–Β –Φ–Α―é―²―¨ ―è–≤–Ϋ–Η―Ö –Ω–Β―Ä–Β–≤–Α–≥ –¥–Μ―è –Ω–Μ–Ψ–¥–Α ―• –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Ψ–≥–Ψ.
–¦–Ü–Δ–ï–†–ê–Δ–Θ–†–ê
1. Lee T., Silver H. Etiology and epidemiology of preterm premature rupture of the membranes // Clin. Perinatol. βÄî 2001. βÄî V. 28. βÄî P. 721βÄî734.
2. Tucker J., McGuire W. Epidemiology of preterm birth // BMJ. βÄî 2004. βÄî V. 329. βÄî P. 675βÄî678.
3. Mercer B.M. Preterm premature rupture of the membranes // Obstet. Gynecol. βÄî 2003. βÄî V. 101. βÄî P.178βÄî193.
4. Arias F., Tomich P. Etiology and outcome of low birth weight and preterm infants // Obstet. Gynecol. βÄî 1982. βÄî V. 60. βÄî P.277βÄî282.
5. Kilbride H.W., Thibeault D.W. Neonatal complications of preterm premature rupture of membranes // Clin. Perinatol. βÄî 2001. βÄî V.28. βÄî P. 761βÄî785.
6. Roberts D., Dalziel S. Antenatal corticosteroids for accelerating fetal lung maturation for women at risk of preterm birth // The Cochrane Database of Syst. Rev. βÄî 2006. βÄî Is. 4.
7. Royal College of Obstetricians and Gynaecologists. Preterm prelabour rupture of membranes / Guideline ⳕ. 44. βÄî RCOG Press, 2006. βÄî 36 ―Ä.
8. –î―Ä―•–Ϋ―¨ –Δ.–€. –ö–Μ―•–Ϋ―•–Κ–Α ―• ―²–Α–Κ―²–Η–Κ–Α –≤–Β–¥–Β–Ϋ–Ϋ―è –Ϋ–Β–¥–Ψ–Ϋ–Ψ―à–Β–Ϋ–Ψ―½ –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―• ―É –Ε―•–Ϋ–Ψ–Κ –Ζ –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η–Φ ―Ä–Ψ–Ζ―Ä–Η–≤–Ψ–Φ –Α–Φ–Ϋ―•–Ψ–Ϋ–Α–Μ―¨–Ϋ–Η―Ö –Ψ–±–Ψ–Μ–Ψ–Ϋ–Ψ–Κ // –ü–ê–™. βÄî 2002. βÄî ⳕ4. βÄî –Γ.66βÄî70.
9. Newton E.R. Preterm labor, preterm premature rupture of membranes, and chorioamnionitis // Clin. Perinatol. βÄî 2005. βÄî V.32. βÄî P. 571βÄî600.
10. Depp R. Collaborative group on preterm birth prevention. multicenter randomized, controlled trial of a preterm birth prevention program // Am. J. Obstet. Gynecol. βÄî 1993. βÄî V. 169. βÄî P. 352βÄî366.
11. –û―Ü―•–Ϋ–Κ–Α ―¹―²–Α–Ϋ―É –Ϋ–Ψ–≤–Ψ–Ϋ–Α―Ä–Ψ–¥–Ε–Β–Ϋ–Η―Ö, ―è–Κ―• –Ϋ–Α―Ä–Ψ–¥–Η–Μ–Η―¹―¨ ―É –Ε―•–Ϋ–Ψ–Κ, –Ω–Β―Ä–Β–±―•–≥ –≤–Α–≥―•―²–Ϋ–Ψ―¹―²―• –Κ–Ψ―²―Ä–Η―Ö ―É―¹–Κ–Μ–Α–¥–Ϋ–Η–≤―¹―è –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η–Φ ―Ä–Ψ–Ζ―Ä–Η–≤–Ψ–Φ –Α–Φ–Ϋ―•–Ψ―²–Η―΅–Ϋ–Η―Ö –Ψ–±–Ψ–Μ–Ψ–Ϋ–Ψ–Κ / –£.–ü. –¦–Α–Κ–Α―²–Ψ―à, –ù.–ü. –™–Ψ–Ϋ―΅–Α―Ä―É–Κ, –Δ.–£. –ö–Ψ–Ϋ―΅–Α–Κ–Ψ–≤―¹–Κ–Α
–ö–Μ―é―΅–Ψ–≤―• ―¹–Μ–Ψ–≤–Α: –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ–Η–Ι –¥–Ψ–Ω–Ψ–Μ–Ψ–≥–Ψ–≤–Η–Ι ―Ä–Ψ–Ζ―Ä–Η–≤ –Ψ–±–Ψ–Μ–Ψ–Ϋ–Ψ–Κ –Ω–Μ–Ψ–¥–Α, –Ω–Β―Ä–Β–¥―΅–Α―¹–Ϋ―• –Ω–Ψ–Μ–Ψ–≥–Η, –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ―• –Ϋ–Α―¹–Μ―•–¥–Κ–Η.
–ö–Μ―é―΅–Β–≤―΄–Β ―¹–Μ–Ψ–≤–Α: –Ω―Ä–Β–Ε–¥–Β–≤―Ä–Β–Φ–Β–Ϋ–Ϋ―΄–Ι –¥–Ψ―Ä–Ψ–¥–Ψ–≤―΄–Ι ―Ä–Α–Ζ―Ä―΄–≤ –Ψ–±–Ψ–Μ–Ψ―΅–Β–Κ –Ω–Μ–Ψ–¥–Α, –Ω―Ä–Β–Ε–¥–Β–≤―Ä–Β–Φ–Β–Ϋ–Ϋ―΄–Β ―Ä–Ψ–¥―΄, –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ―΄–Β –Η―¹―Ö–Ψ–¥―΄.
Key words: preterm prelabour rupture of membranes, preterm labour, perinatal outcomes.
–†–Β–Κ–Μ–Α–Φ–Α:
–Κ–Ϋ–Η–≥–Η –Κ―É–Ω–Η―²―¨ –Φ–Β–¥–Η―Ü–Η–Ϋ–Α, –Α–Ϋ–≥–Μ–Η–Ι―¹–Κ–Η–Ι
–Α–Ϋ–≥–Μ–Η–Ι―¹–Κ–Η–Ι ―è–Ζ―΄–Κ –û–Κ―¹―³–Ψ―Ä–¥ ―É―΅–Β–±–Ϋ–Η–Κ–Η –¥–Μ―è –¥–Β―²–Β–Ι –Η –≤–Ζ―Ä–Ψ―¹–Μ―΄―Ö
–ê.–ê.–Δ–Η–Φ–Ψ―³–Β–Β–≤ ―¹―²–Ψ–Φ–Α―²–Ψ–Μ–Ψ–≥–Η―è –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ–Η–Β –Κ–Ϋ–Η–≥–Η
–Κ―É–Ω–Μ―é zippo |
 |
Χεδίξώοεπρ. Χεδηωημώξηε ώρύρϋη. Χεδηωημύ, κεςεμηε,
γδνπνβϋε
|

| Έοσακηξνβύμν:
2009/7/28 12:48:27
4800 |
|
 |