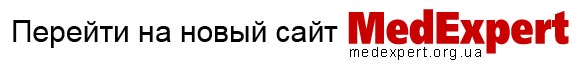|
–Γ–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η―΅–Β―¹–Κ–Α―è –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Α –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η–Ι ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ
|
 |
–ê.–ê. –Δ–Η–Φ–Ψ―³–Β–Β–≤, –‰.–ë. –ö–Η–Ϋ–¥―Ä–Α―¹―¨
–‰–Ϋ―¹―²–Η―²―É―² ―¹―²–Ψ–Φ–Α―²–Ψ–Μ–Ψ–≥–Η–Η –ù–€–ê–ü–û –Η–Φ. –ü.–¦. –®―É–Ω–Η–Κ–Α
–†–Β–Ζ―é–Φ–Β. –ù–Α–Φ–Η –Ψ–±―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ―΄ 895 –±–Ψ–Μ―¨–Ϋ―΄―Ö ―¹ –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è–Φ–Η –±–Ψ–Μ―¨―à–Η―Ö ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ. –Θ―¹―²–Α–Ϋ–Ψ–≤–Μ–Β–Ϋ–Ψ, ―΅―²–Ψ ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η―΅–Β―¹–Κ–Α―è –Κ–Α―Ä―²–Η–Ϋ–Α –Η–Φ–Β–Β―² ―¹–≤–Ψ–Η ―Ö–Α―Ä–Α–Κ―²–Β―Ä–Ϋ―΄–Β –Ψ―¹–Ψ–±–Β–Ϋ–Ϋ–Ψ―¹―²–Η –¥–Μ―è –Κ–Α–Ε–¥–Ψ–≥–Ψ –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è –±–Ψ–Μ―¨―à–Η―Ö ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ. –≠―²–Ψ –Ω–Ψ–Ζ–≤–Ψ–Μ―è–Β―² ―Ä–Β–Κ–Ψ–Φ–Β–Ϋ–¥–Ψ–≤–Α―²―¨ ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η―é –¥–Μ―è –Ω–Β―Ä–≤–Η―΅–Ϋ–Ψ–Ι –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Η –Η –¥–Η―³―³–Β―Ä–Β–Ϋ―Ü–Η–Α–Μ―¨–Ϋ–Ψ–Ι –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Η –Ϋ–Β–Ψ–Ω―É―Ö–Ψ–Μ–Β–≤―΄―Ö –Η –Ψ–Ω―É―Ö–Ψ–Μ–Β–≤―΄―Ö –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η–Ι –±–Ψ–Μ―¨―à–Η―Ö ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ.
–ö–Μ―é―΅–Β–≤―΄–Β ―¹–Μ–Ψ–≤–Α: ―¹–Μ―é–Ϋ–Ϋ―΄–Β –Ε–Β–Μ–Β–Ζ―΄, –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ–Α―è –Ε–Β–Μ–Β–Ζ–Α, –Ω–Ψ–¥–Ϋ–Η–Ε–Ϋ–Β―΅–Β–Μ―é―¹―²–Ϋ–Α―è –Ε–Β–Μ–Β–Ζ–Α, –Ψ–Ω―É―Ö–Ψ–Μ–Η, –≤–Ψ―¹–Ω–Α–Μ–Η―²–Β–Μ―¨–Ϋ―΄–Β –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è, ―¹–Η–Α–Μ–Ψ–Ζ.
–ö–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–Β ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–Β –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Β ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ (―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η―è) ―è–≤–Μ―è–Β―²―¹―è –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η―΅–Β―¹–Κ–Η–Φ –Φ–Β―²–Ψ–¥–Ψ–Φ –Η –≤―Ö–Ψ–¥–Η―² –≤ –Ω–Μ–Α–Ϋ –Ψ–±―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –±–Ψ–Μ―¨–Ϋ―΄―Ö, ―¹―²―Ä–Α–¥–Α―é―â–Η―Ö –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è–Φ–Η ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ.
–î–Μ―è ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η–Η –¥–Μ–Η―²–Β–Μ―¨–Ϋ–Ψ–Β –≤―Ä–Β–Φ―è (–¥–Ψ 80-―Ö –≥–Ψ–¥–Ψ–≤ –Ω―Ä–Ψ―à–Μ–Ψ–≥–Ψ ―¹―²–Ψ–Μ–Β―²–Η―è) ―à–Η―Ä–Ψ–Κ–Ψ –Ω―Ä–Η–Φ–Β–Ϋ―è–Μ–Η―¹―¨ –Φ–Α―¹–Μ―è–Ϋ―΄–Β ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄–Β –≤–Β―â–Β―¹―²–≤–Α: –Ι–Ψ–¥–Ψ–Μ–Η–Ω–Ψ–Μ, –Ι–Ψ–¥–Η–Ω–Η–Ϋ, –Μ–Η–Ω–Η–Ψ–¥–Ψ–Μ, ―ç―²–Η–Ψ–¥–Ψ–Μ. –ô–Ψ–¥–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ―΄–Β –Φ–Α―¹–Μ–Α –Ψ–±–Μ–Α–¥–Α―é―² –¥–Ψ―¹―²–Α―²–Ψ―΅–Ϋ–Ψ ―Ö–Ψ―Ä–Ψ―à–Β–Ι ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ―¹―²―¨―é, –Α –Η―Ö –≤―΄―¹–Ψ–Κ–Α―è –≤―è–Ζ–Κ–Ψ―¹―²―¨ –Ω–Ψ–Ζ–≤–Ψ–Μ―è–Μ–Α –Ω―Ä–Ψ–≤–Ψ–¥–Η―²―¨ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–≤―¹–Κ–Ψ–Β –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Β –¥–Α–Ε–Β ―΅–Β―Ä–Β–Ζ –¥–Μ–Η―²–Β–Μ―¨–Ϋ–Ψ–Β –≤―Ä–Β–Φ―è (―΅–Α―¹―΄ –Η –¥–Α–Ε–Β –¥–Ϋ–Η) –Ω–Ψ―¹–Μ–Β –Η–Ζ–≤–Μ–Β―΅–Β–Ϋ–Η―è –Κ–Α–Ϋ―é–Μ–Η –Η–Ζ –≤―΄–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α ―¹–Μ―é–Ϋ–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄. –€–Α―¹–Μ―è–Ϋ―΄–Β ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄–Β –≤–Β―â–Β―¹―²–≤–Α –≤–≤–Ψ–¥–Η–Μ–Η –≤ –Ω―Ä–Ψ―²–Ψ–Κ ―¹–Μ―é–Ϋ–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄ ―¹ –Ω–Ψ–Φ–Ψ―â―¨―é ―à–Ω―Ä–Η―Ü–Α ―¹ –Ϋ–Α–¥–Β―²–Ψ–Ι –Ϋ–Α –Ϋ–Β–≥–Ψ –Φ–Β―²–Α–Μ–Μ–Η―΅–Β―¹–Κ–Ψ–Ι –Κ–Α–Ϋ―é–Μ–Β–Ι. –î–Μ―è –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η―è –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ –Ω–Ψ–¥–Ϋ–Η–Ε–Ϋ–Β―΅–Β–Μ―é―¹―²–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄ –≤–≤–Ψ–¥–Η―²―¹―è 1βÄ™1,5 –Φ–Μ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α, –Α –¥–Μ―è –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ–Ψ–Ι βÄ™ 1,5βÄ™2 –Φ–Μ. –ö―Ä–Η―²–Β―Ä–Η–Β–Φ –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η―è –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ –Ε–Β–Μ–Β–Ζ―΄ ―¹–Μ―É–Ε–Η―² –Ω–Ψ―è–≤–Μ–Β–Ϋ–Η–Β ―É –Ω–Α―Ü–Η–Β–Ϋ―²–Α –±–Ψ–Μ–Β–≤―΄―Ö –Ψ―â―É―â–Β–Ϋ–Η–Ι.
–î–Α–Ϋ–Ϋ–Α―è –Φ–Β―²–Ψ–¥–Η–Κ–Α –≤–≤–Β–¥–Β–Ϋ–Η―è ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄―Ö –≤–Β―â–Β―¹―²–≤ –≤ ―¹–Μ―é–Ϋ–Ϋ―΄–Β –Ε–Β–Μ–Β–Ζ―΄ –Η–Φ–Β–Β―² ―¹–Μ–Β–¥―É―é―â–Η–Β –Ϋ–Β–¥–Ψ―¹―²–Α―²–Κ–Η (–Γ–Ψ–Μ–Ϋ―Ü–Β–≤ –ê.–€. –Η ―¹–Ψ–Α–≤―²., 1978): –Ϋ–Β –¥–Α–Β―² –≤–Ψ–Ζ–Φ–Ψ–Ε–Ϋ–Ψ―¹―²–Η –Ψ–±―ä–Β–Κ―²–Η–≤–Ϋ–Ψ –Ψ―Ü–Β–Ϋ–Η―²―¨ –¥–Α–≤–Μ–Β–Ϋ–Η–Β, –Ω–Ψ–¥ –Κ–Ψ―²–Ψ―Ä―΄–Φ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–Β –≤–Β―â–Β―¹―²–≤–Ψ –≤–≤–Ψ–¥–Η―²―¹―è –≤ –Ε–Β–Μ–Β–Ζ―É, ―΅―²–Ψ –Ϋ–Β–±–Β–Ζ―Ä–Α–Ζ–Μ–Η―΅–Ϋ–Ψ –¥–Μ―è –Β–Β ―²–Κ–Α–Ϋ–Β–Ι; –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η–Β –Ε–Β–Μ–Β–Ζ―΄ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄–Φ –≤–Β―â–Β―¹―²–≤–Ψ–Φ –¥–Ψ –Ω–Ψ―è–≤–Μ–Β–Ϋ–Η―è –±–Ψ–Μ–Β–Ι –Ϋ–Β ―è–≤–Μ―è–Β―²―¹―è –Ψ–±―ä–Β–Κ―²–Η–≤–Ϋ―΄–Φ –Ω–Ψ–Κ–Α–Ζ–Α―²–Β–Μ–Β–Φ, ―²–Α–Κ –Κ–Α–Κ –Ω–Ψ―Ä–Ψ–≥ –±–Ψ–Μ–Β–≤―΄―Ö –Ψ―â―É―â–Β–Ϋ–Η–Ι –Ω–Α―Ü–Η–Β–Ϋ―²–Α –Ω–Ψ–¥–≤–Β―Ä–Ε–Β–Ϋ –Ζ–Ϋ–Α―΅–Η―²–Β–Μ―¨–Ϋ―΄–Φ –Η–Ϋ–¥–Η–≤–Η–¥―É–Α–Μ―¨–Ϋ―΄–Φ –Κ–Ψ–Μ–Β–±–Α–Ϋ–Η―è–Φ; –Ψ―Ä–Η–Β–Ϋ―²–Η―Ä–Ψ–≤–Κ–Α –Ϋ–Α –Ψ–Ω―Ä–Β–¥–Β–Μ–Β–Ϋ–Ϋ–Ψ–Β –Κ–Ψ–Μ–Η―΅–Β―¹―²–≤–Ψ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α, –Ϋ–Β–Ψ–±―Ö–Ψ–¥–Η–Φ–Ψ–≥–Ψ –¥–Μ―è –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η―è –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ –Ε–Β–Μ–Β–Ζ―΄, –Ϋ–Β ―è–≤–Μ―è–Β―²―¹―è –Ψ–±―ä–Β–Κ―²–Η–≤–Ϋ―΄–Φ –Κ―Ä–Η―²–Β―Ä–Η–Β–Φ, ―²–Α–Κ –Κ–Α–Κ ―ç―²–Ψ –Κ–Ψ–Μ–Η―΅–Β―¹―²–≤–Ψ –Φ–Ψ–Ε–Β―² –Ζ–Ϋ–Α―΅–Η―²–Β–Μ―¨–Ϋ–Ψ –≤–Α―Ä―¨–Η―Ä–Ψ–≤–Α―²―¨ –Κ–Α–Κ –≤ ―¹―²–Ψ―Ä–Ψ–Ϋ―É ―É–Φ–Β–Ϋ―¨―à–Β–Ϋ–Η―è, ―²–Α–Κ –Η –≤ ―¹―²–Ψ―Ä–Ψ–Ϋ―É ―É–≤–Β–Μ–Η―΅–Β–Ϋ–Η―è –≤ –Ζ–Α–≤–Η―¹–Η–Φ–Ψ―¹―²–Η –Ψ―² ―Ö–Α―Ä–Α–Κ―²–Β―Ä–Α –Ω–Α―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Ω―Ä–Ψ―Ü–Β―¹―¹–Α –≤ –Ε–Β–Μ–Β–Ζ–Β.
–€–Ϋ–Β–Ϋ–Η–Β –Ψ –≤–Μ–Η―è–Ϋ–Η–Η –Φ–Α―¹–Μ―è–Ϋ―΄―Ö ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄―Ö –≤–Β―â–Β―¹―²–≤ –Ϋ–Α ―²–Κ–Α–Ϋ―¨ ―¹–Μ―é–Ϋ–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄ –Ω―Ä–Ψ―²–Η–≤–Ψ―Ä–Β―΅–Η–≤―΄. –û–¥–Ϋ–Η –Α–≤―²–Ψ―Ä―΄ ―É–Κ–Α–Ζ―΄–≤–Α―é―², ―΅―²–Ψ ―ç―²–Η –≤–Β―â–Β―¹―²–≤–Α –Ω–Β―Ä–≤–Ψ–Β –≤―Ä–Β–Φ―è –Ω–Ψ―¹–Μ–Β –≤–≤–Β–¥–Β–Ϋ–Η―è –Ψ–±–Μ–Α–¥–Α―é―² –Ϋ–Β–Κ–Ψ―²–Ψ―Ä―΄–Φ ―²–Β―Ä–Α–Ω–Β–≤―²–Η―΅–Β―¹–Κ–Η–Φ ―ç―³―³–Β–Κ―²–Ψ–Φ –≤ ―¹–Η–Μ―É –¥–Β–Ζ–Η–Ϋ―³–Η―Ü–Η―Ä―É―é―â–Β–≥–Ψ –¥–Β–Ι―¹―²–≤–Η―è –Ι–Ψ–¥–Α. –î―Ä―É–≥–Η–Β –Ε–Β –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α―²–Β–Μ–Η ―¹―΅–Η―²–Α―é―², ―΅―²–Ψ –Φ–Α―¹–Μ―è–Ϋ–Α―è –Ψ―¹–Ϋ–Ψ–≤–Α ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α –¥–Μ–Η―²–Β–Μ―¨–Ϋ–Ψ–Β –≤―Ä–Β–Φ―è –Ζ–Α–¥–Β―Ä–Ε–Η–≤–Α–Β―²―¹―è –≤ –Ε–Β–Μ–Β–Ζ–Β –Η –Ω–Ψ–¥–¥–Β―Ä–Ε–Η–≤–Α–Β―² –≤ –Ϋ–Β–Ι –≤–Ψ―¹–Ω–Α–Μ–Η―²–Β–Μ―¨–Ϋ―΄–Ι –Ω―Ä–Ψ―Ü–Β―¹―¹. –£ –Ϋ–Α―à–Β–Ι –Κ–Μ–Η–Ϋ–Η–Κ–Β (–Π–Β–Ϋ―²―Ä ―΅–Β–Μ―é―¹―²–Ϋ–Ψ-–Μ–Η―Ü–Β–≤–Ψ–Ι ―Ö–Η―Ä―É―Ä–≥–Η–Η –ù–€–ê–ü–û) –Ϋ–Β–Ψ–¥–Ϋ–Ψ–Κ―Ä–Α―²–Ϋ–Ψ –Ϋ–Α–±–Μ―é–¥–Α–Μ–Η―¹―¨ –Ψ―¹–Μ–Ψ–Ε–Ϋ–Β–Ϋ–Η―è –Ω–Ψ―¹–Μ–Β –Ω–Ψ–Ω–Α–¥–Α–Ϋ–Η―è –Φ–Α―¹–Μ―è–Ϋ―΄―Ö ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄―Ö –≤–Β―â–Β―¹―²–≤ –≤ –Ψ–Κ―Ä―É–Ε–Α―é―â–Η–Β –Ε–Β–Μ–Β–Ζ―É ―²–Κ–Α–Ϋ–Η (–Ω―Ä–Η –Ϋ–Β–Ω―Ä–Β–¥–Ϋ–Α–Φ–Β―Ä–Β–Ϋ–Ϋ–Ψ–Ι –Ω–Β―Ä―³–Ψ―Ä–Α―Ü–Η–Η ―¹―²–Β–Ϋ–Κ–Η –≤―΄–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α). –£ –¥–Α–Ϋ–Ϋ–Ψ–Φ ―¹–Μ―É―΅–Α–Β ―ç―²–Η –≤–Β―â–Β―¹―²–≤–Α –¥–Μ–Η―²–Β–Μ―¨–Ϋ–Ψ–Β –≤―Ä–Β–Φ―è –Ψ―¹―²–Α–≤–Α–Μ–Η―¹―¨ –≤ ―²–Κ–Α–Ϋ―è―Ö, –≤―΄–Ζ―΄–≤–Α―è ―Ö―Ä–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–Β –≤–Ψ―¹–Ω–Α–Μ–Β–Ϋ–Η–Β. –£ ―¹–Μ―É―΅–Α―è―Ö ―Ä–Β–Ζ–Κ–Ψ–≥–Ψ –Ϋ–Α―Ä―É―à–Β–Ϋ–Η―è ―¹–Β–Κ―Ä–Β―²–Ψ―Ä–Ϋ–Ψ–Ι ―³―É–Ϋ–Κ―Ü–Η–Η –Ε–Β–Μ–Β–Ζ―΄ –≤–≤–Β–¥–Β–Ϋ–Η–Β –Φ–Α―¹–Μ―è–Ϋ―΄―Ö ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄―Ö –≤–Β―â–Β―¹―²–≤ –Ϋ–Β―Ä–Β–¥–Κ–Ψ –≤―΄–Ζ―΄–≤–Α–Μ–Ψ –≤–Ω–Ψ―¹–Μ–Β–¥―¹―²–≤–Η–Η –±–Ψ–Μ–Β–Β –Ϋ–Β–±–Μ–Α–≥–Ψ–Ω―Ä–Η―è―²–Ϋ–Ψ–Β ―²–Β―΅–Β–Ϋ–Η–Β –≤–Ψ―¹–Ω–Α–Μ–Η―²–Β–Μ―¨–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―Ü–Β―¹―¹–Α. –ü―Ä–Η ―ç―²–Ψ–Φ –Ϋ–Α –Ω–Ψ–≤―²–Ψ―Ä–Ϋ―΄―Ö ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–≥―Ä–Α–Φ–Φ–Α―Ö –Φ–Α―¹–Μ―è–Ϋ–Ψ–Β ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–Β –≤–Β―â–Β―¹―²–≤–Ψ –Ψ–±–Ϋ–Α―Ä―É–Ε–Η–≤–Α–Μ–Ψ―¹―¨ ―΅–Β―Ä–Β–Ζ –Φ–Β―¹―è―Ü―΄ –Η –¥–Α–Ε–Β –≥–Ψ–¥―΄ –Ω–Ψ―¹–Μ–Β –Β–≥–Ψ –≤–≤–Β–¥–Β–Ϋ–Η―è.
–≠–Κ―¹–Ω–Β―Ä–Η–Φ–Β–Ϋ―²–Α–Μ―¨–Ϋ―΄–Φ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Β–Φ –Ϋ–Α ―¹–Ψ–±–Α–Κ–Α―Ö –±―΄–Μ–Ψ ―É―¹―²–Α–Ϋ–Ψ–≤–Μ–Β–Ϋ–Ψ, ―΅―²–Ψ –Ω―Ä–Η –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ–Α―²–Ψ–Ζ–Ϋ–Ψ–Φ –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η–Η ―¹–Μ―é–Ϋ–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄ –Φ–Α―¹–Μ―è–Ϋ–Ψ–Β ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–Β –≤–Β―â–Β―¹―²–≤–Ψ –Η–Ϋ―³–Η–Μ―¨―²―Ä–Η―Ä―É–Β―² –Α–Μ―¨–≤–Β–Ψ–Μ―è―Ä–Ϋ―΄–Ι ―ç–Ω–Η―²–Β–Μ–Η–Ι –Η –Ζ–Α–¥–Β―Ä–Ε–Η–≤–Α–Β―²―¹―è –≤ –Ϋ–Β–Φ –Η –≤ –≤―΄–≤–Ψ–¥–Ϋ―΄―Ö –Ω―Ä–Ψ―²–Ψ–Κ–Α―Ö. –ü―Ä–Η ―ç―²–Ψ–Φ –≤ –Ε–Β–Μ–Β–Ζ–Β –≤–Ϋ–Α―΅–Α–Μ–Β ―Ä–Α–Ζ–≤–Η–≤–Α–Β―²―¹―è –Ψ―¹―²―Ä–Ψ–Β –≤–Ψ―¹–Ω–Α–Μ–Β–Ϋ–Η–Β, –Ω–Β―Ä–Β―Ö–Ψ–¥―è―â–Β–Β –Ζ–Α―²–Β–Φ –≤ ―Ö―Ä–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–Β –Ω―Ä–Ψ–¥―É–Κ―²–Η–≤–Ϋ–Ψ–Β –≤–Ψ―¹–Ω–Α–Μ–Β–Ϋ–Η–Β, ―¹–Ψ–Ω―Ä–Ψ–≤–Ψ–Ε–¥–Α―é―â–Β–Β―¹―è –¥–Η―¹―²―Ä–Ψ―³–Η–Β–Ι ―ç–Ω–Η―²–Β–Μ–Η–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –Κ–Ψ–Φ–Ω–Ψ–Ϋ–Β–Ϋ―²–Α –Ε–Β–Μ–Β–Ζ―΄ (–ë–Α–±–Η―΅ –ù.–‰., 1973). –£ ―ç–Κ―¹–Ω–Β―Ä–Η–Φ–Β–Ϋ―²–Β ―É―¹―²–Α–Ϋ–Ψ–≤–Μ–Β–Ϋ–Ψ, ―΅―²–Ψ –≤–≤–Β–¥–Β–Ϋ–Η–Β –≤–Ψ–¥–Ψ―Ä–Α―¹―²–≤–Ψ―Ä–Η–Φ―΄―Ö ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄―Ö –Ω―Ä–Β–Ω–Α―Ä–Α―²–Ψ–≤ –Ω–Ψ –Φ–Β―²–Ψ–¥–Η–Κ–Β, –Ψ–Ω–Η―¹–Α–Ϋ–Ϋ–Ψ–Ι –Ϋ–Η–Ε–Β, –Ϋ–Β –≤―΄–Ζ―΄–≤–Α–Β―² –Ω–Α―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Η―Ö –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η–Ι –≤ –Ε–Β–Μ–Β–Ζ–Β.
–£ ―²–Β―΅–Β–Ϋ–Η–Β –Ω–Ψ―¹–Μ–Β–¥–Ϋ–Η―Ö –¥–Β―¹―è―²–Η–Μ–Β―²–Η–Ι –Ω―Ä–Η ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η–Η –Ϋ–Α―Ö–Ψ–¥―è―² ―à–Η―Ä–Ψ–Κ–Ψ–Β –Ω―Ä–Η–Φ–Β–Ϋ–Β–Ϋ–Η–Β –≤–Ψ–¥–Ϋ―΄–Β ―Ä–Α―¹―²–≤–Ψ―Ä―΄ ―²―Ä–Η–Ι–Ψ–¥–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ―΄―Ö –Ψ―Ä–≥–Α–Ϋ–Η―΅–Β―¹–Κ–Η―Ö ―¹–Ψ–Β–¥–Η–Ϋ–Β–Ϋ–Η–Ι: ―²―Ä–Η–Ι–Ψ–¥―²―Ä–Α―¹―², –≤–Η–Ζ–Ψ―²―Ä–Α―¹―², ―É―Ä–Ψ―²―Ä–Α―¹―², –≤–Β―Ä–Ψ–≥―Ä–Α―³–Η–Ϋ, ―É―Ä–Ψ–≥―Ä–Α―³–Η–Ϋ (70βÄ™76 %) –Η –¥―Ä. –û–Ϋ–Η –Φ–Α–Μ–Ψ―²–Ψ–Κ―¹–Η―΅–Ϋ―΄, –¥–Ψ―¹―²–Α―²–Ψ―΅–Ϋ–Ψ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄, –Ψ–±–Μ–Α–¥–Α―é―² –≤―΄―¹–Ψ–Κ–Ψ–Ι ―Ä–Β–Ζ–Ψ―Ä–±―Ü–Η–Ψ–Ϋ–Ϋ–Ψ–Ι ―¹–Ω–Ψ―¹–Ψ–±–Ϋ–Ψ―¹―²―¨―é, –≤ ―¹–Η–Μ―É ―΅–Β–≥–Ψ –Ϋ–Β –Ζ–Α–¥–Β―Ä–Ε–Η–≤–Α―é―²―¹―è –≤ –Ε–Β–Μ–Β–Ζ–Β –¥–Α–Ε–Β –Ω―Ä–Η –Ζ–Ϋ–Α―΅–Η―²–Β–Μ―¨–Ϋ–Ψ–Φ –Ϋ–Α―Ä―É―à–Β–Ϋ–Η–Η –Β–Β ―³―É–Ϋ–Κ―Ü–Η–Η. –û–¥–Ϋ–Α–Κ–Ψ –≤–Ψ–¥–Ψ―Ä–Α―¹―²–≤–Ψ―Ä–Η–Φ―΄–Β ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄–Β –≤–Β―â–Β―¹―²–≤–Α –Ψ―΅–Β–Ϋ―¨ –±―΄―¹―²―Ä–Ψ –≤―΄–≤–Ψ–¥―è―²―¹―è –Η–Ζ –Ε–Β–Μ–Β–Ζ―΄, ―΅―²–Ψ –Ζ–Α―²―Ä―É–¥–Ϋ―è–Β―² –Ω–Ψ–Μ―É―΅–Β–Ϋ–Η–Β –Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ―΄―Ö ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ ―¹ –Η―¹–Ω–Ψ–Μ―¨–Ζ–Ψ–≤–Α–Ϋ–Η–Β–Φ –Ψ–±―΄―΅–Ϋ–Ψ–Ι –Φ–Β―²–Ψ–¥–Η–Κ–Η ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η–Η. –ü―Ä–Η –≤–≤–Β–¥–Β–Ϋ–Η–Η –≤–Ψ–¥–Ψ―Ä–Α―¹―²–≤–Ψ―Ä–Η–Φ―΄―Ö ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄―Ö –≤–Β―â–Β―¹―²–≤ ―à–Ω―Ä–Η―Ü–Ψ–Φ –Η–Ζ-–Ζ–Α –Φ–Α–Μ–Ψ–Ι –≤―è–Ζ–Κ–Ψ―¹―²–Η ―¹―É―â–Β―¹―²–≤―É–Β―² –Ψ–Ω–Α―¹–Ϋ–Ψ―¹―²―¨ ―Ä–Α–Ζ–≤–Η―²–Η―è –Η–Ζ–±―΄―²–Ψ―΅–Ϋ–Ψ–≥–Ψ, –≤―Ä–Β–¥–Ϋ–Ψ–≥–Ψ –¥–Μ―è –Ε–Β–Μ–Β–Ζ―΄ –¥–Α–≤–Μ–Β–Ϋ–Η―è, –Α –≤ ―¹–Μ―É―΅–Α–Β –Ω―Ä–Η–Φ–Β–Ϋ–Β–Ϋ–Η―è –Φ–Β―²–Α–Μ–Μ–Η―΅–Β―¹–Κ–Η―Ö –Κ–Α–Ϋ―é–Μ―¨ –≤–Ψ–¥–Ψ―Ä–Α―¹―²–≤–Ψ―Ä–Η–Φ–Α―è ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Α―è –Φ–Α―¹―¹–Α –≤―΄―²–Β–Κ–Α–Β―² –Η–Ζ –Ω―Ä–Ψ―²–Ψ–Κ–Α –≤ –Ω–Ψ–Μ–Ψ―¹―²―¨ ―Ä―²–Α (–ê–Μ–Β–Κ―¹–Α–Ϋ–¥―Ä–Ψ–≤–Α –≠.–ê. –Η ―¹–Ψ–Α–≤―²., 1972).
–Γ―É―²―¨ –Φ–Β―²–Ψ–¥–Α ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η–Η –Ζ–Α–Κ–Μ―é―΅–Α–Β―²―¹―è –≤–Ψ –≤–≤–Β–¥–Β–Ϋ–Η–Η –≤ –Ε–Β–Μ–Β–Ζ―É –Α–Ϋ–Α―²–Ψ–Φ–Η―΅–Β―¹–Κ–Η –Ψ–±―É―¹–Μ–Ψ–≤–Μ–Β–Ϋ–Ϋ–Ψ–≥–Ψ –Κ–Ψ–Μ–Η―΅–Β―¹―²–≤–Α ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α –Ω–Ψ–¥ –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ–Η―Ä―É–Β–Φ―΄–Φ –¥–Α–≤–Μ–Β–Ϋ–Η–Β–Φ ―¹ –Ψ–¥–Ϋ–Ψ–≤―Ä–Β–Φ–Β–Ϋ–Ϋ―΄–Φ –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Η–Β–Φ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–≥―Ä–Α―³–Η–Η. –î–Α–≤–Μ–Β–Ϋ–Η–Β, –Ω–Ψ–¥ –Κ–Ψ―²–Ψ―Ä―΄–Φ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–Β –≤–Β―â–Β―¹―²–≤–Ψ –≤–≤–Ψ–¥–Η―²―¹―è –≤ –Ε–Β–Μ–Β–Ζ―É, –¥–Ψ–Μ–Ε–Ϋ–Ψ ―¹–Ψ―¹―²–Α–≤–Μ―è―²―¨ 180βÄ™200 –Φ–Φ ―Ä―². ―¹―²., ―²–Α–Κ –Κ–Α–Κ –Η–Ζ–≤–Β―¹―²–Ϋ–Ψ, ―΅―²–Ψ –Ε–Β–Μ–Β–Ζ–Α ―¹–Ω–Ψ―¹–Ψ–±–Ϋ–Α –Κ –Α–Κ―²–Η–≤–Ϋ–Ψ–Ι ―¹–Β–Κ―Ä–Β―Ü–Η–Η –Ω―Ä–Ψ―²–Η–≤ ―ç―²–Ψ–≥–Ψ –¥–Α–≤–Μ–Β–Ϋ–Η―è –Η, ―¹–Μ–Β–¥–Ψ–≤–Α―²–Β–Μ―¨–Ϋ–Ψ, –Ψ–Ϋ–Ψ –±–Β–Ζ–≤―Ä–Β–¥–Ϋ–Ψ –¥–Μ―è –Β–Β ―²–Κ–Α–Ϋ–Η. –ê–Ω–Ω–Α―Ä–Α―² –¥–Μ―è ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η–Η, ―Ä–Α―¹―à–Η―Ä–Η―²–Β–Μ―¨ –Η –Κ–Α―²–Β―²–Β―Ä―΄ –Ω―Ä–Β–¥―¹―²–Α–≤–Μ–Β–Ϋ―΄ –≤ ―É―΅–Β–±–Ϋ–Η–Κ–Β –ê.–ê. –Δ–Η–Φ–Ψ―³–Β–Β–≤–Α ¬Ϊ–†―É–Κ–Ψ–≤–Ψ–¥―¹―²–≤–Ψ –Ω–Ψ ―΅–Β–Μ―é―¹―²–Ϋ–Ψ-–Μ–Η―Ü–Β–≤–Ψ–Ι ―Ö–Η―Ä―É―Ä–≥–Η–Η –Η ―Ö–Η―Ä―É―Ä–≥–Η―΅–Β―¹–Κ–Ψ–Ι ―¹―²–Ψ–Φ–Α―²–Ψ–Μ–Ψ–≥–Η–Η¬Μ (1997, 1998, 2001, 2004).
–î–Μ―è –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Η―è ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η–Η –Ϋ–Β–Ψ–±―Ö–Ψ–¥–Η–Φ–Ψ –Η–Φ–Β―²―¨ –Κ–Ψ–Ϋ–Η―΅–Β―¹–Κ–Η–Ι ―Ä–Α―¹―à–Η―Ä–Η―²–Β–Μ―¨ ―É―¹―²―¨―è –≤―΄–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α –Η–Μ–Η –Φ–Ψ–Ε–Ϋ–Ψ –Η―¹–Ω–Ψ–Μ―¨–Ζ–Ψ–≤–Α―²―¨ –Ϋ–Α–±–Ψ―Ä –±―É–Ε–Β–Ι –¥–Μ―è ―Ä–Α―¹―à–Η―Ä–Β–Ϋ–Η―è ―¹–Μ–Β–Ζ–Ϋ―΄―Ö –Κ–Α–Ϋ–Α–Μ–Ψ–≤ –Η –Ω–Ψ–Μ–Η―ç―²–Η–Μ–Β–Ϋ–Ψ–≤―΄–Β –Κ–Α―²–Β―²–Β―Ä―΄ ―Ä–Α–Ζ–Μ–Η―΅–Ϋ–Ψ–≥–Ψ –¥–Η–Α–Φ–Β―²―Ä–Α. –€–Ψ–Ε–Ϋ–Ψ –Η―¹–Ω–Ψ–Μ―¨–Ζ–Ψ–≤–Α―²―¨ –Ϋ–Α–±–Ψ―Ä –Κ–Α―²–Β―²–Β―Ä–Ψ–≤, –Η–Ζ–≥–Ψ―²–Α–≤–Μ–Η–≤–Α–Β–Φ―΄―Ö –Η–Ζ –Ω–Ψ–Μ–Η―ç―²–Η–Μ–Β–Ϋ–Ψ–≤―΄―Ö ―²―Ä―É–±–Ψ―΅–Β–Κ ―¹ –Ϋ–Α―Ä―É–Ε–Ϋ―΄–Φ –¥–Η–Α–Φ–Β―²―Ä–Ψ–Φ –≤ –Ω―Ä–Β–¥–Β–Μ–Α―Ö 1βÄ™3 –Φ–Φ. –ö–Ψ–Ϋ–Β―Ü –Ω–Ψ–Μ–Η―ç―²–Η–Μ–Β–Ϋ–Ψ–≤–Ψ–≥–Ψ –Κ–Α―²–Β―²–Β―Ä–Α –Ζ–Α–Ψ―¹―²―Ä―è―é―² –Ω―É―²–Β–Φ –Β–≥–Ψ –≤―΄―²―è–≥–Η–≤–Α–Ϋ–Η―è –Ϋ–Α–¥ –Ω–Μ–Α–Φ–Β–Ϋ–Β–Φ ―¹–Ω–Η―Ä―²–Ψ–≤–Ψ–Ι –≥–Ψ―Ä–Β–Μ–Κ–Η. –î–Μ–Η–Ϋ–Α –Ω–Ψ–Μ–Η―ç―²–Η–Μ–Β–Ϋ–Ψ–≤–Ψ–≥–Ψ –Κ–Α―²–Β―²–Β―Ä–Α 10 ―¹–Φ. –€―è–≥–Κ–Η–Ι –Κ–Α―²–Β―²–Β―Ä –Μ–Β–≥–Κ–Ψ –Ω–Ψ–≤―²–Ψ―Ä―è–Β―² –Η–Ζ–≥–Η–±―΄ –≤―΄–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α ―¹–Μ―é–Ϋ–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄, ―΅―²–Ψ –Ω―Ä–Β–¥–Ψ―²–≤―Ä–Α―â–Α–Β―² –Ω–Β―Ä―³–Ψ―Ä–Α―Ü–Η―é –Β–≥–Ψ ―¹―²–Β–Ϋ–Κ–Η, –Ω–Μ–Ψ―²–Ϋ–Ψ –Ω―Ä–Η–Μ–Β–≥–Α–Β―² –Κ –≤–Ϋ―É―²―Ä–Β–Ϋ–Ϋ–Β–Ι ―¹―²–Β–Ϋ–Κ–Β –Ω―Ä–Ψ―²–Ψ–Κ–Α, ―΅–Β–Φ –¥–Ψ―¹―²–Η–≥–Α–Β―²―¹―è ―Ö–Ψ―Ä–Ψ―à–Α―è –≥–Β―Ä–Φ–Β―²–Η–Ζ–Α―Ü–Η―è. –î–Μ―è –Ω―Ä–Η–¥–Α–Ϋ–Η―è –Ϋ–Β–Ψ–±―Ö–Ψ–¥–Η–Φ–Ψ–Ι –Ε–Β―¹―²–Κ–Ψ―¹―²–Η –Κ–Α―²–Β―²–Β―Ä–Α–Φ –≤–Ϋ―É―²―Ä―¨ –Η―Ö –Ω–Ψ–Φ–Β―â–Α―é―² –Ω―Ä–Ψ–≤–Ψ–Μ–Ψ―΅–Ϋ―΄–Ι –Φ–Α–Ϋ–¥―Ä–Β–Ϋ. –î–Μ―è –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Η―è ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η–Η –±–Ψ–Μ―¨–Ϋ–Ψ–≥–Ψ ―É―¹–Α–Ε–Η–≤–Α―é―² –≤ –Ζ―É–±–Ψ–≤―Ä–Α―΅–Β–±–Ϋ–Ψ–Β –Κ―Ä–Β―¹–Μ–Ψ, –Ψ―²―΄―¹–Κ–Η–≤–Α―é―² ―É―¹―²―¨–Β –≥–Μ–Α–≤–Ϋ–Ψ–≥–Ψ –≤―΄–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α –Ω–Ψ–¥–Μ–Β–Ε–Α―â–Β–Ι –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―é ―¹–Μ―é–Ϋ–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄. –£ ―É―¹―²―¨–Β –≤―΄–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α –Ϋ–Α 2βÄ™3 –Φ–Η–Ϋ―É―²―΄ –≤–≤–Ψ–¥―è―² ―Ä–Α―¹―à–Η―Ä–Η―²–Β–Μ―¨. –ü–Α–Μ―¨―Ü–Α–Φ–Η –Μ–Β–≤–Ψ–Ι ―Ä―É–Κ–Η –Ψ―²―²―è–≥–Η–≤–Α―é―² ―â–Β–Κ―É –Κ–Ω–Β―Ä–Β–¥–Η. –ü―Ä–Η ―ç―²–Ψ–Φ –Ω―Ä–Ψ–Η―¹―Ö–Ψ–¥–Η―² –≤―΄–Ω―Ä―è–Φ–Μ–Β–Ϋ–Η–Β –Η–Φ–Β―é―â–Β–≥–Ψ―¹―è –Η–Ζ–≥–Η–±–Α ―â–Β―΅–Ϋ–Ψ–≥–Ψ –Ψ―²–¥–Β–Μ–Α –≤―΄–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ–Ψ–Ι ―¹–Μ―é–Ϋ–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄. –‰–Ζ–≤–Μ–Β–Κ–Α―é―² ―Ä–Α―¹―à–Η―Ä–Η―²–Β–Μ―¨ –Η –≤―Ä–Α―â–Α―²–Β–Μ―¨–Ϋ―΄–Φ–Η –¥–≤–Η–Ε–Β–Ϋ–Η―è–Φ–Η –≤–≤–Ψ–¥―è―² –Κ–Α―²–Β―²–Β―Ä ―¹ –Ω―Ä–Ψ–≤–Ψ–Μ–Ψ―΅–Ϋ―΄–Φ –Φ–Α–Ϋ–¥―Ä–Β–Ϋ–Ψ–Φ –≤ –Ω―Ä–Ψ―²–Ψ–Κ. –ü–Ψ –Φ–Β―Ä–Β –≤–≤–Β–¥–Β–Ϋ–Η―è –Κ–Α―²–Β―²–Β―Ä–Α –≤ –Ω―Ä–Ψ―²–Ψ–Κ –Φ–Α–Ϋ–¥―Ä–Β–Ϋ –≤―΄―²―è–≥–Η–≤–Α―é―² ―²–Α–Κ–Η–Φ –Ψ–±―Ä–Α–Ζ–Ψ–Φ, ―΅―²–Ψ–±―΄ –Β–≥–Ψ –Φ–Β–¥–Η–Α–Μ―¨–Ϋ―΄–Ι –Κ–Ψ–Ϋ–Β―Ü –Ϋ–Α―Ö–Ψ–¥–Η–Μ―¹―è –Ϋ–Α ―É―Ä–Ψ–≤–Ϋ–Β ―É―¹―²―¨―è –Ω―Ä–Ψ―²–Ψ–Κ–Α, ―΅―²–Ψ –Ψ―²―΅–Β―²–Μ–Η–≤–Ψ –≤–Η–¥–Ϋ–Ψ ―΅–Β―Ä–Β–Ζ –Ω―Ä–Ψ–Ζ―Ä–Α―΅–Ϋ―΄–Ι –Ω–Ψ–Μ–Η―ç―²–Η–Μ–Β–Ϋ–Ψ–≤―΄–Ι –Κ–Α―²–Β―²–Β―Ä. –ü–Ψ –¥–Μ–Η–Ϋ–Β –≤―΄–¥–≤–Η–Ϋ―É―²–Ψ–Ι –Η–Ζ –Κ–Α―²–Β―²–Β―Ä–Α ―΅–Α―¹―²–Η –Φ–Α–Ϋ–¥―Ä–Β–Ϋ–Α –Φ–Ψ–Ε–Ϋ–Ψ ―¹―É–¥–Η―²―¨ –Ψ –≥–Μ―É–±–Η–Ϋ–Β –≤–≤–Β–¥–Β–Ϋ–Η―è –Κ–Α―²–Β―²–Β―Ä–Α –≤ –≤―΄–≤–Ψ–¥–Ϋ–Ψ–Ι –Ω―Ä–Ψ―²–Ψ–Κ ―¹–Μ―é–Ϋ–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄. –£―΄–≤–Β–¥–Β–Ϋ–Η–Β –Φ–Α–Ϋ–¥―Ä–Β–Ϋ–Α –Ω–Ψ –Φ–Β―Ä–Β –Ω―Ä–Ψ–¥–≤–Η–Ε–Β–Ϋ–Η―è –Κ–Α―²–Β―²–Β―Ä–Α –≤ –Ω―Ä–Ψ―²–Ψ–Κ –Ω―Ä–Η–¥–Α–Β―² –Κ–Α―²–Β―²–Β―Ä―É –Φ―è–≥–Κ–Ψ―¹―²―¨ –Η ―ç–Μ–Α―¹―²–Η―΅–Ϋ–Ψ―¹―²―¨, ―΅―²–Ψ –Ω―Ä–Β–¥―É–Ω―Ä–Β–Ε–¥–Α–Β―² –Ω–Ψ–≤―Ä–Β–Ε–¥–Β–Ϋ–Η–Β –Ω―Ä–Ψ―²–Ψ–Κ–Α. –ü–Ψ―¹–Μ–Β –≤–≤–Β–¥–Β–Ϋ–Η―è –Κ–Α―²–Β―²–Β―Ä–Α –≤ –Ω―Ä–Ψ―²–Ψ–Κ –Ϋ–Α –≥–Μ―É–±–Η–Ϋ―É 1,5βÄ™2 ―¹–Φ –Φ–Α–Ϋ–¥―Ä–Β–Ϋ –Η–Ζ–≤–Μ–Β–Κ–Α―é―², –Α –Κ–Α―²–Β―²–Β―Ä –±–Ψ–Μ―¨–Ϋ–Ψ–Ι ―É–¥–Β―Ä–Ε–Η–≤–Α–Β―² –≥―É–±–Α–Φ–Η. –ü―Ä–Η ―³―É–Ϋ–Κ―Ü–Η–Ψ–Ϋ–Η―Ä―É―é―â–Β–Ι ―¹–Μ―é–Ϋ–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ–Β –Η–Ζ –Κ–Α―²–Β―²–Β―Ä–Α –≤―΄–¥–Β–Μ―è–Β―²―¹―è ―¹–Μ―é–Ϋ–Α. –£ ―²–Β―Ö ―¹–Μ―É―΅–Α―è―Ö, –Κ–Ψ–≥–¥–Α –≤―΄–¥–Β–Μ–Β–Ϋ–Η–Β ―¹–Μ―é–Ϋ―΄ –Η–Ζ-–Ζ–Α –Ω–Ψ―Ä–Α–Ε–Β–Ϋ–Η―è –Ε–Β–Μ–Β–Ζ―΄ –Ψ―²―¹―É―²―¹―²–≤―É–Β―², ―¹ –Ω–Ψ–Φ–Ψ―â―¨―é ―à–Ω―Ä–Η―Ü–Α –Κ–Α―²–Β―²–Β―Ä –Ζ–Α–Ω–Ψ–Μ–Ϋ―è―é―² ―³–Η–Ζ–Η–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Η–Φ ―Ä–Α―¹―²–≤–Ψ―Ä–Ψ–Φ. –≠―²–Ψ –¥–Α–Β―² –≤–Ψ–Ζ–Φ–Ψ–Ε–Ϋ–Ψ―¹―²―¨ –Ω―Ä–Β–¥–Ψ―²–≤―Ä–Α―²–Η―²―¨ –Ω–Ψ–Ω–Α–¥–Α–Ϋ–Η–Β –≤–Ψ–Ζ–¥―É―Ö–Α –≤ –Ε–Β–Μ–Β–Ζ―É –Η –Η–Ζ–±–Β–Ε–Α―²―¨ –Ψ―à–Η–±–Ψ―΅–Ϋ–Ψ–Ι ―²―Ä–Α–Κ―²–Ψ–≤–Κ–Η ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ. –£ –≤―΄–≤–Ψ–¥–Ϋ–Ψ–Ι –Ω―Ä–Ψ―²–Ψ–Κ –Ω–Ψ–¥–Ϋ–Η–Ε–Ϋ–Β―΅–Β–Μ―é―¹―²–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄ –Ω–Ψ–Μ–Η―ç―²–Η–Μ–Β–Ϋ–Ψ–≤―΄–Ι –Κ–Α―²–Β―²–Β―Ä –≤–≤–Ψ–¥―è―² –Α–Ϋ–Α–Μ–Ψ–≥–Η―΅–Ϋ―΄–Φ –Ψ–±―Ä–Α–Ζ–Ψ–Φ.
–£ ―Ä―è–¥–Β ―¹–Μ―É―΅–Α–Β–≤ –Ω–Ψ –Ψ–Ω–Η―¹–Α–Ϋ–Ϋ–Ψ–Ι –≤―΄―à–Β –Φ–Β―²–Ψ–¥–Η–Κ–Β –≤–≤–Β―¹―²–Η –Ω–Ψ–Μ–Η―ç―²–Η–Μ–Β–Ϋ–Ψ–≤―΄–Ι –Κ–Α―²–Β―²–Β―Ä –≤ –≤―΄–≤–Ψ–¥–Ϋ–Ψ–Ι –Ω―Ä–Ψ―²–Ψ–Κ ―¹–Μ―é–Ϋ–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄ ―¹–Μ–Ψ–Ε–Ϋ–Ψ. –Δ–Α–Κ, ―É –±–Ψ–Μ―¨–Ϋ―΄―Ö ―¹ ―É–Ζ–Κ–Η–Φ ―É―¹―²―¨–Β–Φ –≤―΄–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α –≤–Ϋ–Α―΅–Α–Μ–Β –≤–≤–Ψ–¥―è―² –≤ –Ω―Ä–Ψ―²–Ψ–Κ –Κ–Ψ–Ϋ―¹–Κ–Η–Ι –≤–Ψ–Μ–Ψ―¹ –Η–Μ–Η –Ϋ–Β–Ι–Μ–Ψ–Ϋ–Ψ–≤―É―é (–Ω–Ψ–Μ–Η―ç―²–Η–Μ–Β–Ϋ–Ψ–≤―É―é) –Ϋ–Η―²―¨, –Κ–Ψ―²–Ψ―Ä―΄–Β ―¹–Μ―É–Ε–Α―² –Ω―Ä–Ψ–≤–Ψ–¥–Ϋ–Η–Κ–Ψ–Φ –¥–Μ―è –Κ–Α―²–Β―²–Β―Ä–Α. –½–Α―²–Β–Φ –Ϋ–Α –Ω―Ä–Ψ–≤–Ψ–¥–Ϋ–Η–Κ –Ϋ–Α–¥–Β–≤–Α―é―² –Ω–Ψ–Μ–Η―ç―²–Η–Μ–Β–Ϋ–Ψ–≤―΄–Ι –Κ–Α―²–Β―²–Β―Ä –Η, ―¹–Κ–Ψ–Μ―¨–Ζ―è –Ω–Ψ –Ϋ–Β–Φ―É, –≤–≤–Ψ–¥―è―² –Β–≥–Ψ –≤ –Ω―Ä–Ψ―²–Ψ–Κ. –ü–Ψ―¹–Μ–Β –≤–≤–Β–¥–Β–Ϋ–Η―è –Κ–Α―²–Β―²–Β―Ä–Α –Ω–Ψ –Ω―Ä–Ψ–≤–Ψ–¥–Ϋ–Η–Κ―É –Ϋ–Α –≥–Μ―É–±–Η–Ϋ―É 2βÄ™3 –Φ–Φ –Ω–Ψ―¹–Μ–Β–¥–Ϋ–Η–Ι –Η–Ζ–≤–Μ–Β–Κ–Α―é―² –Η –Ζ–Α–Φ–Β–Ϋ―è―é―² –Ω―Ä–Ψ–≤–Ψ–Μ–Ψ―΅–Ϋ―΄–Φ –Φ–Α–Ϋ–¥―Ä–Β–Ϋ–Ψ–Φ. –£ ―²–Β―Ö ―¹–Μ―É―΅–Α―è―Ö, –Κ–Ψ–≥–¥–Α –≤–≤–Β―¹―²–Η –≤ –≤―΄–≤–Ψ–¥–Ϋ–Ψ–Ι –Ω―Ä–Ψ―²–Ψ–Κ ―¹–Μ―é–Ϋ–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄ –Κ–Α―²–Β―²–Β―Ä –Ϋ–Β –Ω―Ä–Β–¥―¹―²–Α–≤–Μ―è–Β―²―¹―è –≤–Ψ–Ζ–Φ–Ψ–Ε–Ϋ―΄–Φ –Η–Ζ-–Ζ–Α –Ϋ–Β–±–Μ–Α–≥–Ψ–Ω―Ä–Η―è―²–Ϋ―΄―Ö –Α–Ϋ–Α―²–Ψ–Φ–Η―΅–Β―¹–Κ–Η―Ö –Ψ―¹–Ψ–±–Β–Ϋ–Ϋ–Ψ―¹―²–Β–Ι (–Φ–Ϋ–Ψ–Ε–Β―¹―²–≤–Β–Ϋ–Ϋ―΄–Β ―É―¹―²―¨―è –≤―΄–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α, –Β–≥–Ψ ―Ä―É–±―Ü–Ψ–≤―΄–Β ―¹―É–Ε–Β–Ϋ–Η―è –Η –¥―Ä.), –Φ–Ψ–Ε–Ϋ–Ψ –Ω―Ä–Η–Φ–Β–Ϋ–Η―²―¨ ―Ö–Η―Ä―É―Ä–≥–Η―΅–Β―¹–Κ–Η–Ι ―¹–Ω–Ψ―¹–Ψ–±. –£ –¥–Α–Ϋ–Ϋ–Ψ–Φ ―¹–Μ―É―΅–Α–Β ―¹–Μ–Β–¥―É–Β―² –≤―΄–¥–Β–Μ–Η―²―¨ –≥–Μ–Α–≤–Ϋ―΄–Ι –≤―΄–≤–Ψ–¥–Ϋ–Ψ–Ι –Ω―Ä–Ψ―²–Ψ–Κ ―¹–Μ―é–Ϋ–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄ –Η ―Ä–Α―¹―¹–Β―΅―¨ –Β–≥–Ψ –Ω―Ä–Ψ–¥–Ψ–Μ―¨–Ϋ–Ψ –¥–Η―¹―²–Α–Μ―¨–Ϋ–Β–Β –Ω―Ä–Β–Ω―è―²―¹―²–≤–Η―è. –ü–Ψ–¥–Ψ–±–Ϋ–Ψ–Β –Ϋ–Α–Ω―Ä–Α–≤–Μ–Β–Ϋ–Η–Β ―Ä–Α–Ζ―Ä–Β–Ζ–Α –Ω―Ä–Β–¥–Ψ―²–≤―Ä–Α―â–Α–Β―² ―Ä–Α–Ζ–≤–Η―²–Η–Β ―Ä―É–±―Ü–Ψ–≤―΄―Ö ―¹―²―Ä–Η–Κ―²―É―Ä. –ö–Α―²–Β―²–Β―Ä –≤–≤–Ψ–¥―è―² ―΅–Β―Ä–Β–Ζ ―Ä–Α–Ζ―Ä–Β–Ζ –Η ―³–Η–Κ―¹–Η―Ä―É―é―² –Μ–Η–≥–Α―²―É―Ä–Ψ–Ι, –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Ϋ–Ψ–Ι –≤–Ψ–Κ―Ä―É–≥ –Ω―Ä–Ψ―²–Ψ–Κ–Α. –ü–Ψ―¹–Μ–Β –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Η―è –Φ–Α–Ϋ–Η–Ω―É–Μ―è―Ü–Η–Η –Μ–Η–≥–Α―²―É―Ä―É ―¹–Ϋ–Η–Φ–Α―é―².
–ü–Ψ―¹–Μ–Β –≤–≤–Β–¥–Β–Ϋ–Η―è –Κ–Α―²–Β―²–Β―Ä–Α –≤ –≤―΄–≤–Ψ–¥–Ϋ–Ψ–Ι –Ω―Ä–Ψ―²–Ψ–Κ ―¹–Μ―é–Ϋ–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄ –Η –Ω–Ψ–¥–≥–Ψ―²–Ψ–≤–Κ–Η –Α–Ω–Ω–Α―Ä–Α―²–Α –¥–Μ―è ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η–Η –Κ ―Ä–Α–±–Ψ―²–Β –±–Ψ–Μ―¨–Ϋ–Ψ–≥–Ψ ―É―¹–Α–Ε–Η–≤–Α―é―² –¥–Μ―è –Ω–Ψ–Μ―É―΅–Β–Ϋ–Η―è ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–≤―¹–Κ–Η―Ö ―¹–Ϋ–Η–Φ–Κ–Ψ–≤. –ü–Ψ―¹–Μ–Β ―¹–Ψ–Ψ―²–≤–Β―²―¹―²–≤―É―é―â–Β–Ι ―É–Κ–Μ–Α–¥–Κ–Η –±–Ψ–Μ―¨–Ϋ–Ψ–≥–Ψ ―É―¹―²―Ä–Ψ–Ι―¹―²–≤–Ψ –¥–Μ―è ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η–Η –Ω–Ψ–¥–Κ–Μ―é―΅–Α―é―² –Κ –Κ–Α―²–Β―²–Β―Ä―É, –≤–≤–Β–¥–Β–Ϋ–Ϋ–Ψ–Φ―É ―Ä–Α–Ϋ–Β–Β –≤ –≤―΄–≤–Ψ–¥–Ϋ–Ψ–Ι –Ω―Ä–Ψ―²–Ψ–Κ ―¹–Μ―é–Ϋ–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄, –Η ―¹–Ψ–Ζ–¥–Α―é―² –¥–Α–≤–Μ–Β–Ϋ–Η–Β –≤ –Ω―Ä–Β–¥–Β–Μ–Α―Ö 180βÄ™200 –Φ–Φ ―Ä―². ―¹―². –ß–Β―Ä–Β–Ζ 15 ―¹–Β–Κ―É–Ϋ–¥ ―¹ –Φ–Ψ–Φ–Β–Ϋ―²–Α –Ω–Ψ–¥–Α―΅–Η ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α –≤ –Ε–Β–Μ–Β–Ζ―É –¥–Β–Μ–Α―é―² –Ω–Β―Ä–≤―΄–Ι ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–≤―¹–Κ–Η–Ι ―¹–Ϋ–Η–Φ–Ψ–Κ (―³–Α–Ζ–Α –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η―è –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ –Ε–Β–Μ–Β–Ζ―΄). –ù–Α ―ç―²–Ψ–Φ ―¹–Ϋ–Η–Φ–Κ–Β –Ψ–Ω―Ä–Β–¥–Β–Μ―è–Β―²―¹―è –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η–Β ―²–Ψ–Μ―¨–Κ–Ψ ―¹–Η―¹―²–Β–Φ―΄ –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ –Ε–Β–Μ–Β–Ζ―΄. –€–Β–Ϋ―è―é―² –Κ–Α―¹―¹–Β―²―É –Η –≤―²–Ψ―Ä–Ψ–Ι ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–≤―¹–Κ–Η–Ι ―¹–Ϋ–Η–Φ–Ψ–Κ –¥–Β–Μ–Α―é―² ―΅–Β―Ä–Β–Ζ –Φ–Η–Ϋ―É―²―É ―¹ –Φ–Ψ–Φ–Β–Ϋ―²–Α –Ω–Ψ–¥–Α―΅–Η ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α –≤ –Ε–Β–Μ–Β–Ζ―É –Η–Μ–Η ―΅–Β―Ä–Β–Ζ 45 ―¹–Β–Κ―É–Ϋ–¥ –Ω–Ψ―¹–Μ–Β –Ω–Β―Ä–≤–Ψ–≥–Ψ ―¹–Ϋ–Η–Φ–Κ–Α (―³–Α–Ζ–Α –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η―è –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ―΄ –Ε–Β–Μ–Β–Ζ―΄). –ü–Ψ―¹–Μ–Β –≤―²–Ψ―Ä–Ψ–≥–Ψ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–≤―¹–Κ–Ψ–≥–Ψ ―¹–Ϋ–Η–Φ–Κ–Α –Ψ–Ω―Ä–Β–¥–Β–Μ―è–Β―²―¹―è –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η–Β –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ―΄ –Ε–Β–Μ–Β–Ζ―΄, ―Ä–Α–Ζ―É–Φ–Β–Β―²―¹―è, –Β―¹–Μ–Η –Ψ–Ϋ–Α –Ϋ–Β –±―΄–Μ–Α ―Ä–Α–Ζ―Ä―É―à–Β–Ϋ–Α ―²–Β–Φ –Η–Μ–Η –Η–Ϋ―΄–Φ –Ω–Α―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Η–Φ –Ω―Ä–Ψ―Ü–Β―¹―¹–Ψ–Φ. –ö–Α―¹―¹–Β―²―É –Φ–Β–Ϋ―è―é―² –≤–Ϋ–Ψ–≤―¨ –Η ―΅–Β―Ä–Β–Ζ –¥–≤–Β –Φ–Η–Ϋ―É―²―΄ –Ω–Ψ―¹–Μ–Β ―É–¥–Α–Μ–Β–Ϋ–Η―è –Κ–Α―²–Β―²–Β―Ä–Α –Η–Ζ –Ω―Ä–Ψ―²–Ψ–Κ–Α –¥–Β–Μ–Α―é―² ―²―Ä–Β―²–Η–Ι ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–≤―¹–Κ–Η–Ι ―¹–Ϋ–Η–Φ–Ψ–Κ (―³–Α–Ζ–Α ―Ä–Β–Ζ–Ψ―Ä–±―Ü–Η–Η –Η –Ψ–Ω–Ψ―Ä–Ψ–Ε–Ϋ–Β–Ϋ–Η―è). –≠―²–Ψ―² ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–≤―¹–Κ–Η–Ι ―¹–Ϋ–Η–Φ–Ψ–Κ –Ω–Ψ–Ζ–≤–Ψ–Μ―è–Β―² ―¹―É–¥–Η―²―¨ –Ψ ―³―É–Ϋ–Κ―Ü–Η–Ψ–Ϋ–Α–Μ―¨–Ϋ–Ψ–Ι ―¹–Ω–Ψ―¹–Ψ–±–Ϋ–Ψ―¹―²–Η –Η―¹―¹–Μ–Β–¥―É–Β–Φ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄, –Η–±–Ψ –≤ –Ϋ–Ψ―Ä–Φ–Β –≤ –¥–Α–Ϋ–Ϋ―΄–Ι –Ω―Ä–Ψ–Φ–Β–Ε―É―²–Ψ–Κ –≤―Ä–Β–Φ–Β–Ϋ–Η –≤–Ψ–¥–Ψ―Ä–Α―¹―²–≤–Ψ―Ä–Η–Φ–Ψ–Β ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–Β –≤–Β―â–Β―¹―²–≤–Ψ ―Ä–Β–Ζ–Ψ―Ä–±–Η―Ä―É–Β―²―¹―è –Η –≤―΄–≤–Ψ–¥–Η―²―¹―è –Η–Ζ –Ε–Β–Μ–Β–Ζ―΄.
–ê–±―¹–Ψ–Μ―é―²–Ϋ―΄―Ö –Ω―Ä–Ψ―²–Η–≤–Ψ–Ω–Ψ–Κ–Α–Ζ–Α–Ϋ–Η–Ι –¥–Μ―è –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Η―è ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η–Η –≤–Ψ–¥–Ψ―Ä–Α―¹―²–≤–Ψ―Ä–Η–Φ―΄–Φ–Η ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄–Φ–Η –≤–Β―â–Β―¹―²–≤–Α–Φ–Η –Ϋ–Β―². –û―²–Ϋ–Ψ―¹–Η―²–Β–Μ―¨–Ϋ―΄–Φ–Η –Ω―Ä–Ψ―²–Η–≤–Ψ–Ω–Ψ–Κ–Α–Ζ–Α–Ϋ–Η―è–Φ–Η ―è–≤–Μ―è―é―²―¹―è –Ω–Ψ–≤―΄―à–Β–Ϋ–Ϋ–Α―è ―΅―É–≤―¹―²–≤–Η―²–Β–Μ―¨–Ϋ–Ψ―¹―²―¨ –Κ –Ι–Ψ–¥―É –Η ―²―è–Ε–Β–Μ–Ψ–Β –Ω–Ψ―Ä–Α–Ε–Β–Ϋ–Η–Β –Ω–Β―΅–Β–Ϋ–Η –Η –Ω–Ψ―΅–Β–Κ.
–Γ–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η―΅–Β―¹–Κ–Α―è –Κ–Α―Ä―²–Η–Ϋ–Α –≤ ―Ü–Β–Μ–Ψ–Φ –Α–Ϋ–Α–Μ–Ψ–≥–Η―΅–Ϋ–Α –Ω–Ψ–Μ―É―΅–Α–Β–Φ–Ψ–Ι –Ω―Ä–Η –Ω―Ä–Η–Φ–Β–Ϋ–Β–Ϋ–Η–Η –Φ–Α―¹–Μ―è–Ϋ―΄―Ö ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄―Ö –≤–Β―â–Β―¹―²–≤, –Ψ–¥–Ϋ–Α–Κ–Ψ –Ψ–Ϋ–Α –Η–Φ–Β–Β―² –Η ―Ä―è–¥ –Ψ―¹–Ψ–±–Β–Ϋ–Ϋ–Ψ―¹―²–Β–Ι. –ü―Ä–Η ―Ä–Α–Ζ–≤–Η―²–Η–Η –Κ―Ä―É–Ω–Ϋ―΄―Ö –Ω–Ψ–Μ–Ψ―¹―²–Β–Ι –≤ –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ–Β –Ε–Β–Μ–Β–Ζ―΄ –Φ–Α―¹–Μ―è–Ϋ―΄–Β ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄–Β –≤–Β―â–Β―¹―²–≤–Α –Ψ–±―Ä–Α–Ζ―É―é―² ―à–Α―Ä–Ψ–Ψ–±―Ä–Α–Ζ–Ϋ―΄–Β ―¹–Κ–Ψ–Ω–Μ–Β–Ϋ–Η―è –≤―¹–Μ–Β–¥―¹―²–≤–Η–Β –±–Ψ–Μ―¨―à–Ψ–≥–Ψ –Ω–Ψ–≤–Β―Ä―Ö–Ϋ–Ψ―¹―²–Ϋ–Ψ–≥–Ψ –Ϋ–Α―²―è–Ε–Β–Ϋ–Η―è –Φ–Α―¹–Μ―è–Ϋ–Ψ–Ι –Ψ―¹–Ϋ–Ψ–≤―΄ –Ω―Ä–Β–Ω–Α―Ä–Α―²–Α. –£–Ψ–¥–Ψ―Ä–Α―¹―²–≤–Ψ―Ä–Η–Φ―΄–Β ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄–Β –≤–Β―â–Β―¹―²–≤–Α ―Ä–Α―¹―²–≤–Ψ―Ä―è―é―²―¹―è –≤ ―¹–Μ―é–Ϋ–Β, ―ç―²–Ψ –Ω–Ψ–Ζ–≤–Ψ–Μ―è–Β―² –Ω–Ψ–Μ―É―΅–Η―²―¨ –±–Ψ–Μ–Β–Β ―²–Ψ―΅–Ϋ–Ψ–Β –Ω―Ä–Β–¥―¹―²–Α–≤–Μ–Β–Ϋ–Η–Β –Ψ ―Ö–Α―Ä–Α–Κ―²–Β―Ä–Β –¥–Β―¹―²―Ä―É–Κ―²–Η–≤–Ϋ―΄―Ö –Ω―Ä–Ψ―Ü–Β―¹―¹–Ψ–≤ –≤ –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ–Β –Ε–Β–Μ–Β–Ζ―΄. –½–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η–Β –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ―΄ –¥–Α–Β―² –≤–Ψ–Ζ–Φ–Ψ–Ε–Ϋ–Ψ―¹―²―¨ –Μ–Β–≥―΅–Β –¥–Η―³―³–Β―Ä–Β–Ϋ―Ü–Η―Ä–Ψ–≤–Α―²―¨ –Ω–Α―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Η–Β –Ω―Ä–Ψ―Ü–Β―¹―¹―΄ ―¹–Α–Φ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄ –Ψ―² ―Ä–Α–Ζ–≤–Η–≤–Α―é―â–Η―Ö―¹―è –Ω–Ψ ―¹–Ψ―¹–Β–¥―¹―²–≤―É ―¹ –Ϋ–Β–Ι (–Μ–Η–Φ―³–Α–¥–Β–Ϋ–Η―²―΄, –Ψ–Ω―É―Ö–Ψ–Μ–Η, –Κ–Η―¹―²―΄ –Η –¥―Ä.).
–Γ–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η―è –Ω–Ψ –Ω―Ä–Β–¥–Μ–Α–≥–Α–Β–Φ–Ψ–Ι –Φ–Β―²–Ψ–¥–Η–Κ–Β –Ω–Ψ–Ζ–≤–Ψ–Μ―è–Β―² –Ω–Ψ–Μ―É―΅–Η―²―¨ –¥–Ψ―¹―²–Ψ–≤–Β―Ä–Ϋ―΄–Β ―¹–≤–Β–¥–Β–Ϋ–Η―è –Ϋ–Β ―²–Ψ–Μ―¨–Κ–Ψ –Ψ–± –Α–Ϋ–Α―²–Ψ–Φ–Η―΅–Β―¹–Κ–Ψ–Ι ―¹―²―Ä―É–Κ―²―É―Ä–Β –±–Ψ–Μ―¨―à–Η―Ö ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ, –Ϋ–Ψ –Η –Ψ–± –Η―Ö ―³―É–Ϋ–Κ―Ü–Η–Ψ–Ϋ–Α–Μ―¨–Ϋ–Ψ–Ι ―¹–Ω–Ψ―¹–Ψ–±–Ϋ–Ψ―¹―²–Η. –†–Β―²–Β–Ϋ―Ü–Η―è –≤–Ψ–¥–Ψ―Ä–Α―¹―²–≤–Ψ―Ä–Η–Φ–Ψ–≥–Ψ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α –≤ –Ε–Β–Μ–Β–Ζ–Β ―¹–≤―΄―à–Β –¥–≤―É―Ö –Φ–Η–Ϋ―É―² ―¹–≤–Η–¥–Β―²–Β–Μ―¨―¹―²–≤―É–Β―² –Ψ –Ϋ–Α―Ä―É―à–Β–Ϋ–Η–Η –Β–Β ―³―É–Ϋ–Κ―Ü–Η–Η. –£ –Ψ―²–Μ–Η―΅–Η–Β –Ψ―² –Φ–Α―¹–Μ―è–Ϋ―΄―Ö ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄―Ö –≤–Β―â–Β―¹―²–≤ –≤–Ψ–¥–Ψ―Ä–Α―¹―²–≤–Ψ―Ä–Η–Φ―΄–Β ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄–Β –≤–Β―â–Β―¹―²–≤–Α –≤―΄–≤–Ψ–¥―è―²―¹―è –Η–Ζ –Ε–Β–Μ–Β–Ζ―΄ ―¹ –Ϋ–Α―Ä―É―à–Β–Ϋ–Ϋ–Ψ–Ι ―³―É–Ϋ–Κ―Ü–Η–Β–Ι –≤ ―²–Β―΅–Β–Ϋ–Η–Β 15βÄ™20-―²–Η –Φ–Η–Ϋ―É―². –‰―¹–Ω–Ψ–Μ―¨–Ζ―É–Β–Φ―΄–Ι –≤ ―É―¹―²―Ä–Ψ–Ι―¹―²–≤–Β –Φ―è–≥–Κ–Η–Ι –Κ–Α―²–Β―²–Β―Ä –Ω―Ä–Α–Κ―²–Η―΅–Β―¹–Κ–Η –Η―¹–Κ–Μ―é―΅–Α–Β―² –Ω―Ä–Ψ–±–Ψ–¥–Β–Ϋ–Η–Β ―¹―²–Β–Ϋ–Κ–Η –Ω―Ä–Ψ―²–Ψ–Κ–Α, ―Ö–Ψ―²―è ―¹–Μ–Β–¥―É–Β―² –Ψ―²–Φ–Β―²–Η―²―¨, ―΅―²–Ψ –Ω–Ψ–Ω–Α–¥–Α–Ϋ–Η–Β –≤–Ψ–¥–Ψ―Ä–Α―¹―²–≤–Ψ―Ä–Η–Φ―΄―Ö ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄―Ö –≤–Β―â–Β―¹―²–≤ –≤ –Φ―è–≥–Κ–Η–Β ―²–Κ–Α–Ϋ–Η –≤―¹–Μ–Β–¥―¹―²–≤–Η–Β –Η―Ö –±―΄―¹―²―Ä–Ψ–Ι ―Ä–Β–Ζ–Ψ―Ä–±―Ü–Η–Η ―²–Α–Κ–Ε–Β –Ϋ–Β –Ω―Ä–Β–¥―¹―²–Α–≤–Μ―è–Β―² –Ψ–Ω–Α―¹–Ϋ–Ψ―¹―²–Η.
–Δ–Α–Κ–Η–Φ –Ψ–±―Ä–Α–Ζ–Ψ–Φ, –Φ–Β―²–Ψ–¥–Η–Κ–Α ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η–Η –≤–Ψ–¥–Ψ―Ä–Α―¹―²–≤–Ψ―Ä–Η–Φ―΄–Φ–Η ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄–Φ–Η –≤–Β―â–Β―¹―²–≤–Α–Φ–Η –Ω–Ψ–Ζ–≤–Ψ–Μ―è–Β―² –≤–≤–Β―¹―²–Η –≤ –Ε–Β–Μ–Β–Ζ―É –Ϋ–Β–Ψ–±―Ö–Ψ–¥–Η–Φ–Ψ–Β –Κ–Ψ–Μ–Η―΅–Β―¹―²–≤–Ψ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α –Ω―Ä–Η –Ψ–Ω―²–Η–Φ–Α–Μ―¨–Ϋ–Ψ–Ι ―²–Β–Φ–Ω–Β―Ä–Α―²―É―Ä–Β –Ω–Ψ–¥ –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ–Η―Ä―É–Β–Φ―΄–Φ –¥–Α–≤–Μ–Β–Ϋ–Η–Β–Φ –±–Β–Ζ –Ψ–Ω–Α―¹–Ϋ–Ψ―¹―²–Η –Β–≥–Ψ –≤―Ä–Β–¥–Ϋ–Ψ–≥–Ψ –≤–Μ–Η―è–Ϋ–Η―è –Ϋ–Α –Ε–Β–Μ–Β–Ζ―É. –Γ–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η―è –¥–Α–Β―² –≤–Ψ–Ζ–Φ–Ψ–Ε–Ϋ–Ψ―¹―²―¨ ―¹―É–¥–Η―²―¨ –Ϋ–Β ―²–Ψ–Μ―¨–Κ–Ψ –Ψ ―¹–Ψ―¹―²–Ψ―è–Ϋ–Η–Η –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ –Η –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ―΄ –Ε–Β–Μ–Β–Ζ―΄, –Ϋ–Ψ –Η –Ψ –Β–Β ―³―É–Ϋ–Κ―Ü–Η–Ψ–Ϋ–Α–Μ―¨–Ϋ–Ψ–Ι ―¹–Ω–Ψ―¹–Ψ–±–Ϋ–Ψ―¹―²–Η. –ë―΄―¹―²―Ä–Ψ–Β –≤―΄–≤–Β–¥–Β–Ϋ–Η–Β –≤–Ψ–¥–Ψ―Ä–Α―¹―²–≤–Ψ―Ä–Η–Φ―΄―Ö ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄―Ö –≤–Β―â–Β―¹―²–≤ –Η–Ζ –Ε–Β–Μ–Β–Ζ―΄ –Ω–Ψ–Ζ–≤–Ψ–Μ―è–Β―² –Ω―Ä–Η–Φ–Β–Ϋ―è―²―¨ –Η―Ö –Ω―Ä–Η –Ω–Α―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Η―Ö –Ω―Ä–Ψ―Ü–Β―¹―¹–Α―Ö, –Ω―Ä–Η–≤–Ψ–¥―è―â–Η―Ö –Κ ―Ä–Β–Ζ–Κ–Ψ–Φ―É –Ϋ–Α―Ä―É―à–Β–Ϋ–Η―é ―³―É–Ϋ–Κ―Ü–Η–Η ―¹–Μ―é–Ϋ–Ψ–Ψ―²–¥–Β–Μ–Β–Ϋ–Η―è.
–ù–Α–Φ–Η –Ψ–±―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ―΄ 895 –±–Ψ–Μ―¨–Ϋ―΄―Ö ―¹ –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è–Φ–Η –±–Ψ–Μ―¨―à–Η―Ö ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ. –û–Ω–Η―¹–Α–Ϋ–Η–Β ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ―΄ –Φ―΄ ―Ä–Β–Κ–Ψ–Φ–Β–Ϋ–¥―É–Β–Φ –Ω―Ä–Ψ–≤–Ψ–¥–Η―²―¨ –Ω–Ψ ―¹―Ö–Β–Φ–Β, –Ω―Ä–Β–¥–Μ–Ψ–Ε–Β–Ϋ–Ϋ–Ψ–Ι –‰.–Λ. –†–Ψ–Φ–Α―΅–Β–≤–Ψ–Ι –Η ―¹–Ψ–Α–≤―². (1987).
–ü―Ä–Η –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Η –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ―΄ –Ε–Β–Μ–Β–Ζ―΄ ―É―¹―²–Α–Ϋ–Α–≤–Μ–Η–≤–Α―é―²: –Κ–Α–Κ –Ω―Ä–Ψ―è–≤–Μ―è–Β―²―¹―è –Η–Ζ–Ψ–±―Ä–Α–Ε–Β–Ϋ–Η–Β (―Ö–Ψ―Ä–Ψ―à–Ψ, –Ϋ–Β―΅–Β―²–Κ–Ψ ―Ä–Α–≤–Ϋ–Ψ–Φ–Β―Ä–Ϋ–Ψ –Η–Μ–Η –Ϋ–Β―΅–Β―²–Κ–Ψ –Η –Ϋ–Β―Ä–Α–≤–Ϋ–Ψ–Φ–Β―Ä–Ϋ–Ψ –Η–Μ–Η –Ϋ–Β –≤―΄―è–≤–Μ―è–Β―²―¹―è); –Ϋ–Α–Μ–Η―΅–Η–Β –¥–Β―³–Β–Κ―²–Α –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η―è; –Ϋ–Α–Μ–Η―΅–Η–Β –Ω–Ψ–Μ–Ψ―¹―²–Β–Ι ―²–Ψ―΅–Β―΅–Ϋ―΄―Ö (–Ψ―² 0,1 –¥–Ψ 0,5 ―¹–Φ) –Η –¥–Η–Α–Φ–Β―²―Ä–Ψ–Φ –±–Ψ–Μ–Β–Β 0,5 ―¹–Φ; ―΅–Β―²–Κ–Ψ―¹―²―¨ –Κ–Ψ–Ϋ―²―É―Ä–Ψ–≤ –Ω–Ψ–Μ–Ψ―¹―²–Β–Ι (―΅–Β―²–Κ–Η–Β, –Ϋ–Β―΅–Β―²–Κ–Η–Β).
–ü―Ä–Η –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Η –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ –Ε–Β–Μ–Β–Ζ―΄ –Α–≤―²–Ψ―Ä―΄ ―Ä–Β–Κ–Ψ–Φ–Β–Ϋ–¥―É―é―² –Ψ–Ω―Ä–Β–¥–Β–Μ―è―²―¨: ―¹―É–Ε–Β–Ϋ–Η–Β –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ IβÄ™V –Ω–Ψ―Ä―è–¥–Κ–Α (―Ä–Α–≤–Ϋ–Ψ–Φ–Β―Ä–Ϋ–Ψ–Β, –Ϋ–Β―Ä–Α–≤–Ϋ–Ψ–Φ–Β―Ä–Ϋ–Ψ–Β); ―Ä–Α―¹―à–Η―Ä–Β–Ϋ–Η–Β –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ IβÄ™V –Ω–Ψ―Ä―è–¥–Κ–Α ―Ä–Α–≤–Ϋ–Ψ–Φ–Β―Ä–Ϋ–Ψ–Β, –Ϋ–Β―Ä–Α–≤–Ϋ–Ψ–Φ–Β―Ä–Ϋ–Ψ–Β); ―Ä–Α―¹―à–Η―Ä–Β–Ϋ–Η–Β –≥–Μ–Α–≤–Ϋ–Ψ–≥–Ψ –≤―΄–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α (―Ä–Α–≤–Ϋ–Ψ–Φ–Β―Ä–Ϋ–Ψ–Β –Η–Μ–Η –Ϋ–Β―Ä–Α–≤–Ϋ–Ψ–Φ–Β―Ä–Ϋ–Ψ–Β); ―¹–Φ–Β―â–Β–Ϋ–Η–Β –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤; –Ω―Ä–Β―Ä―΄–≤–Η―¹―²–Ψ―¹―²―¨ –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤; ―΅–Β―²–Κ–Ψ―¹―²―¨ –Κ–Ψ–Ϋ―²―É―Ä–Ψ–≤ –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ (―΅–Β―²–Κ–Η–Β, –Ϋ–Β―΅–Β―²–Κ–Η–Β).
–ü–Ψ–Κ–Α–Ζ–Α―²–Β–Μ–Η ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ –Ζ–¥–Ψ―Ä–Ψ–≤―΄―Ö –Μ―é–¥–Β–Ι ―¹–Μ–Β–¥―É―é―â–Η–Β.
–û–Κ–Ψ–Μ–Ψ―É―à–Ϋ–Α―è –Ε–Β–Μ–Β–Ζ–Α βÄ™ ―à–Η―Ä–Η–Ϋ–Α –≥–Μ–Α–≤–Ϋ–Ψ–≥–Ψ –≤―΄–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α ―¹–Ψ―¹―²–Α–≤–Μ―è–Β―² –Ψ–Κ–Ψ–Μ–Ψ 1 –Φ–Φ, –Ω―Ä–Ψ―²―è–Ε–Β–Ϋ–Ϋ–Ψ―¹―²―¨ βÄ™ 5βÄ™7 ―¹–Φ; –Ϋ–Β–¥–Α–Μ–Β–Κ–Ψ –Ψ―² ―É―¹―²―¨―è –Ψ–Ϋ –Ψ–≥–Η–±–Α–Β―² –Ε–Β–≤–Α―²–Β–Μ―¨–Ϋ―É―é –Φ―΄―à―Ü―É (–Ϋ–Α ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ–Β –Ψ–Ϋ –≤–Η–¥–Β–Ϋ –≤ –≤–Η–¥–Β –≤–Η–Ϋ―²–Ψ–Ψ–±―Ä–Α–Ζ–Ϋ–Ψ–Ι ―¹–Ω–Η―Ä–Α–Μ–Η), –Ϋ–Α –Ψ―¹―²–Α–Μ―¨–Ϋ–Ψ–Φ –Ω―Ä–Ψ―²―è–Ε–Β–Ϋ–Η–Η –Ω―Ä–Ψ―²–Ψ–Κ –Ω―Ä―è–Φ–Ψ–Ι –Η–Μ–Η ―¹–Μ–Β–≥–Κ–Α –Η–Ζ–Ψ–≥–Ϋ―É―²―΄–Ι; –Κ–Ψ–Ϋ―²―É―Ä―΄ –Ω―Ä–Ψ―²–Ψ–Κ–Α ―Ä–Ψ–≤–Ϋ―΄–Β, –≥–Μ–Α–¥–Κ–Η–Β. –£–Ϋ―É―²―Ä–Η–¥–Ψ–Μ―¨–Κ–Ψ–≤―΄–Β –Ω―Ä–Ψ―²–Ψ–Κ–Η –Ψ―²―Ö–Ψ–¥―è―² –Φ–Α–≥–Η―¹―²―Ä–Α–Μ―¨–Ϋ–Ψ –Η–Μ–Η –≤–Β–Β―Ä–Ψ–Ψ–±―Ä–Α–Ζ–Ϋ–Ψ. –£ –Ϋ–Ψ―Ä–Φ–Β –Ω―Ä–Ψ―²–Ψ–Κ–Η –Ω–Β―Ä–≤–Ψ–≥–Ψ –Ω–Ψ―Ä―è–¥–Κ–Α ―Ä–Α–Ζ–≤–Β―²–≤–Μ―è―é―²―¹―è –Ϋ–Α –±–Ψ–Μ–Β–Β –Φ–Β–Μ–Κ–Η–Β, –Ψ–±―Ä–Α–Ζ―É―è –≤–Ζ–Α–Η–Φ–Ψ―¹–Ψ–Β–¥–Η–Ϋ―è―é―â–Β–Β―¹―è ―¹–Ω–Μ–Β―²–Β–Ϋ–Η–Β. –ê–≤―²–Ψ―Ä ―É–Κ–Α–Ζ―΄–≤–Α–Β―², ―΅―²–Ψ –Ϋ–Β―² –Ϋ–Β–Ψ–±―Ö–Ψ–¥–Η–Φ–Ψ―¹―²–Η ―Ä–Α–Ζ–Μ–Η―΅–Α―²―¨ –≤ –Κ–Α―Ä―²–Η–Ϋ–Β –Ϋ–Ψ―Ä–Φ–Α–Μ―¨–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄ –≥―Ä―É–Ω–Ω–Η―Ä–Ψ–≤–Κ–Η –Ω–Ψ–¥–Ψ–±–Ϋ―΄―Ö –Ψ―²–≤–Β―²–≤–Μ–Β–Ϋ–Η–Ι –Η ―Ä–Α–Ζ–¥–Β–Μ―è―²―¨ –Η―Ö –Ϋ–Α –Κ–Μ–Α―¹―¹―΄, ―². –Κ. –¥–Μ―è –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Η ―ç―²–Ψ –Ϋ–Β –Η–Φ–Β–Β―² –Ζ–Ϋ–Α―΅–Β–Ϋ–Η―è. –Θ –Ω–Ψ–Ε–Η–Μ―΄―Ö –Μ―é–¥–Β–Ι –≥–Μ–Α–≤–Ϋ―΄–Ι –≤―΄–≤–Ψ–¥–Ϋ–Ψ–Ι –Ω―Ä–Ψ―²–Ψ–Κ –Ϋ–Β―¹–Κ–Ψ–Μ―¨–Κ–Ψ ―à–Η―Ä–Β, ―΅–Β–Φ ―É –¥–Β―²–Β–Ι.
–ü–Ψ–¥–Ϋ–Η–Ε–Ϋ–Β―΅–Β–Μ―é―¹―²–Ϋ–Α―è –Ε–Β–Μ–Β–Ζ–Α βÄ™ –≥–Μ–Α–≤–Ϋ―΄–Ι –≤―΄–≤–Ψ–¥–Ϋ–Ψ–Ι –Ω―Ä–Ψ―²–Ψ–Κ βÄ™ –±–Ψ–Μ–Β–Β ―à–Η―Ä–Ψ–Κ–Η–Ι –Η ―¹–Ψ―¹―²–Α–≤–Μ―è–Β―² –¥–Ψ 2 –Φ–Φ. –û–Ϋ –≤–Ω–Α–¥–Α–Β―² –≤ –Ε–Β–Μ–Β–Ζ―É –Ω–Ψ―¹–Μ–Β –¥―É–≥–Ψ–Ψ–±―Ä–Α–Ζ–Ϋ–Ψ–≥–Ψ –Η–Ζ–≥–Η–±–Α –Ω–Ψ –Ϋ–Α–Ω―Ä–Α–≤–Μ–Β–Ϋ–Η―é ―¹–≤–Β―Ä―Ö―É –≤–Ϋ–Η–Ζ. –£–Ϋ―É―²―Ä–Η–¥–Ψ–Μ–Β–≤―΄–Β –Ω―Ä–Ψ―²–Ψ–Κ–Η –Ψ―²―Ö–Ψ–¥―è―² –Ω–Β―Ä–Ω–Β–Ϋ–¥–Η–Κ―É–Μ―è―Ä–Ϋ–Ψ, –Α –Η–Ϋ–Ψ–≥–¥–Α –Ω–Ψ–¥ ―²―É–Ω―΄–Φ ―É–≥–Μ–Ψ–Φ. –ü―Ä–Ψ―²–Ψ–Κ–Η –≤–Ω–Ψ―¹–Μ–Β–¥―¹―²–≤–Η–Η ―Ä–Α–Ζ–≤–Β―²–≤–Μ―è―é―²―¹―è –Ϋ–Α ―²–Ψ–Ϋ–Κ–Η–Β, –Ϋ–Β–Ω―Ä–Β―Ä―΄–≤–Ϋ―΄–Β, –Ϋ–Β―Ä–Α―¹―à–Η―Ä–Β–Ϋ–Ϋ―΄–Β –Η –Ϋ–Β―¹–Φ–Β―â–Β–Ϋ–Ϋ―΄–Β –Φ–Β–Ε–¥–Ψ–Μ―¨–Κ–Ψ–≤―΄–Β –Ω―Ä–Ψ―²–Ψ–Κ–Η. –ö–Ψ–Ϋ―²―É―Ä―΄ –Ε–Β–Μ–Β–Ζ –Ψ–≤–Α–Μ―¨–Ϋ―΄–Β, –Η―Ö –Ω―Ä–Ψ–¥–Ψ–Μ―¨–Ϋ–Α―è –Ψ―¹―¨ –Ω―Ä–Ψ―Ö–Ψ–¥–Η―² –≤–Β―Ä―²–Η–Κ–Α–Μ―¨–Ϋ–Ψ –Η–Μ–Η –Κ–Ψ―¹–Ψ, –≤ –Ϋ–Β–Κ–Ψ―²–Ψ―Ä―΄―Ö ―¹–Μ―É―΅–Α―è―Ö –Ϋ–Α–Ω–Ψ–¥–Ψ–±–Η–Β –Ω–Ψ―΅–Κ–Η, –≤ –Ζ–Α–≤–Η―¹–Η–Φ–Ψ―¹―²–Η –Ψ―² ―Ä–Α―¹–Ω–Ψ–Μ–Ψ–Ε–Β–Ϋ–Η―è –Ε–Β–Μ–Β–Ζ―΄ –≤–Ψ–Κ―Ä―É–≥ –Ζ–Α–¥–Ϋ–Β–≥–Ψ –Κ―Ä–Α―è m. mylohyoideus.
–£ –Ϋ–Ψ―Ä–Φ–Β –Ϋ–Α –Ω–Β―Ä–≤–Ψ–Φ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–≤―¹–Κ–Ψ–Φ ―¹–Ϋ–Η–Φ–Κ–Β –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ–Ψ–Ι –Η –Ω–Ψ–¥–Ϋ–Η–Ε–Ϋ–Β―΅–Β–Μ―é―¹―²–Ϋ–Ψ–Ι ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ ―΅–Β―²–Κ–Ψ –Ω―Ä–Ψ―¹–Μ–Β–Ε–Η–≤–Α–Β―²―¹―è ―¹–Η―¹―²–Β–Φ–Α –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤, –Ϋ–Α―΅–Η–Ϋ–Α―è –Ψ―² –≤―΄–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Η –≤–Ω–Μ–Ψ―²―¨ –¥–Ψ –Φ–Β–Μ―¨―΅–Α–Ι―à–Η―Ö –≤–Ϋ―É―²―Ä–Η–¥–Ψ–Μ―¨–Κ–Ψ–≤―΄―Ö –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤. –ù–Α –≤―²–Ψ―Ä–Ψ–Φ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–≤―¹–Κ–Ψ–Φ ―¹–Ϋ–Η–Φ–Κ–Β –≤―΄―è–≤–Μ―è–Β―²―¹―è –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η–Β –Α―Ü–Η–Ϋ―É―¹–Ψ–≤ –≤ –≤–Η–¥–Β –¥–Η―³―³―É–Ζ–Ϋ–Ψ–Ι –Ϋ–Β–Ε–Ϋ–Ψ–Ι ―²–Β–Ϋ–Η. –ù–Β―΅–Β―²–Κ–Ψ―¹―²―¨ –Κ–Ψ–Ϋ―²―É―Ä–Ψ–≤ –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ ―΅–Β―²–≤–Β―Ä―²–Ψ–≥–Ψ –Ω–Ψ―Ä―è–¥–Κ–Α, –Α –Φ–Β―¹―²–Α–Φ–Η –Η―Ö –Η―¹―΅–Β–Ζ–Ϋ–Ψ–≤–Β–Ϋ–Η–Β –Ψ–±―ä―è―¹–Ϋ―è―é―²―¹―è –Ϋ–Α–Μ–Ψ–Ε–Β–Ϋ–Η–Β–Φ ―²–Β–Ϋ–Η –Α―Ü–Η–Ϋ―É―¹–Ψ–≤. –ù–Α ―²―Ä–Β―²―¨–Β–Φ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–≤―¹–Κ–Ψ–Φ ―¹–Ϋ–Η–Φ–Κ–Β, –Ω―Ä–Η –Ϋ–Ψ―Ä–Φ–Α–Μ―¨–Ϋ–Ψ–Ι ―³―É–Ϋ–Κ―Ü–Η–Η ―¹–Μ―é–Ϋ–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄, ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–Β –≤–Β―â–Β―¹―²–≤–Ψ –Ϋ–Β –Ψ–±–Ϋ–Α―Ä―É–Ε–Η–≤–Α–Β―²―¹―è –Ϋ–Η –≤ –Ω―Ä–Ψ―²–Ψ–Κ–Α―Ö, –Ϋ–Η –≤ –Α―Ü–Η–Ϋ―É―¹–Α―Ö –Ε–Β–Μ–Β–Ζ―΄ (―Ä–Η―¹. 1).

–†–Β–Ζ―É–Μ―¨―²–Α―²―΄ –Κ–Μ–Η–Ϋ–Η―΅–Β―¹–Κ–Η―Ö –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Ι –Ω–Ψ–Κ–Α–Ζ―΄–≤–Α―é―², ―΅―²–Ψ –Ω―Ä–Η–Φ–Β–Ϋ–Β–Ϋ–Η–Β –≤–Ψ–¥–Ψ―Ä–Α―¹―²–≤–Ψ―Ä–Η–Φ―΄―Ö ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄―Ö –≤–Β―â–Β―¹―²–≤ –¥–Μ―è ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η–Η –Ψ–±–Β―¹–Ω–Β―΅–Η–≤–Α–Β―² –≤―΄―¹–Ψ–Κ–Ψ–Β –Κ–Α―΅–Β―¹―²–≤–Ψ ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ, –Ω–Ψ–Ζ–≤–Ψ–Μ―è―é―â–Η―Ö –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η―Ä–Ψ–≤–Α―²―¨ ―¹–Α–Φ―΄–Β ―Ä–Α–Ζ–Ϋ–Ψ–Ψ–±―Ä–Α–Ζ–Ϋ―΄–Β –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ –Η –¥–Η―³―³–Β―Ä–Β–Ϋ―Ü–Η―Ä–Ψ–≤–Α―²―¨ –Η―Ö ―¹ –Ω–Ψ―Ä–Α–Ε–Β–Ϋ–Η–Β–Φ –Ψ–Κ―Ä―É–Ε–Α―é―â–Η―Ö ―²–Κ–Α–Ϋ–Β–Ι.
–Ξ–Α―Ä–Α–Κ―²–Β―Ä–Ϋ―΄–Φ ―¹–Η–Φ–Ω―²–Ψ–Φ–Ψ–Φ –Ψ―¹―²―Ä―΄―Ö –Μ–Η–Φ―³–Α–¥–Β–Ϋ–Η―²–Ψ–≤ –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ–Ψ–Ι –Η –Ω–Ψ–¥–Ϋ–Η–Ε–Ϋ–Β―΅–Β–Μ―é―¹―²–Ϋ–Ψ–Ι –Ψ–±–Μ–Α―¹―²–Β–Ι ―è–≤–Μ―è–Β―²―¹―è –Ψ―²―¹―É―²―¹―²–≤–Η–Β –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η―è –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ―΄ –Ε–Β–Μ–Β–Ζ―΄ –Ϋ–Α ―É―΅–Α―¹―²–Κ–Β –≤–Ψ―¹–Ω–Α–Μ–Β–Ϋ–Ϋ–Ψ–≥–Ψ –Μ–Η–Φ―³–Α―²–Η―΅–Β―¹–Κ–Ψ–≥–Ψ ―É–Ζ–Μ–Α –±–Β–Ζ –Ψ―²―²–Β―¹–Ϋ–Β–Ϋ–Η―è –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤, ―²–Η–Ω–Η―΅–Ϋ–Ψ–≥–Ψ –¥–Μ―è –¥–Ψ–±―Ä–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ–Ψ–Ι –Ψ–Ω―É―Ö–Ψ–Μ–Η –Ε–Β–Μ–Β–Ζ―΄ (―Ä–Η―¹. 2-–Α). –≠―²–Ψ ―¹–≤―è–Ζ–Α–Ϋ–Ψ ―¹ –≤–Ψ–≤–Μ–Β―΅–Β–Ϋ–Η–Β–Φ –≤ –Ω–Α―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Η–Ι –Ω―Ä–Ψ―Ü–Β―¹―¹ ―²–Κ–Α–Ϋ–Η –Ε–Β–Μ–Β–Ζ―΄, –Ψ–Κ―Ä―É–Ε–Α―é―â–Β–Ι –Μ–Η–Φ―³–Α―²–Η―΅–Β―¹–Κ–Η–Ι ―É–Ζ–Β–Μ, –Η ―Ä–Α–Ζ–≤–Η―²–Η–Β–Φ –Ω–Β―Ä–Η–Α–¥–Β–Ϋ–Η―²–Α. –ü–Ψ―¹–Μ–Β –Μ–Η–Κ–≤–Η–¥–Α―Ü–Η–Η ―è–≤–Μ–Β–Ϋ–Η–Ι –Ψ―¹―²―Ä–Ψ–≥–Ψ –Μ–Η–Φ―³–Α–¥–Β–Ϋ–Η―²–Α, –Β―¹–Μ–Η –Ω―Ä–Ψ―Ü–Β―¹―¹ –Ϋ–Β –Ω―Ä–Η–≤–Β–Μ –Κ ―Ä–Α–Ζ–≤–Η―²–Η―é –Μ–Η–Φ―³–Ψ–≥–Β–Ϋ–Ϋ–Ψ–≥–Ψ –Ω–Α―Ä–Ψ―²–Η―²–Α –Η–Μ–Η ―¹―É–±–Φ–Α–Κ―¹–Η–Μ–Μ–Η―²–Α, ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Α―è –Κ–Α―Ä―²–Η–Ϋ–Α –Ε–Β–Μ–Β–Ζ―΄ –Ϋ–Ψ―Ä–Φ–Α–Μ–Η–Ζ―É–Β―²―¹―è. –ü―Ä–Η –Μ–Η–Φ―³–Ψ–≥–Β–Ϋ–Ϋ–Ψ–Φ –Ω–Α―Ä–Ψ―²–Η―²–Β –Ϋ–Α ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ–Β, –Κ–Ψ―²–Ψ―Ä–Α―è –Ω―Ä–Ψ–≤–Ψ–¥–Η―²―¹―è –Ω–Ψ―¹–Μ–Β ―¹–Ϋ―è―²–Η―è –Ψ―¹―²―Ä―΄―Ö –≤–Ψ―¹–Ω–Α–Μ–Η―²–Β–Μ―¨–Ϋ―΄―Ö ―è–≤–Μ–Β–Ϋ–Η–Ι, –Φ–Ψ–Ε–Ϋ–Ψ –≤―΄―è–≤–Η―²―¨ –Ψ–¥–Ϋ―É –Η–Μ–Η –Ϋ–Β―¹–Κ–Ψ–Μ―¨–Κ–Ψ –Ω–Ψ–Μ–Ψ―¹―²–Β–Ι –Ϋ–Β–Ω―Ä–Α–≤–Η–Μ―¨–Ϋ–Ψ–Ι ―³–Ψ―Ä–Φ―΄ (–≤ –≤–Η–¥–Β –Κ―Ä―É–≥–Α, –Ψ–≤–Α–Μ–Α, ―â–Β–Μ–Η, ―΅–Β―Ä–Ϋ–Η–Μ―¨–Ϋ–Ψ–≥–Ψ –Ω―è―²–Ϋ–Α), –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Ϋ―É―é –≤–Ψ–¥–Ψ―Ä–Α―¹―²–≤–Ψ―Ä–Η–Φ―΄–Φ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄–Φ –≤–Β―â–Β―¹―²–≤–Ψ–Φ. –ü–Ψ–Μ–Ψ―¹―²–Η ―¹–Ψ–Ψ–±―â–Α―é―²―¹―è ―¹ –≤–Ϋ―É―²―Ä–Η–Ε–Β–Μ–Β–Ζ–Η―¹―²―΄–Φ–Η –Ω―Ä–Ψ―²–Ψ–Κ–Α–Φ–Η –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄ (―Ä–Η―¹. 2-–±, –≤). –ö–Ψ–Ϋ―²–Α–Κ―²–Ϋ–Ψ–Φ―É ―¹–Η–Α–Μ–Ψ–Α–¥–Β–Ϋ–Η―²―É ―¹–Ψ–Ψ―²–≤–Β―²―¹―²–≤―É–Β―² ―Ö–Α―Ä–Α–Κ―²–Β―Ä–Ϋ–Α―è ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ–Α (―Ä–Η―¹. 2-–≥).

–î–Μ―è –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ–Α―²–Ψ–Ζ–Ϋ–Ψ–≥–Ψ ―¹–Η–Α–Μ–Ψ–Α–¥–Β–Ϋ–Η―²–Α ―Ö–Α―Ä–Α–Κ―²–Β―Ä–Ϋ–Ψ –Ϋ–Α–Μ–Η―΅–Η–Β ―à–Α―Ä–Ψ–≤–Η–¥–Ϋ―΄―Ö ―¹–Κ–Ψ–Ω–Μ–Β–Ϋ–Η–Ι ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α, ―Ä–Α–≤–Ϋ–Ψ–Φ–Β―Ä–Ϋ–Ψ ―Ä–Α―¹–Ω―Ä–Β–¥–Β–Μ–Β–Ϋ–Ϋ―΄―Ö –≤ –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ–Β –Ε–Β–Μ–Β–Ζ―΄, –Α –Κ–Ψ–Ϋ―²―É―Ä―΄ –≤―΄–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α –Η –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ –Ω–Β―Ä–≤–Ψ–≥–Ψ, –≤―²–Ψ―Ä–Ψ–≥–Ψ –Ω–Ψ―Ä―è–¥–Κ–Α –Ψ–±―΄―΅–Ϋ–Ψ –Ϋ–Β –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ―΄. –Δ–Β–Ϋ―¨ –Α―Ü–Η–Ϋ―É―¹–Ψ–≤ –Ϋ–Β –Ψ–Ω―Ä–Β–¥–Β–Μ―è–Β―²―¹―è. –£ ―²–Ψ–Ι –Η–Μ–Η –Η–Ϋ–Ψ–Ι –Φ–Β―Ä–Β –≤―¹–Β–≥–¥–Α ―¹―²―Ä–Α–¥–Α–Β―² ―³―É–Ϋ–Κ―Ü–Η―è –Ε–Β–Μ–Β–Ζ―΄, –Ψ ―΅–Β–Φ ―¹–≤–Η–¥–Β―²–Β–Μ―¨―¹―²–≤―É–Β―² –Ζ–Α–¥–Β―Ä–Ε–Κ–Α ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α –≤ –Ε–Β–Μ–Β–Ζ–Β. –ù–Α ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ–Α―Ö –Φ–Ψ–Ε–Ϋ–Ψ –Ψ–±–Ϋ–Α―Ä―É–Ε–Η―²―¨ –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η―è βÄ™ –±–Ψ–Μ―¨―à–Ψ–Β –Κ–Ψ–Μ–Η―΅–Β―¹―²–≤–Ψ –Ω–Ψ–Μ–Ψ―¹―²–Β–Ι (―Ä–Α–Ζ–Φ–Β―Ä–Ψ–Φ 2βÄ™3 –Φ–Φ), –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Ϋ―΄―Ö ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄–Φ –≤–Β―â–Β―¹―²–≤–Ψ–Φ, –≤–Ϋ―É―²―Ä–Η–Ε–Β–Μ–Β–Ζ–Η―¹―²―΄–Β –Ω―Ä–Ψ―²–Ψ–Κ–Η –Ϋ–Β –Ψ–Ω―Ä–Β–¥–Β–Μ―è―é―²―¹―è, –Ω―Ä–Ψ―²–Ψ–Κ–Η I –Ω–Ψ―Ä―è–¥–Κ–Α –Ω―Ä–Β―Ä―΄–≤–Η―¹―²―΄. –£ –¥–Ψ–±–Α–≤–Ψ―΅–Ϋ–Ψ–Ι –¥–Ψ–Μ–Β –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄ –Ϋ–Α–±–Μ―é–¥–Α―é―²―¹―è ―²–Α–Κ–Η–Β –Ε–Β –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η―è. –™–Μ–Α–≤–Ϋ―΄–Ι –≤―΄–≤–Ψ–¥–Ϋ–Ψ–Ι –Ω―Ä–Ψ―²–Ψ–Κ ―Ä–Α―¹―à–Η―Ä–Β–Ϋ, –Ϋ–Β―¹–Κ–Ψ–Μ―¨–Κ–Ψ –¥–Β―³–Ψ―Ä–Φ–Η―Ä–Ψ–≤–Α–Ϋ, ―Ä–Β–Ε–Β βÄ™ –Ϋ–Β–Η–Ζ–Φ–Β–Ϋ–Β–Ϋ (―Ä–Η―¹. 3). –Γ–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η―è –≤ –Ω–Ψ–Ζ–¥–Ϋ–Β–Ι ―¹―²–Α–¥–Η–Η –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è βÄ™ –Ω–Ψ–Μ–Ψ―¹―²–Η –≤ –Ε–Β–Μ–Β–Ζ–Β –¥–Ψ―¹―²–Η–≥–Α―é―² –Ϋ–Α–Η–±–Ψ–Μ―¨―à–Η―Ö ―Ä–Α–Ζ–Φ–Β―Ä–Ψ–≤ (–Ψ―² 2βÄ™3 –¥–Ψ 5βÄ™6 –Φ–Φ), ―¹–Κ–Ψ–Ω–Μ–Β–Ϋ–Η–Β ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–Ι –Φ–Α―¹―¹―΄ –±–Ψ–Μ―¨―à–Η―Ö ―Ä–Α–Ζ–Φ–Β―Ä–Ψ–≤ –Η –Ϋ–Β–Ω―Ä–Α–≤–Η–Μ―¨–Ϋ–Ψ–Ι –Η–Μ–Η –Ψ–Κ―Ä―É–≥–Μ–Ψ–Ι ―³–Ψ―Ä–Φ―΄. –ö―Ä–Α–Ι–Ϋ–Β ―Ä–Β–¥–Κ–Ψ –Φ–Ψ–Ε–Ϋ–Ψ –Ψ–Ω―Ä–Β–¥–Β–Μ–Η―²―¨ ―É―Ä–Ψ–≤–Ϋ–Η –Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Α. –ê –Ϋ–Α ―²―Ä–Β―²―¨–Β–Φ ―Ä–Β–Ϋ―²–≥–Β–Ϋ―¹–Ϋ–Η–Φ–Κ–Β, ―². –Β. –≤ ―³–Α–Ζ–Β ―Ä–Β–Ζ–Ψ―Ä–±―Ü–Η–Η –Η –Ψ–Ω–Ψ―Ä–Ψ–Ε–Ϋ–Β–Ϋ–Η―è, –≤―¹–Β–≥–¥–Α –Η–Φ–Β–Β―²―¹―è ―Ä–Β―²–Β–Ϋ―Ü–Η―è (–Ζ–Α–¥–Β―Ä–Ε–Κ–Α) ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α. –ü–Α―Ä–Β–Ϋ―Ö–Η–Φ–Α –Ε–Β–Μ–Β–Ζ―΄ –Ϋ–Β –Ψ–Ω―Ä–Β–¥–Β–Μ―è–Β―²―¹―è. –ü―Ä–Ψ―²–Ψ–Κ–Η –≤―¹–Β―Ö –Ω–Ψ―Ä―è–¥–Κ–Ψ–≤ –Ω–Μ–Ψ―Ö–Ψ –Κ–Ψ–Ϋ―²―É―Ä–Η―Ä―É―é―², –Κ―Ä–Ψ–Φ–Β –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ I –Ω–Ψ―Ä―è–¥–Κ–Α, –Κ–Ψ―²–Ψ―Ä―΄–Β –Φ–Ψ–≥―É―² –±―΄―²―¨ –Ω―Ä–Β―Ä―΄–≤–Η―¹―²―΄–Φ–Η. –£―΄–≤–Ψ–¥–Ϋ–Ψ–Ι –Ω―Ä–Ψ―²–Ψ–Κ –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄ –Ψ–±―΄―΅–Ϋ–Ψ –¥–Β―³–Ψ―Ä–Φ–Η―Ä–Ψ–≤–Α–Ϋ (–≤ –Ψ–¥–Ϋ–Η―Ö –Φ–Β―¹―²–Α―Ö ―¹―É–Ε–Β–Ϋ, –Α –≤ –¥―Ä―É–≥–Η―Ö ―Ä–Α―¹―à–Η―Ä–Β–Ϋ). –£ –¥–Ψ–±–Α–≤–Ψ―΅–Ϋ–Ψ–Ι –¥–Ψ–Μ–Β βÄ™ –Ω–Ψ–¥–Ψ–±–Ϋ―΄–Β –Α–Ϋ–Α―²–Ψ–Φ–Η―΅–Β―¹–Κ–Η–Β –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η―è (―Ä–Η―¹. 3).

–Δ–Η–Ω–Η―΅–Ϋ―΄–Φ ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η―΅–Β―¹–Κ–Η–Φ ―¹–Η–Φ–Ω―²–Ψ–Φ–Ψ–Φ –¥–Μ―è –Η–Ϋ―²–Β―Ä―¹―²–Η―Ü–Η–Α–Μ―¨–Ϋ–Ψ–≥–Ψ ―¹–Η–Α–Μ–Ψ–Α–¥–Β–Ϋ–Η―²–Α –Η ―¹–Η–Α–Μ–Ψ–Ζ–Α ―è–≤–Μ―è–Β―²―¹―è –Ψ―²―¹―É―²―¹―²–≤–Η–Β –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η―è –Α―Ü–Η–Ϋ―É―¹–Ψ–≤ –Ω―Ä–Η –Ϋ–Α–Μ–Η―΅–Η–Η ―¹―É–Ε–Β–Ϋ–Ϋ―΄―Ö –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤, –Α ―³―É–Ϋ–Κ―Ü–Η―è –±–Ψ–Μ―¨―à–Η―Ö ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ –Ϋ–Β ―¹―²―Ä–Α–¥–Α–Β―².
–ü―Ä–Η ―¹–Η–Α–Μ–Ψ–Ζ–Β, –Κ–Α–Κ –Η –Ω―Ä–Η –Η–Ϋ―²–Β―Ä―¹―²–Η―Ü–Η–Α–Μ―¨–Ϋ–Ψ–Φ ―¹–Η–Α–Μ–Ψ–Α–¥–Β–Ϋ–Η―²–Β, –Ϋ–Α ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ–Α―Ö –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ –≤―΄―è–≤–Μ―è―é―²―¹―è ―¹–Μ–Β–¥―É―é―â–Η–Β –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η―è: ―¹―É–Ε–Β–Ϋ–Η–Β –Φ–Β–Μ–Κ–Η―Ö –Η –±–Ψ–Μ–Β–Β –Κ―Ä―É–Ω–Ϋ―΄―Ö –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤, –Ψ–±–Β–¥–Ϋ–Β–Ϋ–Η–Β ―Ä–Η―¹―É–Ϋ–Κ–Α –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ―΄ –Ε–Β–Μ–Β–Ζ―΄ (―Ä–Η―¹. 4). –Γ―É–Ε–Β–Ϋ–Η–Β –≤―¹–Β―Ö –≤―΄–≤–Ψ–¥–Ϋ―΄―Ö –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ –Ψ–±―É―¹–Μ–Ψ–≤–Μ–Β–Ϋ–Ψ –Η―Ö ―¹–Ε–Α―²–Η–Β–Φ –Η–Ζ-–Ζ–Α –≥–Η–Ω–Β―Ä―²―Ä–Ψ―³–Η–Η –Η –≥–Η–Ω–Β―Ä–Ω–Μ–Α–Ζ–Η–Η –Κ–Μ–Β―²–Ψ–Κ –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ―΄ –Ε–Β–Μ–Β–Ζ―΄. –ï―¹–Μ–Η –Ϋ–Α ―³–Ψ–Ϋ–Β ―¹–Η–Α–Μ–Ψ–Ζ–Α –≤ –Ε–Β–Μ–Β–Ζ–Β ―Ä–Α–Ζ–≤–Η–≤–Α―é―²―¹―è –≤–Ψ―¹–Ω–Α–Μ–Η―²–Β–Μ―¨–Ϋ―΄–Β –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η―è, ―²–Ψ –≤–Ψ–Ζ–Φ–Ψ–Ε–Ϋ–Α –¥–Β―³–Ψ―Ä–Φ–Α―Ü–Η―è –≥–Μ–Α–≤–Ϋ–Ψ–≥–Ψ –≤―΄–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α –Η –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ I, II –Ω–Ψ―Ä―è–¥–Κ–Ψ–≤, ―². –Β. ―Ä–Α–Ζ–≤–Η–≤–Α–Β―²―¹―è ―¹–Η–Α–Μ–Ψ–¥–Ψ―Ö–Η―² (―Ä–Η―¹. 4).

–Γ–Μ―é–Ϋ–Ϋ―΄–Β –Κ–Α–Φ–Ϋ–Η –≤―¹–Β–≥–¥–Α ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄ (―Ä–Η―¹. 5). –¦–Η―à―¨ –≤ –Β–¥–Η–Ϋ–Η―΅–Ϋ―΄―Ö ―¹–Μ―É―΅–Α―è―Ö –Ψ–Ϋ–Η –Φ–Ψ–≥―É―² –±―΄―²―¨ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Ϋ–Β–≥–Α―²–Η–≤–Ϋ―΄–Φ–Η (–£.–Γ. –ö–Ψ–≤–Α–Μ–Β–Ϋ–Κ–Ψ, 1957). –ü–Α―²–Ψ–≥–Ϋ–Ψ–Φ–Ψ–Ϋ–Η―΅–Ϋ―΄–Φ –Ω―Ä–Η–Ζ–Ϋ–Α–Κ–Ψ–Φ –Κ–Α–Μ―¨–Κ―É–Μ–Β–Ζ–Ϋ–Ψ–≥–Ψ ―¹–Η–Α–Μ–Ψ–Α–¥–Β–Ϋ–Η―²–Α ―è–≤–Μ―è–Β―²―¹―è –Ψ–±–Ϋ–Α―Ä―É–Ε–Β–Ϋ–Η–Β ―¹–Μ―é–Ϋ–Ϋ–Ψ–≥–Ψ –Κ–Α–Φ–Ϋ―è, ―²–Β–Ϋ―¨ –Κ–Ψ―²–Ψ―Ä–Ψ–≥–Ψ –Ϋ–Α ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ–Β ―΅–Α―â–Β –Ω―Ä–Ψ–Β―Ü–Η―Ä―É–Β―²―¹―è –≤ –≤–Η–¥–Β –Φ–Β–Ϋ–Β–Β ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –Η–Ζ–Ψ–±―Ä–Α–Ε–Β–Ϋ–Η―è –≤ –Κ–Ψ–Μ–±–Ψ–≤–Η–¥–Ϋ–Ψ ―Ä–Α―¹―à–Η―Ä–Β–Ϋ–Ϋ–Ψ–Φ –≤―΄–≤–Ψ–¥–Ϋ–Ψ–Φ –Ω―Ä–Ψ―²–Ψ–Κ–Β. –Γ –Ω–Ψ–Φ–Ψ―â―¨―é ―ç―²–Ψ–≥–Ψ –Φ–Β―²–Ψ–¥–Α –Φ–Ψ–Ε–Ϋ–Ψ –≤―΄―è–≤–Η―²―¨ –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η―è ―¹―²―Ä―É–Κ―²―É―Ä―΄ –Η ―³―É–Ϋ–Κ―Ü–Η–Η –Ε–Β–Μ–Β–Ζ―΄. –ù–Α ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ–Α―Ö (―Ä–Η―¹. 6, 7, 8) ―¹–Μ―é–Ϋ–Ϋ―΄–Β –Κ–Α–Φ–Ϋ–Η –≤―΄―è–≤–Μ―è―é―²―¹―è –≤ –≤–Η–¥–Β ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄―Ö –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η–Ι –Ψ–Κ―Ä―É–≥–Μ–Ψ–Ι (–Ω―Ä–Η ―Ä–Α―¹–Ω–Ψ–Μ–Ψ–Ε–Β–Ϋ–Η–Η –≤ –Ε–Β–Μ–Β–Ζ–Β) –Η–Μ–Η –Ψ–≤–Α–Μ―¨–Ϋ–Ψ–Ι ―³–Ψ―Ä–Φ―΄ (–Ω―Ä–Η –Μ–Ψ–Κ–Α–Μ–Η–Ζ–Α―Ü–Η–Η –≤ –≤―΄–≤–Ψ–¥–Ϋ―΄―Ö –Ω―Ä–Ψ―²–Ψ–Κ–Α―Ö). –£ –Ϋ–Α―΅–Α–Μ―¨–Ϋ–Ψ–Ι ―¹―²–Α–¥–Η–Η –Ω―Ä–Β–Η–Φ―É―â–Β―¹―²–≤–Β–Ϋ–Ϋ–Ψ –Η–Φ–Β―é―²―¹―è ―è–≤–Μ–Β–Ϋ–Η―è –¥–Η–Μ–Α―²–Α―Ü–Η–Η –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤, –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ–Α –Ω―Ä–Ψ―¹–Μ–Β–Ε–Η–≤–Α–Β―²―¹―è –Ϋ–Α –≤―¹–Β–Φ –Ω―Ä–Ψ―²―è–Ε–Β–Ϋ–Η–Η –≤ –≤–Η–¥–Β –Ϋ–Β–Ε–Ϋ–Ψ–Ι –¥–Η―³―³―É–Ζ–Ϋ–Ψ–Ι ―²–Β–Ϋ–Η, ―Ä–Β―²–Β–Ϋ―Ü–Η―è ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄―Ö –≤–Β―â–Β―¹―²–≤ –Φ–Η–Ϋ–Η–Φ–Α–Μ―¨–Ϋ–Α. –£ –Κ–Μ–Η–Ϋ–Η―΅–Β―¹–Κ–Η –≤―΄―Ä–Α–Ε–Β–Ϋ–Ϋ–Ψ–Ι ―¹―²–Α–¥–Η–Η –Ω–Ψ–Φ–Η–Φ–Ψ –¥–Η–Μ–Α―²–Α―Ü–Η–Η ―Ä–Α–Ζ–≤–Η–≤–Α–Β―²―¹―è –¥–Β―³–Ψ―Ä–Φ–Α―Ü–Η―è –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤, –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ–Α –Ε–Β–Μ–Β–Ζ―΄ –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Α ―²–Ψ–Μ―¨–Κ–Ψ –Ϋ–Α –Ψ―²–¥–Β–Μ―¨–Ϋ―΄―Ö ―É―΅–Α―¹―²–Κ–Α―Ö, –≤―΄―Ä–Α–Ε–Β–Ϋ–Ϋ–Α―è ―Ä–Β―²–Β–Ϋ―Ü–Η―è ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–Ι –Φ–Α―¹―¹―΄, –≤ –Ψ―¹–Ψ–±–Β–Ϋ–Ϋ–Ψ―¹―²–Η –¥–Η―¹―²–Α–Μ―¨–Ϋ–Β–Β –Κ–Ψ–Ϋ–Κ―Ä–Β–Φ–Β–Ϋ―²–Α. –ù–Α–Η–±–Ψ–Μ–Β–Β –≤―΄―Ä–Α–Ε–Β–Ϋ–Ϋ―΄–Β –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η―è –Ϋ–Α–±–Μ―é–¥–Α―é―²―¹―è –≤ –Ω–Ψ–Ζ–¥–Ϋ–Β–Ι ―¹―²–Α–¥–Η–Η –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è: ―É–≤–Β–Μ–Η―΅–Η–≤–Α–Β―²―¹―è –¥–Η–Μ–Α―²–Α―Ü–Η―è –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤, –¥–Β―³–Ψ―Ä–Φ–Α―Ü–Η―è –Ω―Ä–Ψ―è–≤–Μ―è–Β―²―¹―è –Ϋ–Α–Μ–Η―΅–Η–Β–Φ ―΅–Β―Ä–Β–¥―É―é―â–Η―Ö―¹―è ―É―΅–Α―¹―²–Κ–Ψ–≤ ―Ä–Α―¹―à–Η―Ä–Β–Ϋ–Η–Ι –Η ―¹―É–Ε–Β–Ϋ–Η–Ι (¬Ϊ―¹–≤―è–Ζ–Κ–Η ―¹–Α―Ä–¥–Β–Μ–Β–Κ¬Μ, –≤ –≤–Η–¥–Β ―΅–Β―²–Ψ–Κ), –Κ–Ψ–Ϋ―²―É―Ä―΄ –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ ―¹―²–Α–Ϋ–Ψ–≤―è―²―¹―è –Ϋ–Β―΅–Β―²–Κ–Η–Φ–Η, ―²–Β–Ϋ―¨ –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ―΄ –Ϋ–Β –Ω―Ä–Ψ―¹–Μ–Β–Ε–Η–≤–Α–Β―²―¹―è, ―Ä–Β–Ζ–Κ–Ψ –Ϋ–Α―Ä–Α―¹―²–Α–Β―² ―Ä–Β―²–Β–Ϋ―Ü–Η―è ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α –≤–Ψ –≤―¹–Β―Ö ―¹―²―Ä―É–Κ―²―É―Ä–Α―Ö –Ε–Β–Μ–Β–Ζ―΄ (―Ä–Η―¹. 6, 7, 8).



–ü―Ä–Η ―¹–Η–Α–Μ–Ψ–¥–Ψ―Ö–Η―²–Β –Ϋ–Α–Η–±–Ψ–Μ–Β–Β ―²–Ψ―΅–Ϋ―É―é –Κ–Α―Ä―²–Η–Ϋ―É –Ω–Ψ―Ä–Α–Ε–Β–Ϋ–Η―è –¥–Α–Β―² –≤―²–Ψ―Ä–Ψ–Ι ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–≤―¹–Κ–Η–Ι ―¹–Ϋ–Η–Φ–Ψ–Κ. –Ξ–Α―Ä–Α–Κ―²–Β―Ä–Ϋ―΄–Φ –Ω―Ä–Η–Ζ–Ϋ–Α–Κ–Ψ–Φ ―è–≤–Μ―è–Β―²―¹―è ―Ä–Β–Ζ–Κ–Α―è –¥–Β―³–Ψ―Ä–Φ–Α―Ü–Η―è –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ–Ψ–≥–Ψ –Η–Μ–Η –Ω–Ψ–¥–Ϋ–Η–Ε–Ϋ–Β―΅–Β–Μ―é―¹―²–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α, –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ –Ω–Β―Ä–≤–Ψ–≥–Ψ –Η –≤―²–Ψ―Ä–Ψ–≥–Ψ –Ω–Ψ―Ä―è–¥–Κ–Α, –Ω―Ä–Ψ―è–≤–Μ―è―é―â–Α―è―¹―è ―΅–Β―Ä–Β–¥–Ψ–≤–Α–Ϋ–Η–Β–Φ ―É―΅–Α―¹―²–Κ–Ψ–≤ ―¹―É–Ε–Β–Ϋ–Η―è –Η ―Ä–Α―¹―à–Η―Ä–Β–Ϋ–Η―è. –½–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η–Β –Α―Ü–Η–Ϋ―É―¹–Ψ–≤, –Κ–Α–Κ –Ω―Ä–Α–≤–Η–Μ–Ψ, –Ϋ–Β –Ω―Ä–Ψ–Η―¹―Ö–Ψ–¥–Η―². –ß–Β―Ä–Β–¥–Ψ–≤–Α–Ϋ–Η–Β ―É―΅–Α―¹―²–Κ–Ψ–≤ ―Ä–Α―¹―à–Η―Ä–Β–Ϋ–Η–Ι –Η ―¹―É–Ε–Β–Ϋ–Η–Ι ―²–Ψ–Μ―¨–Κ–Ψ –≥–Μ–Α–≤–Ϋ–Ψ–≥–Ψ –≤―΄–≤–Ψ–¥–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α –Η–Μ–Η ―²–Ψ–Μ―¨–Κ–Ψ –≤–Ϋ―É―²―Ä–Η–Ε–Β–Μ–Β–Ζ–Η―¹―²―΄―Ö –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤, –≤ –¥―Ä―É–≥–Η―Ö ―¹–Μ―É―΅–Α―è―Ö βÄ™ –≥–Μ–Α–≤–Ϋ–Ψ–≥–Ψ –Η –≤–Ϋ―É―²―Ä–Η–Ε–Β–Μ–Β–Ζ–Η―¹―²―΄―Ö –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤. –ü–Α―Ä–Β–Ϋ―Ö–Η–Φ–Α –Ε–Β–Μ–Β–Ζ―΄ –Φ–Ψ–Ε–Β―² –±―΄―²―¨ –Ϋ–Β–Η–Ζ–Φ–Β–Ϋ–Ϋ–Ψ–Ι, –Α –Φ–Ψ–≥―É―² –Ϋ–Α–±–Μ―é–¥–Α―²―¨―¹―è ―É―΅–Α―¹―²–Κ–Η ―¹–Κ–Ψ–Ω–Μ–Β–Ϋ–Η―è ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α (―Ä–Η―¹. 9, 10, 11).


–î–Ψ–±―Ä–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ―΄–Β –Ψ–Ω―É―Ö–Ψ–Μ–Η –Ϋ–Α ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ–Α―Ö –Ψ–Ω―Ä–Β–¥–Β–Μ―è―é―²―¹―è –≤ –≤–Η–¥–Β ―΅–Β―²–Κ–Ψ –Ψ–≥―Ä–Α–Ϋ–Η―΅–Β–Ϋ–Ϋ–Ψ–≥–Ψ –¥–Β―³–Β–Κ―²–Α –Ϋ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η―è –Α―Ü–Η–Ϋ―É―¹–Ψ–≤ –Η –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ –Ε–Β–Μ–Β–Ζ―΄ ―¹–Ψ–Ψ―²–≤–Β―²―¹―²–≤–Β–Ϋ–Ϋ–Ψ –Μ–Ψ–Κ–Α–Μ–Η–Ζ–Α―Ü–Η–Η –Ψ–Ω―É―Ö–Ψ–Μ–Η –Η –Β–Β ―Ä–Α–Ζ–Φ–Β―Ä–Α–Φ. –ù–Α―Ä―É―à–Β–Ϋ–Η–Β –Ϋ–Β–Ω―Ä–Β―Ä―΄–≤–Ϋ–Ψ―¹―²–Η –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ –Ϋ–Β –Ϋ–Α–±–Μ―é–¥–Α–Β―²―¹―è (―Ä–Η―¹. 12, 13, 14, 15). –î–Μ―è –Ζ–Μ–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ―΄―Ö –Ϋ–Ψ–≤–Ψ–Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η–Ι ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ –Κ ―Ö–Α―Ä–Α–Κ―²–Β―Ä–Ϋ―΄–Φ ―¹–Η–Φ–Ω―²–Ψ–Φ–Α–Φ –Ψ―²–Ϋ–Ψ―¹―è―²―¹―è: –Ψ–±―Ä―΄–≤ –Η ―³―Ä–Α–≥–Φ–Β–Ϋ―²–Α―Ü–Η―è –≤―΄–≤–Ψ–¥–Ϋ―΄―Ö –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤, –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η–Β ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄–Φ –≤–Β―â–Β―¹―²–≤–Ψ–Φ ―¹–Ψ―Ö―Ä–Α–Ϋ–Η–≤―à–Η―Ö―¹―è ―É―΅–Α―¹―²–Κ–Ψ–≤ –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ―΄, –Ϋ–Α–Μ–Η―΅–Η–Β –Ψ―΅–Α–≥–Ψ–≤ ―¹–Κ–Ψ–Ω–Μ–Β–Ϋ–Η―è ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α –≤ ―É―΅–Α―¹―²–Κ–Α―Ö ―Ä–Α–Ζ―Ä―É―à–Β–Ϋ–Η―è ―²–Κ–Α–Ϋ–Η –Ε–Β–Μ–Β–Ζ―΄. –Θ–Κ–Α–Ζ–Α–Ϋ–Ϋ―΄–Β –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η―è –Ϋ–Α–±–Μ―é–¥–Α―é―²―¹―è –Ω―Ä–Β–Η–Φ―É―â–Β―¹―²–≤–Β–Ϋ–Ϋ–Ψ –≤ –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ–Β, –Ψ–Κ―Ä―É–Ε–Α―é―â–Β–Ι –Ω–Β―Ä–Η―³–Β―Ä–Η―é –Ψ–Ω―É―Ö–Ψ–Μ–Η. –ù–Α ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ–Α―Ö ―²–Α–Κ–Ε–Β –±―É–¥―É―² –Ψ–Ω―Ä–Β–¥–Β–Μ―è―²―¨―¹―è –¥–Β―³–Β–Κ―²―΄ –Ϋ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η―è, ―¹–Ψ–Ψ―²–≤–Β―²―¹―²–≤―É―é―â–Η–Β ―²–Ψ–Ω–Ψ–≥―Ä–Α―³–Η–Η –Η ―Ä–Α–Ζ–Φ–Β―Ä―É –Ψ–Ω―É―Ö–Ψ–Μ–Η. –†–Β–Ζ–Κ–Ψ ―¹―²―Ä–Α–¥–Α–Β―² ―³―É–Ϋ–Κ―Ü–Η―è –Ε–Β–Μ–Β–Ζ―΄, –Ψ ―΅–Β–Φ ―¹–≤–Η–¥–Β―²–Β–Μ―¨―¹―²–≤―É–Β―² –Ζ–Α–¥–Β―Ä–Ε–Κ–Α –Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Α.


–Γ–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η―΅–Β―¹–Κ–Α―è ―Ö–Α―Ä–Α–Κ―²–Β―Ä–Η―¹―²–Η–Κ–Α –Α–Κ―²–Η–Ϋ–Ψ–Φ–Η–Κ–Ψ–Ζ–Α ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ –Ϋ–Α–Η–±–Ψ–Μ–Β–Β –Ω–Ψ–¥―Ä–Ψ–±–Ϋ–Ψ –¥–Α–Ϋ–Α –ù.–‰. –ë–Α–±–Η―΅–Β–Φ (1984). –ß–Β―Ä–Β–Ζ 15 ―¹–Β–Κ―É–Ϋ–¥ –Ω–Ψ―¹–Μ–Β –Ϋ–Α―΅–Α–Μ–Α –≤–≤–Β–¥–Β–Ϋ–Η―è –≤–Ψ–¥–Ψ―Ä–Α―¹―²–≤–Ψ―Ä–Η–Φ–Ψ–≥–Ψ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α –Ϋ–Α ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–≤―¹–Κ–Ψ–Φ ―¹–ۖǖ֖ʖ ⳕ 1 –Ψ–Ω―Ä–Β–¥–Β–Μ―è–Β―²―¹―è –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η–Β ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄–Φ –≤–Β―â–Β―¹―²–≤–Ψ–Φ –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α. –£–Ψ –≤–Ϋ―É―²―Ä–Η–Ε–Β–Μ–Β–Ζ–Η―¹―²–Ψ–Ι ―΅–Α―¹―²–Η –Ω―Ä–Ψ―²–Ψ–Κ ―Ä–Α―¹―à–Η―Ä–Β–Ϋ, –¥–Β―³–Ψ―Ä–Φ–Η―Ä–Ψ–≤–Α–Ϋ, ―¹ –Ω–Β―Ä–Β–Φ–Β–Ε–Α―é―â–Η–Φ–Η ―É―΅–Α―¹―²–Κ–Α–Φ–Η ―¹―É–Ε–Β–Ϋ–Η―è –Η ―Ä–Α―¹―à–Η―Ä–Β–Ϋ–Η―è. –î–Β―³–Ψ―Ä–Φ–Η―Ä–Ψ–≤–Α–Ϋ―΄ –Η ―Ä–Α―¹―à–Η―Ä–Β–Ϋ―΄ –Ω―Ä–Ψ―²–Ψ–Κ–Η –Ω–Β―Ä–≤–Ψ–≥–Ψ –Η –≤―²–Ψ―Ä–Ψ–≥–Ψ –Ω–Ψ―Ä―è–¥–Κ–Α. –½–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ―΄ –Ϋ–Β–Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Ϋ―΄–Β –Ω―Ä–Ψ―²–Ψ–Κ–Η –¥–Ψ–±–Α–≤–Ψ―΅–Ϋ–Ψ–Ι –¥–Ψ–Μ–Η –Ε–Β–Μ–Β–Ζ―΄. –ß–Β―Ä–Β–Ζ 45 ―¹–Β–Κ―É–Ϋ–¥ –Ω–Ψ―¹–Μ–Β –Ϋ–Α―΅–Α–Μ–Α –≤–≤–Β–¥–Β–Ϋ–Η―è –≤–Β―Ä–Ψ–≥―Ä–Α―³–Η–Ϋ–Α –Ϋ–Α ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–Φ ―¹–ۖǖ֖ʖ ⳕ 2, –Ϋ–Α―Ä―è–¥―É ―¹ –Ψ–Ω–Η―¹–Α–Ϋ–Ϋ―΄–Φ–Η –Ϋ–Α ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–֖֖ ⳕ 1 –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η―è–Φ–Η –≤―΄–≤–Ψ–¥–Ϋ―΄―Ö –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ –Ε–Β–Μ–Β–Ζ―΄, ―΅–Α―¹―²–Η―΅–Ϋ–Ψ –Ω―Ä–Ψ―¹–Μ–Β–Ε–Η–≤–Α―é―²―¹―è –Ϋ–Β–Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Ϋ―΄–Β –Ω―Ä–Ψ―²–Ψ–Κ–Η ―²―Ä–Β―²―¨–Β–≥–Ψ –Η ―΅–Β―²–≤–Β―Ä―²–Ψ–≥–Ψ –Ω–Ψ―Ä―è–¥–Κ–Α. –ù–Α –Ψ–≥―Ä–Α–Ϋ–Η―΅–Β–Ϋ–Ϋ–Ψ–Φ ―É―΅–Α―¹―²–Κ–Β βÄ™ –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η–Β –Α―Ü–Η–Ϋ―É―¹–Ψ–≤. –ù–Β–Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Ϋ–Α―è –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ–Α –¥–Ψ–±–Α–≤–Ψ―΅–Ϋ–Ψ–Ι –¥–Ψ–Μ–Η –Ε–Β–Μ–Β–Ζ―΄ ―Ä–Α–≤–Ϋ–Ψ–Φ–Β―Ä–Ϋ–Ψ –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Α ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄–Φ –≤–Β―â–Β―¹―²–≤–Ψ–Φ. –ß–Β―Ä–Β–Ζ –¥–≤–Β –Φ–Η–Ϋ―É―²―΄ –Ω–Ψ―¹–Μ–Β –Ω―Ä–Β–Κ―Ä–Α―â–Β–Ϋ–Η―è –≤–≤–Β–¥–Β–Ϋ–Η―è –≤–Β―Ä–Ψ–≥―Ä–Α―³–Η–Ϋ–Α (–Ϋ–Α ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–≤―¹–Κ–Ψ–Φ ―¹–ۖǖ֖ʖ ⳕ 3) –Ψ–Ω―Ä–Β–¥–Β–Μ―è–Β―²―¹―è ―Ä–Β―²–Β–Ϋ―Ü–Η―è ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α –≤ ―Ä–Α―¹―à–Η―Ä–Β–Ϋ–Ϋ―΄―Ö ―É―΅–Α―¹―²–Κ–Α―Ö –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α –Η –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ –Ω–Β―Ä–≤–Ψ–≥–Ψ, –≤―²–Ψ―Ä–Ψ–≥–Ψ –Η ―²―Ä–Β―²―¨–Β–≥–Ψ –Ω–Ψ―Ä―è–¥–Κ–Α (―Ä–Η―¹. 16). –û―¹―²–Α―²–Κ–Η ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α –Ω―Ä–Ψ―¹–Μ–Β–Ε–Η–≤–Α―é―²―¹―è –≤ –¥–Ψ–±–Α–≤–Ψ―΅–Ϋ–Ψ–Ι –¥–Ψ–Μ–Β –Ε–Β–Μ–Β–Ζ―΄. –Δ–Α–Κ–Η–Φ –Ψ–±―Ä–Α–Ζ–Ψ–Φ, –¥–Μ―è –Α–Κ―²–Η–Ϋ–Ψ–Φ–Η–Κ–Ψ–Ζ–Α –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ―΄―Ö ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ ―Ö–Α―Ä–Α–Κ―²–Β―Ä–Ϋ―΄ –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η―è –≤–Ϋ―É―²―Ä–Η–Ε–Β–Μ–Β–Ζ–Η―¹―²―΄―Ö –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ (–¥–Β―³–Ψ―Ä–Φ–Α―Ü–Η―è, –Ψ―΅–Α–≥–Ψ–≤–Ψ–Β ―Ä–Α―¹―à–Η―Ä–Β–Ϋ–Η–Β), –Ϋ–Β―΅–Β―²–Κ–Ψ–Β –≤―΄―è–≤–Μ–Β–Ϋ–Η–Β –Α―Ü–Η–Ϋ―É―¹–Ψ–≤, ―Ä–Β―²–Β–Ϋ―Ü–Η―è ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α (―Ä–Η―¹. 16) (–ê.–ê. –Δ–Η–Φ–Ψ―³–Β–Β–≤, 2002, 2004, 2007).

–ü―Ä–Η ―²―É–±–Β―Ä–Κ―É–Μ–Β–Ζ–Ϋ–Ψ–Φ ―¹–Η–Α–Μ–Ψ–Α–¥–Β–Ϋ–Η―²–Β ―΅–Β―Ä–Β–Ζ 15 ―¹–Β–Κ―É–Ϋ–¥ –Ω–Ψ―¹–Μ–Β –Ϋ–Α―΅–Α–Μ–Α –≤–≤–Β–¥–Β–Ϋ–Η―è –≤–Β―Ä–Ψ–≥―Ä–Α―³–Η–Ϋ–Α –Ϋ–Α ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–≤―¹–Κ–Ψ–Φ ―¹–ۖǖ֖ʖ ⳕ 1 –Ψ–Ω―Ä–Β–¥–Β–Μ―è–Β―²―¹―è –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η–Β –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―²–Ψ–Κ–Α, –Κ–Ψ―²–Ψ―Ä―΄–Ι –Ϋ–Β –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ. –ù–Ψ―Ä–Φ–Α–Μ―¨–Ϋ–Α―è ―¹―²―Ä―É–Κ―²―É―Ä–Α –Ε–Β–Μ–Β–Ζ―΄ –Ω―Ä–Α–Κ―²–Η―΅–Β―¹–Κ–Η –Ϋ–Β –Ψ–Ω―Ä–Β–¥–Β–Μ―è–Β―²―¹―è. –†–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–Β –≤–Β―â–Β―¹―²–≤–Ψ –Ψ–±―Ä–Α–Ζ―É–Β―² ―¹–≤―è–Ζ–Α–Ϋ–Ϋ―΄–Β –Φ–Β–Ε–¥―É ―¹–Ψ–±–Ψ–Ι –Κ―Ä―É–Ω–Ϋ―΄–Β, –≤―΄―²―è–Ϋ―É―²―΄–Β, –Ϋ–Β–Ω―Ä–Α–≤–Η–Μ―¨–Ϋ–Ψ–Ι ―³–Ψ―Ä–Φ―΄ ―¹–Κ–Ψ–Ω–Μ–Β–Ϋ–Η―è. –ß–Β―Ä–Β–Ζ 45 ―¹–Β–Κ―É–Ϋ–¥ –Ω–Ψ―¹–Μ–Β –Ϋ–Α―΅–Α–Μ–Α –≤–≤–Β–¥–Β–Ϋ–Η―è –≤–Β―Ä–Ψ–≥―Ä–Α―³–Η–Ϋ–Α –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ―΄–Ι –Ω―Ä–Ψ―²–Ψ–Κ –Ζ–Α–Ω–Ψ–Μ–Ϋ–Β–Ϋ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ―΄–Φ –≤–Β―â–Β―¹―²–≤–Ψ–Φ. –û–Ω―Ä–Β–¥–Β–Μ―è―é―²―¹―è ―²–Α–Κ–Ε–Β –±–Ψ–Μ–Β–Β –Κ―Ä―É–Ω–Ϋ―΄–Β, –±–Β―¹―³–Ψ―Ä–Φ–Β–Ϋ–Ϋ―΄–Β ―¹–Κ–Ψ–Ω–Μ–Β–Ϋ–Η―è ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–Ι –Φ–Α―¹―¹―΄ –≤ –Α―Ü–Η–Ϋ―É―¹–Α―Ö –Ε–Β–Μ–Β–Ζ―΄. –ù–Ψ―Ä–Φ–Α–Μ―¨–Ϋ–Α―è ―¹―²―Ä―É–Κ―²―É―Ä–Α –Α―Ü–Η–Ϋ―É―¹–Ψ–≤ –Ϋ–Β –Ω―Ä–Ψ―¹–Μ–Β–Ε–Η–≤–Α–Β―²―¹―è. –ß–Β―Ä–Β–Ζ –¥–≤–Β –Φ–Η–Ϋ―É―²―΄ –Ω–Ψ―¹–Μ–Β –Ψ–Κ–Ψ–Ϋ―΅–Α–Ϋ–Η―è –≤–≤–Β–¥–Β–Ϋ–Η―è –≤–Β―Ä–Ψ–≥―Ä–Α―³–Η–Ϋ–Α –Ϋ–Α–±–Μ―é–¥–Α–Β―²―¹―è ―Ä–Β―²–Β–Ϋ―Ü–Η―è ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α (―Ä–Η―¹. 17). –Δ–Α–Κ–Η–Φ –Ψ–±―Ä–Α–Ζ–Ψ–Φ, –Ω―Ä–Η ―²―É–±–Β―Ä–Κ―É–Μ–Β–Ζ–Ϋ–Ψ–Φ –Ω–Ψ―Ä–Α–Ε–Β–Ϋ–Η–Η ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η―è –Ω―Ä–Β–Ε–¥–Β –≤―¹–Β–≥–Ψ –Ω–Ψ–Ζ–≤–Ψ–Μ―è–Β―² ―É―²–Ψ―΅–Ϋ–Η―²―¨ ―³–Ψ―Ä–Φ―É –Ω–Ψ―Ä–Α–Ε–Β–Ϋ–Η―è –Ε–Β–Μ–Β–Ζ―΄. –£ ―¹–Μ―É―΅–Α–Β ―²―É–±–Β―Ä–Κ―É–Μ–Β–Ζ–Α –Μ–Η–Φ―³–Α―²–Η―΅–Β―¹–Κ–Η―Ö ―É–Ζ–Μ–Ψ–≤ –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄ –Ϋ–Α ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ–Α―Ö –Ψ–±–Ϋ–Α―Ä―É–Ε–Η–≤–Α–Β―²―¹―è –Κ–Α―Ä―²–Η–Ϋ–Α, ―¹–Ψ–Ψ―²–≤–Β―²―¹―²–≤―É―é―â–Α―è –Μ–Η–Φ―³–Α–¥–Β–Ϋ–Η―²―É ―ç―²–Ψ–Ι –Ψ–±–Μ–Α―¹―²–Η. –ü―Ä–Η –Ω–Ψ–Ω–Α–¥–Α–Ϋ–Η–Η –≤ –Ε–Β–Μ–Β–Ζ―É ―¹–Ω–Β―Ü–Η―³–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –≤–Ψ–Ζ–±―É–¥–Η―²–Β–Μ―è –Ϋ–Α ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ–Α―Ö –Ψ–Ω―Ä–Β–¥–Β–Μ―è–Β―²―¹―è –Κ–Α―Ä―²–Η–Ϋ–Α –¥–Β―¹―²―Ä―É–Κ―²–Η–≤–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―Ü–Β―¹―¹–Α ―¹ ―Ä–Α–Ζ–≤–Η―²–Η–Β–Φ –Ω–Ψ–Μ–Ψ―¹―²–Β–Ι –≤ –Ε–Β–Μ–Β–Ζ–Β, ―¹–Ψ–Ψ–±―â–Α―é―â–Η―Ö―¹―è ―¹ –≤―΄–≤–Ψ–¥–Ϋ―΄–Φ–Η –Ω―Ä–Ψ―²–Ψ–Κ–Α–Φ–Η (―Ä–Η―¹. 17) (–ê.–ê. –Δ–Η–Φ–Ψ―³–Β–Β–≤, 2002, 2004, 2007).
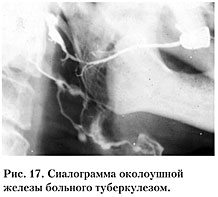
–ü―Ä–Η ―¹–Η–Ϋ–¥―Ä–Ψ–Φ–Β –®–Β–≥―Ä–Β–Ϋ–Α –Ϋ–Α ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ–Β –Η–Φ–Φ–Β―²―¹―è ―¹–Κ–Ψ–Ω–Μ–Β–Ϋ–Η–Β –≤ –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ–Β –Ε–Β–Μ–Β–Ζ―΄ ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–≥–Ψ –≤–Β―â–Β―¹―²–≤–Α –≤ –≤–Η–¥–Β –Ψ–Κ―Ä―É–≥–Μ―΄―Ö –Ω―è―²–Β–Ϋ ―Ä–Α–Ζ–Φ–Β―Ä–Ψ–Φ 1βÄ™2 –Φ–Φ –Η –±–Ψ–Μ–Β–Β (–≤ –≤–Η–¥–Β ¬Ϊ–≥―Ä–Ψ–Ζ–¥―¨–Β–≤ –≤–Η–Ϋ–Ψ–≥―Ä–Α–¥–Α¬Μ). –™–Μ–Α–≤–Ϋ―΄–Ι –≤―΄–≤–Ψ–¥–Ϋ–Ψ–Ι –Ω―Ä–Ψ―²–Ψ–Κ –Η –≤–Ϋ―É―²―Ä–Η–Ε–Β–Μ–Β–Ζ–Η―¹―²―΄–Β –Ω―Ä–Ψ―²–Ψ–Κ–Η I –Η II –Ω–Ψ―Ä―è–¥–Κ–Α ―¹–Ψ―Ö―Ä–Α–Ϋ―è―é―² –Ω―Ä–Α–≤–Η–Μ―¨–Ϋ–Ψ–Β ―¹―²―Ä–Ψ–Β–Ϋ–Η–Β. –£ –Ω–Ψ–Ζ–¥–Ϋ–Β–Ι ―¹―²–Α–¥–Η–Η –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è ―Ä–Α–Ζ–Φ–Β―Ä―΄ –Ω–Ψ–Μ–Ψ―¹―²–Β–Ι ―É–≤–Β–Μ–Η―΅–Η–≤–Α―é―²―¹―è, –Ω–Ψ―è–≤–Μ―è–Β―²―¹―è –¥–Β―³–Ψ―Ä–Φ–Α―Ü–Η―è –≤―¹–Β―Ö –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–≤ (―Ä–Η―¹. 18).
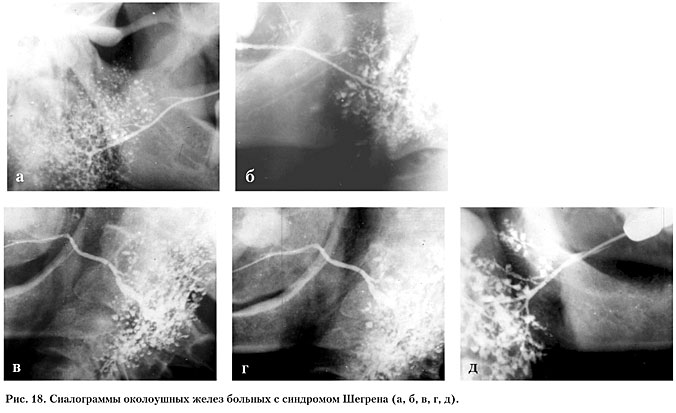
–î–Ψ–±―Ä–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ–Ψ–Β –Μ–Η–Φ―³–Ψ―ç–Ω–Η―²–Β–Μ–Η–Α–Μ―¨–Ϋ–Ψ–Β –Ω–Ψ―Ä–Α–Ε–Β–Ϋ–Η–Β (–î–¦–ü) –≤–Ϋ–Β―à–Ϋ–Β –Ϋ–Α–Ω–Ψ–Φ–Η–Ϋ–Α–Β―² –Ψ–Ω―É―Ö–Ψ–Μ―¨ (–Ω–Μ–Ψ―²–Ϋ–Α―è, –±―É–≥―Ä–Η―¹―²–Α―è, –±–Β–Ζ–±–Ψ–Μ–Β–Ζ–Ϋ–Β–Ϋ–Ϋ–Α―è). –€–Ψ–Ε–Β―² –Ω–Ψ―Ä–Α–Ε–Α―²―¨ –Κ–Α–Κ –Ψ–Κ–Ψ–Μ–Ψ―É―à–Ϋ―΄–Β, ―²–Α–Κ –Η –Ω–Ψ–¥–Ϋ–Η–Ε–Ϋ–Β―΅–Β–Μ―é―¹―²–Ϋ―΄–Β –Ε–Β–Μ–Β–Ζ―΄. –ù–Α ―¹–Η–Α–Μ–Ψ–≥―Ä–Α–Φ–Φ–Β –Ϋ–Α–±–Μ―é–¥–Α–Β―²―¹―è ―¹―Ö–Ψ–¥―¹―²–≤–Ψ ―¹ ―¹–Η–Ϋ–¥―Ä–Ψ–Φ–Ψ–Φ –®–Β–≥―Ä–Β–Ϋ–Α –≤ –Ω–Ψ–Ζ–¥–Ϋ–Β–Ι ―¹―²–Α–¥–Η–Η ―Ä–Α–Ζ–≤–Η―²–Η―è –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è. –£ –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ–Β –Ε–Β–Μ–Β–Ζ―΄ –Η–Φ–Β―é―²―¹―è ―¹–Κ–Ψ–Ω–Μ–Β–Ϋ–Η―è ―Ä–Β–Ϋ―²–≥–Β–Ϋ–Ψ–Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–Ι –Φ–Α―¹―¹―΄ –Ψ–Κ―Ä―É–≥–Μ–Ψ–Ι –Η –Ϋ–Β–Ω―Ä–Α–≤–Η–Μ―¨–Ϋ–Ψ–Ι ―³–Ψ―Ä–Φ―΄, ―Ä–Α–Ζ–Φ–Β―Ä–Ψ–Φ –Ψ―² –Ϋ–Β―¹–Κ–Ψ–Μ―¨–Κ–Η―Ö –Φ–Η–Μ–Μ–Η–Φ–Β―²―Ä–Ψ–≤ –≤ –¥–Η–Α–Φ–Β―²―Ä–Β –¥–Ψ 1 ―¹–Φ –Η –±–Ψ–Μ–Β–Β. –ß–Α―¹―²–Ψ –Φ–Ψ–Ε–Ϋ–Ψ –Ψ–Ω―Ä–Β–¥–Β–Μ–Η―²―¨ ―É―Ä–Ψ–≤–Ϋ–Η –Ω―Ä–Η ―¹–Κ–Ψ–Ω–Μ–Β–Ϋ–Η–Η –Κ–Ψ–Ϋ―²―Ä–Α―¹―²–Ϋ–Ψ–Ι –Φ–Α―¹―¹―΄. –ü―Ä–Ψ―²–Ψ–Κ–Η I –Η II –Ω–Ψ―Ä―è–¥–Κ–Α –Ϋ–Β―΅–Β―²–Κ–Η–Β, –Φ–Β―¹―²–Α–Φ–Η –¥–Β―³–Ψ―Ä–Φ–Η―Ä–Ψ–≤–Α–Ϋ―΄. –™–Μ–Α–≤–Ϋ―΄–Ι –≤―΄–≤–Ψ–¥–Ϋ–Ψ–Ι –Ω―Ä–Ψ―²–Ψ–Κ ―Ä–Α―¹―à–Η―Ä–Β–Ϋ (―Ä–Η―¹. 19). –Γ–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η―΅–Β―¹–Κ–Η–Β –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η―è –Ω―Ä–Η –±–Ψ–Μ–Β–Ζ–Ϋ–Η –€–Η–Κ―É–Μ–Η―΅–Α –Ϋ–Α–Ω–Ψ–Φ–Η–Ϋ–Α–Μ–Η ―²–Α–Κ–Ψ–≤―΄–Β, –Κ–Α–Κ –Η –Ω―Ä–Η ―¹–Η–Ϋ–¥―Ä–Ψ–Φ–Β –®–Β–≥―Ä–Β–Ϋ–Α (―Ä–Η―¹. 20).

–£–Ϊ–£–û–î–Ϊ
–Δ–Α–Κ–Η–Φ –Ψ–±―Ä–Α–Ζ–Ψ–Φ, ―¹–Ψ–≥–Μ–Α―¹–Ϋ–Ψ –Ω–Ψ–Μ―É―΅–Β–Ϋ–Ϋ―΄–Φ –Ϋ–Α–Φ–Η –¥–Α–Ϋ–Ϋ―΄–Φ –Φ–Ψ–Ε–Ϋ–Ψ ―É―²–≤–Β―Ä–Ε–¥–Α―²―¨, ―΅―²–Ψ ―¹–Η–Α–Μ–Ψ–≥―Ä–Α―³–Η―΅–Β―¹–Κ–Η–Ι –Φ–Β―²–Ψ–¥ –Ψ–±―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –±–Ψ–Μ―¨―à–Η―Ö ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ ―è–≤–Μ―è–Β―²―¹―è –Ψ–¥–Ϋ–Η–Φ –Η–Ζ ―¹–Α–Φ―΄―Ö –¥–Ψ―¹―²–Ψ–≤–Β―Ä–Ϋ―΄―Ö –≤ –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Β –Η –Μ–Β–≥–Κ–Ψ –≤―΄–Ω–Ψ–Μ–Ϋ–Η–Φ―΄–Φ –¥–Μ―è –≤―Ä–Α―΅–Α (–≤ –Ω–Ψ–Μ–Η–Κ–Μ–Η–Ϋ–Η–Κ–Β –Η–Μ–Η ―¹―²–Α―Ü–Η–Ψ–Ϋ–Α―Ä–Β) –Φ–Β―²–Ψ–¥–Ψ–Φ –Ψ–±―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –±–Ψ–Μ―¨–Ϋ―΄―Ö ―¹ –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è–Φ–Η, –Κ–Ψ―²–Ψ―Ä―΄–Β ―¹–≤―è–Ζ–Α–Ϋ―΄ ―¹ –Ω–Ψ―Ä–Α–Ε–Β–Ϋ–Η–Β–Φ –±–Ψ–Μ―¨―à–Η―Ö ―¹–Μ―é–Ϋ–Ϋ―΄―Ö –Ε–Β–Μ–Β–Ζ (–Ϋ–Β–Ψ–Ω―É―Ö–Ψ–Μ–Β–≤―΄–Φ–Η, –Ψ–Ω―É―Ö–Ψ–Μ–Β–≤―΄–Φ–Η –Η –¥―Ä.).
–¦–‰–Δ–ï–†–ê–Δ–Θ–†–ê
- –Δ–Η–Φ–Ψ―³–Β–Β–≤ –ê.–ê. –†―É–Κ–Ψ–≤–Ψ–¥―¹―²–≤–Ψ –Ω–Ψ ―΅–Β–Μ―é―¹―²–Ϋ–Ψ-–Μ–Η―Ü–Β–≤–Ψ–Ι ―Ö–Η―Ä―É―Ä–≥–Η–Η –Η ―Ö–Η―Ä―É―Ä–≥–Η―΅–Β―¹–Κ–Ψ–Ι ―¹―²–Ψ–Φ–Α―²–Ψ–Μ–Ψ–≥–Η–Η. βÄ™ –ö–Η–Β–≤, 2004. βÄ™ 1046 ―¹.
- –Δ–Η–Φ–Ψ―³–Β–Β–≤ –ê.–ê. –û―¹–Ϋ–Ψ–≤―΄ ―΅–Β–Μ―é―¹―²–Ϋ–Ψ-–Μ–Η―Ü–Β–≤–Ψ–Ι ―Ö–Η―Ä―É―Ä–≥–Η–Η. βÄ™ –€–Ψ―¹–Κ–≤–Α: –û–û–û ¬Ϊ–€–Β–¥–Η―Ü–Η–Ϋ―¹–Κ–Ψ–Β –Η–Ϋ―³–Ψ―Ä–Φ–Α―Ü–Η–Ψ–Ϋ–Ϋ–Ψ–Β –Α–≥–Β–Ϋ―²―¹―²–≤–Ψ¬Μ, 2007. βÄ™ 696 ―¹.
- –Δ–Η–Φ–Ψ―³―î―î–≤ –û.–û. –½–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ–Ϋ―è ―¹–Μ–Η–Ϋ–Ϋ–Η―Ö –Ζ–Α–Μ–Ψ–Ζ. βÄ™ –¦―¨–≤―•–≤: –£–ù–Δ–¦-–ö–Μ–Α―¹–Η–Κ–Α, 2007. βÄ™ 160 ―¹.
–Γ–‰–ê–¦–û–™–†–ê–Λ–Ü–ß–ù–ê –î–Ü–ê–™–ù–û–Γ–Δ–‰–ö–ê –½–ê–Ξ–£–û–†–°–£–ê–ù–§ –Γ–¦–‰–ù–ù–‰–Ξ –½–ê–¦–û–½
–û.–û. –Δ–Η–Φ–Ψ―³―î―î–≤, –Ü.–ë. –ö–Η–Ϋ–¥―Ä–Α―¹―¨
–†–Β–Ζ―é–Φ–Β. –ù–Α–Φ–Η –Ψ–±―¹―²–Β–Ε–Β–Ϋ–Ψ 895 ―Ö–≤–Ψ―Ä–Η―Ö ―•–Ζ –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ–Ϋ―è–Φ–Η –≤–Β–Μ–Η–Κ–Η―Ö ―¹–Μ–Η–Ϋ–Ϋ–Η―Ö –Ζ–Α–Μ–Ψ–Ζ. –Θ―¹―²–Α–Ϋ–Ψ–≤–Μ–Β–Ϋ–Ψ, ―â–Ψ ―¹―•–Α–Μ–Ψ–≥―Ä–Α―³―•―΅–Ϋ–Α –Κ–Α―Ä―²–Η–Ϋ–Α –Φ–Α―î ―¹–≤–Ψ―½ ―Ö–Α―Ä–Α–Κ―²–Β―Ä–Ϋ―• –Ψ―¹–Ψ–±–Μ–Η–≤–Ψ―¹―²―• –¥–Μ―è –Κ–Ψ–Ε–Ϋ–Ψ–≥–Ψ –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ–Ϋ―è –≤–Β–Μ–Η–Κ–Η―Ö ―¹–Μ–Η–Ϋ–Ϋ–Η―Ö –Ζ–Α–Μ–Ψ–Ζ. –Π–Β –¥–Ψ–Ζ–≤–Ψ–Μ―è―î ―Ä–Β–Κ–Ψ–Φ–Β–Ϋ–¥―É–≤–Α―²–Η ―¹―•–Α–Μ–Ψ–≥―Ä–Α―³―•―é –¥–Μ―è –Ω–Β―Ä–≤–Η–Ϋ–Ϋ–Ψ―½ –¥―•–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Η ―²–Α –¥–Η―³–Β―Ä–Β–Ϋ―Ü―•–Α–Μ―¨–Ϋ–Ψ―½ –¥―•–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Η –Ϋ–Β–Ω―É―Ö–Μ–Η–Ϋ–Ϋ–Η―Ö ―• –Ω―É―Ö–Μ–Η–Ϋ–Ϋ–Η―Ö –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ―¨ –≤–Β–Μ–Η–Κ–Η―Ö ―¹–Μ–Η–Ϋ–Ϋ–Η―Ö –Ζ–Α–Μ–Ψ–Ζ.
–ö–Μ―é―΅–Ψ–≤―• ―¹–Μ–Ψ–≤–Α: ―¹–Μ–Η–Ϋ–Ϋ―• –Ζ–Α–Μ–Ψ–Ζ–Η, –Ϋ–Α–≤–Κ–Ψ–Μ–Ψ–≤―É―à–Ϋ–Α –Ζ–Α–Μ–Ψ–Ζ–Α, –Ω―•–¥–Ϋ–Η–Ε–Ϋ―¨–Ψ―â–Β–Μ–Β–Ω–Ϋ–Α –Ζ–Α–Μ–Ψ–Ζ–Α, –Ω―É―Ö–Μ–Η–Ϋ–Η, –Ζ–Α–Ω–Α–Μ―¨–Ϋ―• –Ζ–Α―Ö–≤–Ψ―Ä―é–≤–Α–Ϋ–Ϋ―è, ―¹―•–Α–Μ–Ψ–Ζ.
SIALOGRAPHIC DIAGNOSTICS A DISEASES OF SALIVARY GLANDS
A. Tymofieiev, I. Kindras
Summary. We are inspect 895 patients with the diseases of large salivary glands. It is set that a sialographyc data has the characteristic features for every disease. It allows to recommend sialography as a method of choice for diagnostics and differential diagnostics of tumourous and nontumourous diseases of salivary glands.
Key words: sialographyc, salivary glands, parotid gland, submaxillary gland, tumours, inflammatory diseases, sialosis. |
 |
Χεδίξώοεπρ. Χεδηωημώξηε ώρύρϋη. Χεδηωημύ, κεςεμηε,
γδνπνβϋε
|

| Έοσακηξνβύμν:
2009/9/30 11:32:35
13131 |
|
 |